Пациент умер в кресле
Обновлено: 05.07.2024
Операция по удалению зубов — рядовая практика в работе хирургов-стоматологов. Но в этот раз что-то пошло не так, и в кресле врача скончался пациент.
ЧП произошло в подмосковном Пушкино. Операция планировалась довольно тяжелая — медики собирались убрать 6 зубов и заменить их на имплантаты, а еще провести лечение двух других. Стоимость вмешательства оценили в 500 тысяч рублей, планируемое время на операцию — 4 с половиной часа. В 17:15 супруге пациента позвонили и сообщили, что ее муж скончался.
«По данным следствия, 24 июня 2022 года в одной из частных стоматологических клиник в городе Пушкино при проведении операции у 50-летнего пациента ухудшилось самочувствие, в связи с чем он был госпитализирован в местную больницу. Несмотря на оказанные реанимационные мероприятия, мужчина скончался», — эти сухие строчки, сообщенные пресс-службой СК Московской области, описывают итог операции.
Возбуждено уголовное дело по части 2 статьи 109-й УК РФ по факту причинения смерти по неосторожности при проведении стоматологической операции.
«МК» сообщает, что клинику мужчине посоветовала его жена, которая сама проходила там лечение. Как говорят родные погибшего, всего изначально он планировал вылечить 8 зубов: 4 хотел сделать в Подмосковье, оставшиеся — в другом городе, куда планировал поехать в отпуск. Однако в Пушкинской стоматологии ему предложили использовать экспресс-методику родом из Японии, благодаря которой сделать все можно буквально за одно посещение.

Перед операцией врачи заверили мужчину, что все будет хорошо, так как анализы, которые он сдал, прекрасные. Однако операция пошла не по плану. Силами врачей пациенту оказали первую помощь, вызвали скорую.
Родная сестра погибшего мужчины — юрист — заявила, что ее брат страдал от аллергии. В интервью «Известиям» она отметила, что «он сделал много анализов, он предупреждал, что у него есть аллергия. У него было несколько консультаций в клинике у нескольких врачей. Они сказали ему: “Что же вы переживаете? У вас великолепные анализы, у нас совершенные технологии, это абсолютно безопасно. Идите, у вас все будет хорошо, это очень легкая операция, мы все сделаем”».
Сестра также отметила, что перед вмешательством мужчина нервничал. И его жена даже предложила отказаться от операции, но он все же собрался и пошел.
Сестра погибшего также заявила, что сама позвонила в клинику и задала вопрос — почему не был выбран более безопасный вариант с использованием местной анестезии вместо общего наркоза? Но ответа на него она так и не получила. Кроме того, женщина отмечает, что операция началась в 15:00, мужчине стало плохо уже при наложении маски, скорую же вызвали существенно позднее. Давать ей комментарии в клинике отказались. В справке, полученной из морга, причина смерти отсутствует как неустановленная.
Сейчас следственные органы изъяли всю документацию и будут устанавливать обстоятельства дела и виновных. Если окажется, что врачи совершили ошибку, статью переквалифицируют на другую.
К дантисту за смертью? Почему у стоматолога на КМВ погибла пациентка
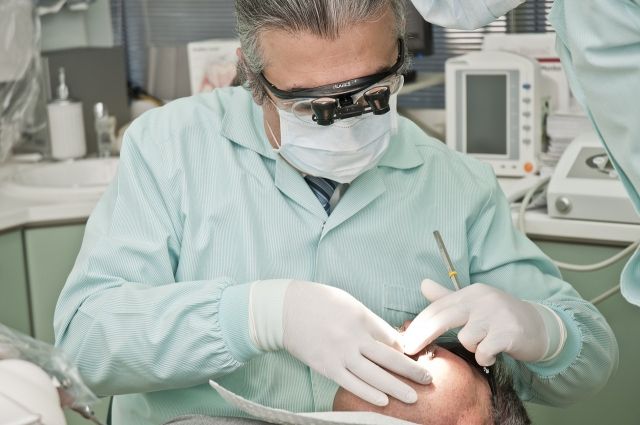
В Железноводске в стоматологической клинике умерла 20-летняя пациентка. Причины трагедии устанавливает прокуратура. Почему удаление зуба привело к летальному исходу, разбирался «АиФ-СК».
Внезапный обморок
Девушка приехала в клинику для сложного удаления зуба мудрости. Через полтора-два часа после начала операции пациентка потеряла сознание, реанимировать её не смогли. Обстоятельства происшедшего устанавливает прокуратура: изъяты записи с камер видеонаблюдения, опрашиваются свидетели, проводятся экспертизы.
«Все знали, что процедура предстоит непростая, поэтому девочка приехала не одна: мама ждала её в коридоре, дедушка - в машине на улице, - рассказывает родственник погибшей, попросивший не называть его имени. - Когда прошло уже больше полутора часов, родные забеспокоились, мама заглянула в кабинет и увидела, что дочь в полуобморочном состоянии. Потом ей стало хуже».
По словам родственника, врачи пытались привести пациентку в чувство, вызвали скорую помощь. Машина приехала минут через 20. Мама девушки, плакавшая на ступеньках клиники, бросилась к врачу с криком «Помогите, моя девочка умирает!». Но медики помочь не смогли.

«Зуб был ретинированный, то есть он фактически лежал в десне, - объясняет руководитель клиники Егор Оленев. - Такое удаление может длиться и три, и четыре часа. Зуб разрезается на несколько частей и каждая извлекается по отдельности. Я сам произошедшее не видел - находился на больничном. Но со слов сотрудников, сначала всё шло хорошо, пациентка нормально себя чувствовала, улыбалась. Её несколько раз водили в рентген-кабинет, чтобы сделать снимок, проверить, правильно ли идёт процесс, она крепко держалась на ногах. А потом в кресле потеряла сознание».
Где реанимационный набор?
Егор Оленев говорит, что сотрудники делали пациентке непрямой массаж сердца и искусственное дыхание, сразу вызвали скорую помощь. Первая машина приехала через 15-20 минут, но у медика не было с собой никакого оборудования для реанимационных действий, она тоже пыталась сделать массаж сердца, давала понюхать нашатырный спирт. Но это не помогло, женщина вызвала на подмогу другой экипаж. Однако и у него необходимое оборудование отсутствовало. Медикам третьей бригады оставалось уже просто констатировали смерть.
Родственники девушки задаются вопросом, почему в популярной клинике не было реанимационного набора. «Мы не имеем право использовать реанимационное оборудование, по регламенту должны вызвать скорую помощь. То, что входит в нашу компетенцию - непрямой массаж сердца, искусственное дыхание - сделали, - комментирует Егор Оленев. - Если бы даже вдруг у нас нашлась, например, трубка для вентиляции лёгких, и мы её применили бы, то потом с врачей спросили бы за нарушение закона. Возникает другой вопрос, почему без соответствующей аппаратуры приехала скорая помощь, ведь по телефону сразу обрисовали ситуацию».
Руководитель клиники утверждает, что никаких нареканий к работе учреждения раньше не возникало. Врач, проводящий удаление, работает здесь около 20 лет, пациенты были им довольны.
Однако в Сети появилась информация, якобы предварительные анализы показали в крови у врача наличие запрещённых веществ. Сейчас идёт дополнительная экспертиза. Егор Оленев говорит, что никогда не видел медика в нетрезвом состоянии, но предлагает не спешить с выводами и дождаться заключения экспертов.

От аллергии до коллапса
В Интернете высказывалось мнение, что причиной обморока и смерти мог стать анафилактический шок, вызванный анестезией. Руководитель клиники уверяет, что девушке сделали две дозы обезболивающего, максимально разрешено восемь. Если человек не знает, есть ли у него аллергия на тот или иной препарат, то его отправляют в лабораторию недалеко от учреждения, где можно проверить реакцию и подобрать подходящую анестезию. Родственники же утверждают, что о такой возможности их никто не предупредил.
Как же должен действовать медперсонал, если пациенту стало плохо?

«На любом стоматологическом приёме могут возникнуть осложнения: обморок, коллапс, сердечно-сосудистая недостаточность, шок, в том числе анафилактический и так далее, - комментирует вице-президент правления Стоматологической ассоциации России Владимир Зеленский. - Риск появления аллергии есть, даже если в прошлом ничего подобного не случалось. Поэтому перед любым вмешательством рекомендуется провести экстренную диагностику: не вкалывать препарат сразу в десну, а ввести микродозу под кожу и посмотреть реакцию. Обморок, коллапс могут вызвать нарушения и в сердечно-сосудистой системе».
По мнению Владимира Зеленского персонал должен уметь определять наиболее вероятный диагноз и действовать, исходя из ситуации. Так, при обмороке нужно сразу уложить пациента, дать ему вдохнуть пары нашатырного спирта. Если человек не приходит в себя дольше четырёх минут, внутримышечно колют кофеин и кордиамин. Целый ряд препаратов рекомендован при анафилактическом шоке. Оперативная реакция повышает шансы привести больного в себя до приезда скорой помощи. «Сложные вмешательства я бы все-таки рекомендовал проводить в стационаре в специализированных учреждениях, где есть штатные реаниматологи», - говорит Владимир Зеленский.
«Ошибку медику не простят». Всегда ли врач в ответе за смерть пациента?

«АиФ на Дону» выясняли подробности резонансного дела.
Не оказали помощь?
По версии следствия, заведующий хирургическим отделением, анестезиолог-реаниматолог и дежурный врач-хирург не оказали в полном объёме необходимую медицинскую помощь, потерпевший скончался. Теперь медиков ждёт суд.
«Я уверен, что врачи сделали всё возможное, чтобы спасти пациента», - комментирует ситуацию главный врач МБУЗ ЦРБ Матвеево-Курганского района Олег Мокрушенко.
До начала суда он отказался раскрывать детали произошедшего, но источник в больнице рассказал следующее: в тот день в местном кафе произошла пьяная драка, именно там молодой человек получил ранения.
Его доставили на операционной стол в районную больницу, медики боролись за жизнь пострадавшего четыре часа. Но, увы, произошло кровоизлияние в лёгкие, и молодой человек скончался.
Естественно, по факту смерти началось разбирательство, и защитники подозреваемых в убийстве (то есть участников драки) инициировали проверку действий медперсонала больницы. Прокуратура провела проверку, результатом которой и стало возбуждение уголовного дела против врачей, спасавших жизнь раненому парню.
Но корректно ли в такой ситуации винить врачей? «АиФ на Дону» обратились за разъяснениями к заслуженному врачу РФ, главному сердечно-сосудистому хирургу Ростовской области, профессору Александру Дюжикову, который по нашей просьбе ознакомился с материалами дела.

«Оперативное лечение пациента по поводу множественных ножевых ранений брюшной, грудной и поясничной областей было выполнено в полном объёме в соответствии с лечебно-диагностическими возможностями данного медицинского учреждения. Операционное вмешательство и обследование выполняла бригада квалифицированных врачей.
Летальный исход возник вследствие тяжёлых повреждений. С целью детального изучения причин неблагоприятного исхода целесообразно провести анализ документов совместно с главными специалистами областных лечебных учреждений», - констатировал Александр Акимович.
Ошибся - за решётку!
Термин «врачебная ошибка» в последние годы на слуху. Так, несколько лет назад подали в суд на волгодонского онколога. Во время хирургической операции по удалению полипа 54-летнему пациенту врач по неосторожности причинил электроожоги кишечника специальным инструментом. Повреждения своевременно не диагностировали, из-за тяжёлых послеоперационных осложнений больной умер.
По фактам врачебных ошибок российских медиков в прошлом году рассмотрено 6050 заявлений, начато 1791 уголовное дело. Следственный комитет даже предложил выделить преступления медиков в отдельную статью УК. Теперь всё чаще доктора говорят о том, что они не застрахованы от тюрьмы, ведь никто не может дать стопроцентной гарантии, риск осложнений есть всегда.

Параллельно идёт серьёзное сокращение финансирования здравоохранения. Как сообщила председатель Счётной палаты РФ Татьяна Голикова, в течение 2017 года произошёл спад субсидирования этой отрасли по сравнению с прошлым годом на 42,9%.
Что ж, куда проще ввести уголовную ответственность для врачей, чем разбираться в проблемах еле дышащей российской медицины и проводить реформы, которые свели бы ошибки к минимуму.
Может быть, вместо наказаний стоит снизить нагрузку на докторов, средний и младший медперсонал, поднять заработные платы, чтобы люди не совмещали по три ставки, а могли полноценно отдыхать после дежурства?
Кстати, известно, что обвиняемый по вышеуказанному делу хирург из Волгодонска проработал в больнице более 10 лет, на его счету сотни спасённых жизней, а средняя зарплата врача - чуть более 30 тысяч рублей.

«Доктора - не боги»
А вот что думает по этому поводу заслуженный врач России, доктор медицинских наук Ирина Буштырева:
«Понятно, почему ошибки медицинского сообщества вызывают такой резонанс, ведь на кону - жизнь. Но не совершают ошибки лишь те, кто не работает. Зато практически никогда не ошибётся эксперт, который не стоял часами у операционного стола. Но именно он и будет судить врача, ежедневно помогающего людям.
Если сотрудник МЧС вытащил из огня человека, то он получит награду, он герой! А вот если врач спас чью-то жизнь – то это же его работа. Но вот ошибку медику не простят, начинается в буквальном смысле охота на ведьм. Самым уязвимым становится врач. Но, увы, мы не боги. Иногда состояние пациента бывает фатальным, и от доктора уже мало что зависит».
Пациентка со 100% поражения легких описала коронавирус: «Накормите или убейте!»
Они пережили такое, чего не пожелаешь никому, потому что заглянули в небытие, но смогли выкарабкаться. Больные с поражением легких более 90% без подачи кислорода и других реанимационных мероприятий не выживают. Но даже когда задействован тяжелый медицинский арсенал, спасти удается лишь треть пациентов. Поэтому каждый случай выживания уникален. Юлия Свинцова из Казахстана и Ирина Беляева из Твери все ужасы коронавируса испытали на себе.

Фото: Наталия Губернаторова
Ирина Беляева из Твери перенесла 90-процентное поражение легких. Она заразилась от брата. Он парикмахер и, скорей всего, подхватил инфекцию на работе. Очень быстро заболела вся семья Ирины: муж, сын и мама.
- Началось с того, что у меня поднялась температура. Не сильно, 37,5 – 38. Мы не думали, что это коронавирус, но на всякий случай я позвонила знакомым врачам. Посоветовали через 5 суток сделать КТ.
С каждым днем нарастала слабость, трудно было даже дойти до кухни, но при этом ничего не болело.
Компьютерная томография показала, что у них с мужем 20 процентов поражения легких. Вроде бы легкое течение коронавирусной инфекции, но Ирина в группе риска из-за хронических заболеваний, поэтому ее госпитализировали.
Живая, энергичная по натуре, она веселила все отделение. Рассказывала анекдоты, случаи из журналистской практики, помогала соседке по палате, которая тогда казалась ей тяжелой. Ирина еще не знала, сколько кругов ада в запасе у ковида.
Прошла неделя с начала болезни. Несмотря на лечение по протоколу, улучшения не наступало. Силы таяли. Пятьдесят метров до туалета стали непреодолимой дистанцией. Наступил день, когда Ирина не смогла подняться с постели. В стационаре, где она лежала, не было ни томографа, ни реанимации.
- Повезли на КТ в другую больницу в противоположный конец города. Результат исследования мне не сообщили. Когда вернулись, у моей постели собрался целый консилиум. Врачи приняли решение вызвать реанимационную бригаду. На «скорой» с мигалками меня помчали в областную клиническую больницу. Врач спрашивает: «Дышишь?» А я уже не понимаю, где пол, а где потолок.
Поражение легких достигло 90 процентов. Ее положили на каталку и повезли в реанимацию. Теперь Ирине надо было дышать с помощью аппарата СИПАП, который обеспечивает неинвазивную вспомогательную вентиляцию легких (НИВЛ) у пациентов с тяжелой степенью дыхательной недостаточности.

Ирина Беляева. Из личного архива.
- Главный врач сказал: «Этот аппарат спасает жизни, надо его надеть!» Когда воздух пошел, там напор такой, будто сразу 20 фенов включили. И так дышишь в круглосуточном режиме, все 24 часа, – рассказывает Ирина. – У людей постарше от этого кислородного потока что-то происходит с мозгами. Срывают аппарат, кричат: «Я в этой маске лежать не буду!»
У анестезиологов разговор короткий: «Не хотите, поедем сейчас на интубацию!» Оказалось, что очень много больных не готовы терпеть маску. Они ухудшались прямо на глазах. Из нашей палаты на моих глазах скончались семь человек.
Если снимаешь аппарат, раздается громкий сигнал. Врач слышит, что больной сорвал НИВЛ, и бежит к нему. Но ночами, когда медицинского персонала мало и дежурная смена работает на разрыв, не в силах уследить за всеми, то один, то другой пациент снимают надоевшую маску. С Ириной в палате лежала женщина, которая десять дней общалась в бреду со всей своей деревней, без аппарата, естественно, а на одиннадцатый день умерла.
- В реанимации свет горит круглосуточно. Люди кричат, бредят. Таких звуков нет больше нигде. У каждого аппарата свое звучание: мелодия, звоночки, слова, – Ирина провела между жизнью и смертью 14 суток, с сатурацией 72 процента. Это дыхательная недостаточность 3-й степени. Дальше только гипоксическая кома, которая может развиться стремительно.
Не раз Ирину вытягивали с того света, когда резко падал пульс и останавливалось сердце. Она пережила цитокиновый шторм и терапию сильнейшими препаратами – всё, кроме ИВЛ…
За это время она так привыкла дышать через аппарат, что категорически отказывалась его снимать, когда ее переводили в отделение. Боялась, что задохнется.
- Я просила, чтобы меня не помещали в одноместную палату, потому что была совершенно беспомощной - не могла держать чашку, взять в руки ручку. Когда увидела в палате пустые койки, разрыдалась. К счастью, через пару часов привезли женщину, бодрую, с поражением 40 процентов. А я выглядела, как с того света. Мне назначили оксигенотерапию через аппарат Боброва. Это метод лечения увлажненным кислородом. Всю ночь не спишь, боишься, что вода закончится, и кислород не пойдет.
Уже после выписки, когда силы стали возвращаться и угроза жизни отступила, Ирина стала участником большого сообщества в одной из соцсетей, где познакомилась с товарищами по несчастью, переболевшими ковидом разной степени тяжести. Хватило сил на поддержку тех, кто отчаивался и не знал, что делать.
- Одну девочку из Днепра, лежащую в реанимации, спасала по телефону. Она написала на форуме: «Умираю, останавливается сердце, я в реанимации, мне 33 года». Рассказала ей, по какому протоколу меня лечили. Общаемся до сих пор.
В больнице она пролежала 35 дней. За день до выписки впервые вышла в коридор. Каждый шаг - как в бездну.
С отрицательным тестом ПЦР ее выписали домой - долечиваться у других специалистов.
- После больницы каждый шаг давался с трудом, только через пару месяцев удалось дойти до соседнего подъезда. Ноги не шли, задыхалась, - она перечисляет последствия от ковида. - Потом начались проблемы с сердцем, волосами, мучали панические атаки. Появилась метеозависимость, о которой я не задумывалась раньше, очень быстро устаю. И деловые встречи приходилось отменять, и планы летели. Бывало всякое.
Прошло уже больше года после болезни. Сегодня практически все страшные симптомы уже в прошлом, но перенесенный ковид полностью не отпускает, периодически напоминая о себе.
Но она не из тех, кто сдается. Просто нужно жить дальше и крепче держаться за самые надежные якоря — работу, любовь близких и друзей. Все это помогло ей выжить.
У Юлии Свинцовой из Казахстана диагностировали 100% поражение легких. Она заболела ковидом ровно год назад. На фоне невысокой температуры 37,2-37,5 беспокоило ощущение полного упадка сил. Потом температура поднялась до 38 градусов и уже не сбивалась никакими лекарствами.
- Я сделала тест ПЦР - отрицательный, сдала анализы - все было отлично. А самочувствие становилось только хуже. Градусник замер на отметке «39», мучил кашель.

Юлия Свинцова до болезни.
Потом заболевает сын, инвалид второй группы. Но у него тоже отрицательный тест, и мы думаем, что у нас ОРЗ. Тем более что обоняние я не теряла.
Две недели перемогалась дома, но становилось только хуже, ходила по стенке, и пришлось вызвать «скорую». Меня госпитализировали в ковидный госпиталь города Талды-Курган. Давление было под 300, пульс зашкаливал, измерили сатурацию - 74 процента. Начался цитокиновый шторм. Я стала синеть.
В реанимации ее подключили к аппарату высокопоточной оксигенации. Жизнь молодой женщины висела на прозрачном волоске. Трое суток Юля была словно в мороке, путая беспамятство с явью. В ее памяти всплывает одна картинка: как ни откроет глаза, у ее кровати день и ночь дежурят две санитарки. Поправляли простыни, чтобы не было пролежней, заставляли пить воду: «Юля, пей! Так надо!»
Ее брат звонил в больницу несколько раз в день, ему прямо говорили, что все, надо готовиться к худшему, никаких гарантий нет.
О том, что она перенесла стопроцентное поражение легких, Юлия узнала только из выписного эпикриза. Тогда ей сделалось по-настоящему страшно.
- Гормоны кололи «ведрами». Из-за этого есть хотелось, как никогда. Поешь, а через полчаса опять голодная. Я плакала в реанимации: «Накормите меня или убейте!» Через четыре дня перевели на аппарат Боброва. Было очень страшно. Потом учили дышать без аппарата, ходить. Я безмерно благодарна медикам. Для меня они - герои!
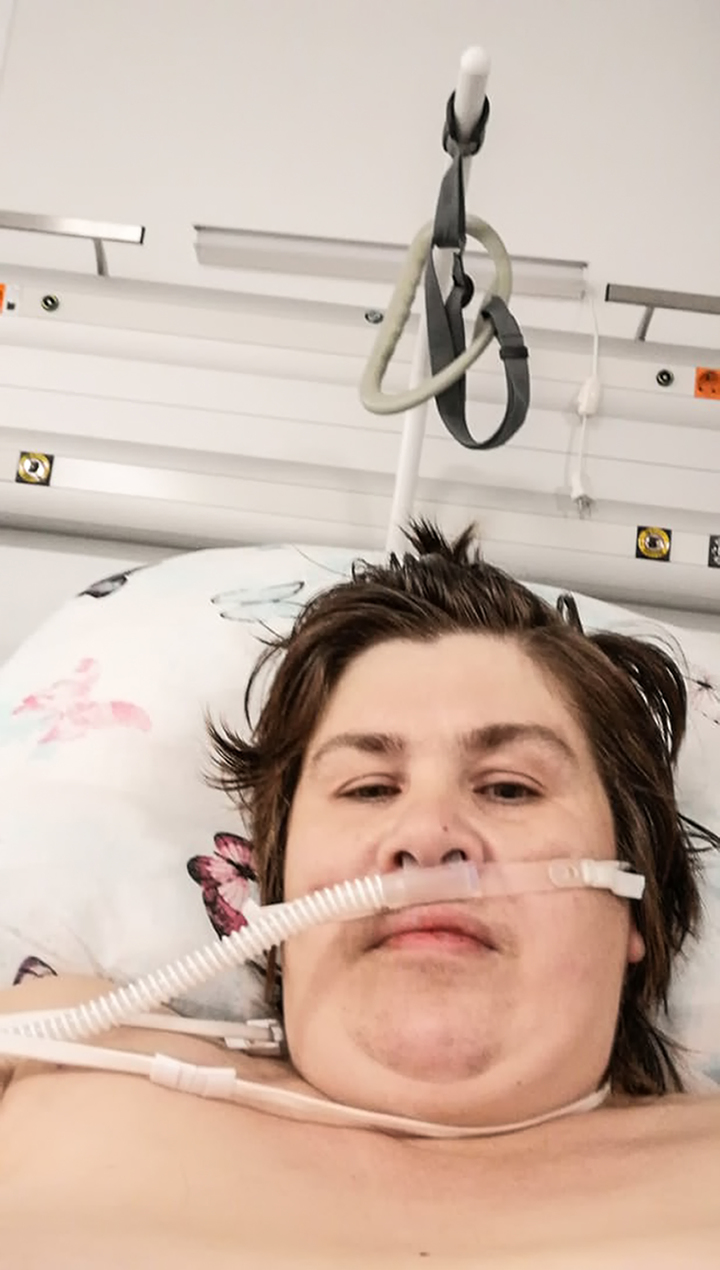
Юлия Свинцова во время болезни.
Брат должен был встретить ее после выписки. Он заблудился в лабиринте больничных корпусов, а она сидела на скамейке и задыхалась. Ноги не шли, сердце скакало.
- 16 декабря я выписалась из больницы, а 5 февраля уже вышла на работу. Знаете, кем я работаю? Дворником. А зима была снежная. Брат и сын помогали. Одна я бы не справилась. Через два месяца у меня начали выпадать волосы. Брат постриг меня наголо, и волосы стали отрастать.
Но ее организм еще не восстановился. Молодая, крепкая женщина, которая не жаловалась на здоровье, вынуждена ходить по врачам.
- Я понимаю, что лежать нельзя. Заставляю себя делать гимнастику, двигаться. Но прошел год, а я все еще не чувствую себя прежней. Суставы крутит, немеют руки, появились панические атаки, подводит память, упало зрение, рассеивается внимание, появилась метеозависимость. Остался дикий страх повторно заболеть ковидом. Если чувствую какое-то недомогание, готова МЧС вызвать!
Есть небольшие изменения в бронхах, но фиброза практически нет. Теперь-то я знаю: тесты - не показатель. Сама виновата, что запустила болезнь.
Комментарии экспертов
Александр Старцев, главный врач ГБУЗ Тверской области «Областной клинический лечебно-реабилитационный центр».
- О чем говорит эта цифра - стопроцентное поражение легких?
- Идет стопроцентное изменение легочной ткани за счет вирусного поражения. Ткани легких для газообмена практически не осталось. В этой ситуации пациент может продолжать дышать только с использованием аппарата ИВЛ или ЭКМО - экстракорпоральной мембранной оксигенации крови. Лишь в этом случае у больного человека появляется шанс выжить.
- Как быстро может наступить такая угрожающая картина? Вот у человека не очень высокая температура, ничего не болит, беспокоит только слабость, и вдруг тотальное поражение легких…
- На самом деле, это заболевание развивается непредсказуемо. Иногда молниеносно, буквально сегодня 10 процентов, через три-четыре дня - 60, а еще через пару дней - 100. Чаще так происходит, если человек занимается домашним самолечением и обращается к медикам с выраженной одышкой, когда начинает задыхаться. И на момент госпитализации у него уже 80-90 процентов поражения, а это уже достаточно запущенный процесс.

Александр Старцев. Автор фото: Татьяна Макеева.
Поэтому не надо ждать, если появились признаки ОРВИ. Сейчас в большинстве случаев, это коронавирусная инфекция. Достаточно сдать тест ПЦР в ранние сроки и, если этого требует клиническая картина, сделать компьютерную томографию. Нужно начинать лечение на ранних стадиях заболевания! Есть арсенал необходимых лекарственных препаратов. Главное - не упустить время, не дойти до точки невозврата.
Всем пациентам надо полагаться на профессиональное мнение врачей, а не руководствоваться «желтой» прессой, советами соседей - это затягивает начало лечения и определяет исход, потому что заболевание протекает по более тяжелому сценарию.
- Когда врачам приходится подключать «тяжелую артиллерию», типа ИВЛ и ЭКМО?
- К ИВЛ прибегают, когда легкие у пациента поражены практически на 100 процентов, и дышать там нечем. Это выраженная дыхательная недостаточность, сатурация не повышается до нормальных показателей на фоне других методов: при применении аппарата Боброва, а затем высокопоточной подачи кислорода.
Если процесс поражения легких нарастает, площадь газообмена снижается, то без увеличения концентрации кислорода во вдыхаемом воздухе нормальной сатурации мы уже не достигнем. Дальше - ЭКМО. Фактически это внешний «протез», временно заменяющий функцию легких. Жизнь пациента поддерживается за счет внешних механизмов: кровь проходит через аппарат, обогащается кислородом и возвращается в кровеносное русло.
- Каковы шансы выжить у таких тяжелых пациентов?
- Не очень большие. Когда пациент получает лечение, процесс останавливается. Но бывают больные, которые до последнего находились дома и поступили с поражением 100 процентов. В таких ситуациях прогноз просто катастрофический, потому что времени, чтобы действие препаратов развернулось, просто нет.
- Можно ли восстановиться полностью после выхода из стационара?
- Это очень индивидуально. Кто-то восстановится полностью, а кто-то не вернется в исходное состояние, особенно если в анамнезе букет хронических заболеваний. Как правило, останется одышка при физических нагрузках, слабость. Возможно, хронические заболевания, которые были до ковида, начнут прогрессировать.
Я знаю примеры, когда люди, перенесшие стопроцентное поражение легких, возвращались к работе, но это не массовое явление, а единичные случаи.
Элина Аранович, терапевт, кардиолог, онколог.
- В случае с ковидом выписка из стационара не означает полного выздоровления. На что жалуются пациенты?
- Основные жалобы - выраженная слабость, очень быстрая утомляемость, невозможность выполнения простейших бытовых дел. Также, конечно, одышка различной выраженности. Часто жалуются на учащенное сердцебиение или перебои в работе сердца. Пациенты после длительного пребывания в тяжелом состоянии, в реанимации, страдают от мышечной слабости, вплоть до атрофии мышц конечностей. Кроме того, почти у всех бурное выпадение волос, нарушение аппетита, проблемы со стулом. Очень у многих проблемы со сном, депрессивные эпизоды,
- Люди, которые перенесли тяжелую форму коронавируса, нуждаются в заместительной функции - кислородной поддержке…
- Да, многие пациенты выписываются из стационара на кислороде, и порой достаточно нелегко отучить их от постоянного применения кислорода. Зачастую формируется даже психологическая зависимость, особенно у тех, кто ранее прошел через реанимационное отделение.
- Как скоро после выписки из стационара люди задумываются о реабилитации?
- В первые волны пандемии пациенты обращались спустя 1-2 недели после выписки, когда понимали, что сами не справляются. Как правило, сейчас обращаются родственники больных, которые ещё в процессе лечения в ковидном стационаре. И это идеальный вариант, потому что порой несколько дней пребывания дома могут оказаться фатальными.
- Реабилитация - это последняя надежда. Можно ли говорить о каких-то прогнозах?
- Прогноз очень непростая вещь в случае с последствиями коронавируса. Все очень индивидуально и зависит, как от особенностей течения болезни, так и от фонового состояния организма пациента. Также очень большую роль играет нормализация психологического состояния, настроя, так как активное участие пациента в собственной реабилитации бесценно!
- Есть ли люди с онкологическими заболеваниями, которые перенесли ковид в тяжелой форме, были реанимационными больными, но справились?
- Да, конечно, причем это совершенно не зависит от стадии болезни, вида опухоли и химиотерапии. Онкологическому пациенту желательно продолжать оставаться на связи со своим лечащим врачом-онкологом. Абсолютно, казалось бы, безнадёжные пациенты выкарабкиваются вопреки самым неутешительным прогнозам.
Врачи скорой помощи не распознали у пациента инфаркт: мужчина умер

Полтора года родные скончавшегося в реанимации пациента добивались справедливости. Претензии у них были не к стационару, в котором умер мужчина, а к врачам скорой, которые не смогли распознать инфаркт и даже не сняли кардиограмму.
Трагедия в петербургской семье произошла накануне Нового года. Пожилой мужчина почувствовал себя плохо в ночь с 21 на 22 декабря 2018 года. Сначала мужчину рвало, а потом появились одышка и сильная боль в верхней части живота, которая отдавала в руку. Скорая прибыла через полчаса. Зашедшие женщины поинтересовались, на что жалуется пациент, измерили давление. Увидев, что оно низкое, поинтересовались, всегда ли оно такое.
— Герасимова (дочь пациента, — Ред.) обратила внимание врачей на результаты предыдущих кардиограмм отца, поскольку подозревала, что проблемы могут быть связаны с сердцем. Однако врачи ощупали живот пациента, сообщили, что увеличена печень и необходимо сделать УЗИ, — сообщает Объединенная пресс-служба судов Петербурга.
Дочка пациента попросила сделать отцу кардиограмму, но, как говорят данные суда, врачи отказали. А боль, отдающую в руку, «списали» на остеохондроз. И вообще, мол, состояние соответствует возрасту пациента и не связано с сердечной патологией.
При этом врачи в очередной раз обратили внимание, что надо бы проверить желчный пузырь и печень мужчины. И предложили именно для этого госпитализировать.
— Учитывая диагноз, сделанный работниками скорой помощи, Герасимова отказалась от госпитализации, — сообщает Объединенная пресс-служба судов Петербурга.
Медики вкололи пациенту обезболивающее, сообщили, что днем придет дежурный врач из поликлиники, и уехали. А утром мужчина вновь стал жаловаться на сильные боли. Терапевт поликлиники пришла к 13.00. Осмотрев мужчину, она сразу заподозрила проблемы в сердцем и сама вызвала скорую. Прибывшие врачи-мужчины сняли кардиограмму и, едва взглянув на нее, сообщили, что у пациента обширный инфаркт.
Петербуржца в экстренном порядке, при проведении реанимационных мероприятий, госпитализировали в ближайшую больницу — Госпиталь для ветеранов войн. Там его сразу поместили в реанимацию. Но спасти не смогли. Мужчина скончался.
— Как полагали истцы, причиной смерти их отца явилось не своевременная и не надлежащая медицинская помощь, оказанная бригадой скорой помощи, прибывшей на первичный вызов 22 декабря 2018 года. Учитывая, что в случае диагностирования инфаркта миокарда, скорая помощь должна немедленно доставить больного в ближайшую больницу, врачи скорой помощи оставили пациента без необходимой медпомощи, что в результате привело к его смерти, — сообщает Объединенная пресс-служба судов Петербурга.
В итоге Невский районный суд встал на сторону истцов. С городской поликлиники № 46 (к ней относится отделение скорой помощи, которая приехала на первый вызов) взыскали в пользу дочки умершего пациента компенсацию морального вреда — 400 000 рублей и расходы по оплате ритуальных услуг (80 103,31 рубль). А также в пользу другого родственника — компенсацию морального вреда в размере 300 000 рублей и судебные расходы по оплате госпошлины в размере 2 774 рубля.
Читайте также:


