Какой стол при камнях в почках
Обновлено: 18.05.2024
Существуют общие принципы питания при болезнях почек, направленные на сбережение структуры и функции почки, снижение АД и отёков. Набор продуктов, разрешённых или запрещённых к употреблению, зависит от типа конкрементов и реакции мочи. Поэтому ниже будут рассмотрены отдельные диеты при уратных, оксалатных, фосфатных камнях в почках.
Общие правила питания для почечных больных
Соблюдение этих правил обязательно в диете при камнях в почках. При появлении симптомов рекомендуется:
- Снизить или исключить потребление поваренной соли до 7–8 грамм в сутки, а при повышенном артериальном давлении до 5 грамм.
- Ограничить белок (мясо, рыбу, яйца, бобовые культуры, творог) до 80 грамм, а при почечной недостаточности или обострении пиелонефрита до 20–40 грамм.
- Употреблять только овощные бульоны, поскольку мясные содержат экстрактивные вещества, повреждающие больную почку.
- Исключить острые и пряные продукты, копчёности, соленья и маринады, алкоголь.
- Разделить дневную пищу на 6 приёмов.
Жиры и углеводы разрешены почти без ограничений, исключая сдобу из дрожжевого теста.
В течение мочекаменной болезни может потребоваться переход на почечный стол №7:
- стол 7А — назначается в первую неделю обострения, соль нельзя есть совсем, белок разрешён в количестве не более 20 грамм в сутки, питание овощное;
- стол 7Б — менее строгий, назначается в начале выздоровления, соль запрещена, можно съедать до 45–60 грамм животной белковой пищи в день, а творога 125 грамм;
- стол 7В — при нефротическом синдроме, высокобелковая (110–120 г);
- стол №7Г — при гемодиализе, отличается повышенной долей протеинов, наличием 2–3 г соли, ограничением жидкости до 0,7 л/сут.
Диета при мочекаменной болезни не восполняет потребностей организма, поэтому требует дополнительного приёма поливитаминов и микроэлементов.
Диета при уратных камнях в почках
Это соли мочевой кислоты, растущие в очень кислой среде. Для их растворения нужны продукты, которые подщелачивают мочу: молочные изделия, овощи (кроме помидоров), ягоды, фрукты. Минеральные воды: Ессентуки №4, 20, Лужанская, Нафтуся.
По максимуму ограничивают всё, содержащее пурины: субпродукты, куриные окорочки, телятина, сыры, кофе, чай, шоколад, пророщенные злаки. Мясо и рыбу обязательно отваривают. При этом половина пуринов уходит в бульон, который больному есть нельзя.

Диета при оксалатных камнях в почках
Это соли щавелевой кислоты, растущие в слабокислой среде. Мочу нужно подщелочить, увеличив в рационе молочные изделия, овощи. Минеральные воды: Ессентуки №4, 20, Моршинская, Березовская.
Резко ограничивают те продукты, где много щавелевой и аскорбиновой кислот: щавель, все ягоды, бобы, сельдерей, шпинат, стручковая фасоль, сырой лук, шоколад.

При мочекаменной болезни важно пить достаточное количество воды, до 3 литров ежедневно, постепенно прибавляя по 200 мл в 2–3 дня под контролем отёков.
Диета при фосфатных камнях в почках
Конкременты — соли фосфорной кислоты, образуются в щелочной среде. В рацион вводят продукты, подкисляющие мочу: телятина, рыба, курятина, отрубной хлеб, пророщенные злаки, кислые морсы. Минеральные воды: Нарзан, Смирновская, Арзни.
Исключают еду, богатую кальцием: молочку, картофель, яйца, орехи, какао, кинзу, сельдерей, зелень петрушки и укропа.

Ожирение часто становится причиной неблагоприятного исхода при мочекаменной болезни почек, поэтому нужно ограничить приём сахара и рафинированных углеводов.
Диета при камнях в почках у женщин и мужчин
Принципы питания и набор продуктов одинаковы для пациентов обоего пола. В ряде случаев мужчинам разрешено употреблять больше белковой пищи, чем женщинам.
Самостоятельно составить диету при камнях в почках сложно. Обращайтесь за помощью в нашу Клинику урологии Первого Московского Государственного Медицинского Университета им. И. М. Сеченова. Опытные врачи проведут обследование и составят вам индивидуальную диету, рассчитают её сроки и примерное меню.
Свои вопросы вы можете задать сразу на сайте, но лучшая тактика: записывайтесь на консультацию и приходите. Врачи ведут приём ежедневно, с 8.00 до 20.00 часов.
Акопян Гагик Нерсесович - врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Лечебная диета №6

Диета №6, созданная советским ученым-диетологом, гастроэнтерологом Мануилом Певзнером применяется при специфическом нарушении пуринового обмена и избыточным содержанием мочевой кислоты в крови Такое патологическое состояние называют подагрой, при которой развивается рецидивирующее воспаление суставов, отложение солей в почках. Стол №6, назначаемый при этой болезни уменьшает содержание мочевой кислоты в крови и почти полностью исключает поступление пуриновых оснований в организм больного через пищу. Рассмотрим, как этого добиться с помощью диеты №6.
Правила диеты №6
Перед составлением самой диеты советский ученый – Мануил Певзнер, исследовал причины появления подагры и камней из мочевой кислоты в печени и почках. Основным фактором развития этих заболеваний являются азотистые вещества – пурины. Эти компоненты есть в каждом организме и растениях. Сами по себе они безопасны: в здоровом организме они распадаются, образуя мочевую кислоту, и выводятся естественным путем. Нарушения этого процесса могут быть наследственными. Но чаще всего такой сбой происходит при неправильном питании.
Если в организме происходит неправильный обмен пуринов, мочевая кислота кристаллизуется и образует камни и отложения.
Диета №6 при подагре уменьшает интенсивность проявлений с помощью приема в пищу ощелачивающих продуктов. Основу рациона составляют растительные и молочные блюда. Также пациенту придется соблюдать питьевой режим, свободной жидкости должно быть много – примерно 2,5 литра в сутки при отсутствии у пациента выраженных отеков, хронической сердечной и почечной недостаточности.
Из меню исключаются продукты, которые содержат щавелевую кислоту и ограничивается количество соли (10 г в сутки). Белков и жиров должно быть немного, если болезни сопровождаются повышением веса – уменьшаются еще и углеводы.
Все сорта мяса и рыбы предварительно отваривают, потому что при варке половина азотистых веществ остаются в воде. Бульоны по этой причине не используются в пищу, а при первом приступе подагры или при ее обострении мясо исключается из рациона. По этой же причине супы можно готовить только на овощных бульонах. Рыбу и мясо после отваривания можно использовать 2-3 раза в неделю для других блюд: в фарш, запеканки, рулеты, жаркое и т.д. Первые блюда разрешаются только диетические: щи, свекольники, окрошка, борщи. В них можно добавить крупу, молоко или немного вермишели.
В общем и целом, питание по диете №6 – это основа рациона здорового питания. Питание на диете дробное, в день нужно есть не меньше 4 раз. При обострениях болезни пациенту необходимо до 1900 ккал в сутки. После обострения и в период ремиссии – 2800 ккал. Рацион – сбалансированный и полноценный, так как содержит все необходимые компоненты. Уменьшение потребления пуринов (даже долгое время) не влечет побочных эффектов или осложнений.
Блюда можно готовить с помощью любой термической обработки, уменьшить нужно количество жаренной пищи (2-3 раза в неделю). Температура подаваемых блюд строго не оговаривается: можно горячее или холодное.
Лечебная диета номер 6 прописывается пациенту до существенного улучшения. Как правило, это длительная программа питания и в зависимости от течения болезни может длиться пару месяцев, а может затянуться на годы. Ниже рассмотрим подробно рацион диеты №6.
Список продуктов для стола №6

Чтобы остановить образование кристаллов из мочевой кислоты, необходимо включить в стол номер 6 щелочную пищу:
- овощи и фрукты (свежие, приготовленные и квашенные в большом количестве);
- корнеплоды; из любой муки (только 2 сорт);
- вареное и печеное мясо (150 г в день);
- нежирная рыба (170 г в день); или куриные (1-2 шт в день);
- любые крупы (за исключением сушеных неочищенных злаков); ;
- кисломолочные продукты, молоко, творог;
- цитрусы;
- орехи;
- мармелад, пастила, мед, повидло, джем;
- щелочные воды, цикорий, зеленый чай;
- отвары трав.
Исключить из меню необходимо продукты питания, содержащие пурины:
- грибные бульоны, супы на мясе, уха;
- икра рыб;
- жирное мясо и птица, субпродукты; и щавель;
- грибы в любом виде; , соя, фасоль (кроме стручковой), бобовые;
- сдобная и сладкая выпечка;
- соленый сыр; (в чистом виде или в блюдах);
- любые копчености; , клюква, калина, ревень, инжир;
- острые и сильно соленые: соусы, специи, пряности;
- алкогольные напитки.
Список продуктов лучше распечатать или написать на листе бумаги, чтобы в первое время было проще соблюдать все правила диеты. Из предложенных разрешенных продуктов составить ежедневный рацион не так сложно, как может показаться: можно и первое, и мясо с гарниром, котлеты, запеканки, домашние пельмени и вареники, и многое другое. Для наглядного примера рассмотрим меню на неделю и некоторые диетические рецепты.
Меню для стола №6

Примерное меню на неделю для пациентов с подагрой и мочекаменной болезнью почек.
Первый день
Завтрак: творожные сырники, мед, отвар ромашки.
Ланч: горсть чернослива, домашний компот.
Обед: суп с рисом и болгарским перцем, пюре с тушеным мясом (70 г), хлеб.
Ужин: овощи на гриле или в духовке, вареная говядина (80 г).
До сна: отвар из ягод шиповника.
Второй день
Завтрак: хлопья овсяные с кусочками спелого яблока и бананом, цикорий с молоком.
Ланч: тосты из отрубного хлеба, джем, щелочная минералка.
Обед: суп на молоке с вермишелью, салат из свежих овощей.
Ужин: кусочек рыбы, тушеная морковь и кабачок, хлеб.
До сна: натуральный питьевой йогурт.
Третий день
Завтрак: яйцо всмятку, вареная молочная сарделька, свежие огурцы, напиток из цикория.
Ланч: паста из творога со свежими фруктами.
Паста творожная: 200 г обезжиренного творога протереть через марлю или мелкое сито. В отдельной посуде растереть 50 г сахара, 10 г ванилина и 15 г несоленого сливочного масла. Соединить две массы и добавить две ложки сметаны, хорошо все размешать. Готовую пасту можно использовать в качестве отдельного десерта или смешивать с фруктами, черносливом.
Обед: свекольник вегетарианский, немного сметаны, макароны с куриными кнелями.
Ужин: картофельная запеканка с твердым сыром.
Запеканка с сыром: сырой картофель нарезать кружочками и выложить в смазанную маслом форму, чередуя с тертым сыром. Последний слой должен быть из сыра, на него положить несколько кусочков несоленого сливочного масла и полить все 100 мл молока. Печь под фольгой или крышкой.
До сна: отвар ромашки.
Четвертый день

Завтрак: картофельные драники, сметана, зеленый чай.
Ланч: творог с протертым черносливом и орехами, молоко.
Обед: суп рисом, картошкой и овощами, винегрет, отдельно паровые фрикадельки, хлеб.
Ужин: рыбные галки, паровая морковь, стручковая фасоль.
Галки из рыбы: пропустить через мясорубку 200 г филе судака (можно с кожей). В фарш влить 50 мл молока и добавить 10-15 г крахмала. Сформировать продолговатые галки и опускать их в кипящую подсоленную воду на 10 минут.
До сна: отвар из отрубей.
День пятый
Завтрак: омлет из одного яйца, молока и пшеничной муки, овощной салат, чай.
Ланч: свежие фрукты (салат или смузи), немного грецких орехов.
Обед: борщ без мяса, сметана, гречневая каша.
Ужин: плов с черносливом, свежевыжатый сок.
День шестой
Завтрак: салат из яблока и моркови, тост с джемом, цикорий.
Ланч: ягодное желе или кисель.
Обед: томатный суп, овсяная каша, котлета из кролика или говядины, хлеб.
Ужин: фаршированный перец со сметаной.
До сна: морковный фреш.
День седьмой

Завтрак: бутерброды с сыром, йогурт без добавок, чай.
Ланч: творог, ягодный морс.
Обед: суп с перловкой и овощами, картофельные котлеты в сметане.
Ужин: кусочек вареной нежирной свинины, салат из свежих овощей, гречневая каша.
Пациентам с подагрой назначают разгрузочные дни, 1-2 раза в неделю. Для разгрузки можно выбрать один продукт и есть только его на протяжении всего дня. Хорошо для таких целей подходит обезжиренный или кальцинированный творог. В разгрузочный день его нужно употреблять по 150 г при каждом проявлении голода. Запрещается полностью голодать, это приводит к еще большему накоплению в крови мочевой кислоты.
Итак, при мочекислом диатезе и подагре используют стол номер 6. Рацион исключает продукты, в состав которых входит много пуринов. Лечебное меню состоит из щелочных продуктов, которые помогают выводить из организма продукты распада азотистых веществ. В результате такой диеты у пациента постепенно нормализуется правильный процесс выведения мочевой кислоты, расщепляются уриновые камни и не образуются новые.
Дополнительные рекомендации
Часто в дополнение к столу №6 целесообразно использовать фитотерапию. Пациенту назначают настои и отвары трав, которые ускоряют процесс выздоровления. Но важно помнить, что фитотерапию должен назначать врач и самолечение в этом случае очень опасно.
При подагре очень благотворно на организм влияет чай из листьев брусники. Для него нужно в одном стакане воды довести до кипения 1 столовую ложку листьев растения. Принимают такой отвар по 3-4 раза в день по 1 ложке. Пить его следует не дольше недели, затем сделать перерыв на такое же время. Раз в 4-5 дней можно делать лавровый отвар. Для него понадобится 5 г лаврового листа и полтора стакана воды. Листья прокипятить и настаивать в течении 3 часов. Посуду важно не накрывать, так как в лавре есть эфирные масла, которые не должны накапливаться в настое. Готовый отвар нужно выпить частями, в течении дня.
Для лечения мочекислого диатеза (образование камней) очень важно пить побольше чистой жидкости, особенно хорошо подходит минеральная щелочная вода. Также пациентам рекомендуется пить воду с лимоном, грейпфрутовые и апельсиновые фреши, отвары трав, вишневый сок. Для отваров и настоек подходят: расторопша, зверобой, календула, шалфей, сенна, мелисса. Пить такие отвары нужно только с разрешения терапевта и на протяжении 6-7 дней, после этого – сделать перерыв на неделю.
Алкоголь замедляет процесс распада пуринов и выведения лишней мочевой кислоты, поэтому спиртные напитки опасны при подагре или болезнях мочеполовой системы. При появлениях болей в области поясницы, болезненном мочеиспускании, сильных отеков конечностей, болях в суставах необходимо как можно быстрее обратиться за консультацией к урологу, гинекологу или ревматологу.
Специальность: диетолог, психотерапевт, эндокринолог .
Общий стаж: 10 лет .
Место работы: частная практика, онлайн консультирование .
Лечебная диета №14

Мочекаменная болезнь (фосфатурия) – это болезнь мочевыделительной системы, при которой формируются камни в почках, мочевыделительных путях. Такое происходит, если кисло-щелочной баланс мочи сдвигается в сторону щелочи. Восстановить это равновесие и облегчить состояние пациента призвана особая система питания – диета №14.
Область применения диеты
Четырнадцатую диету, или стол №14, составил ученый и диетолог Мануил Певзнер [1] . Профессор выявил, что коррекция питания необходима при любых заболеваниях. Он составил пятнадцать диет, которые основаны на научных и клинических наблюдениях. Они являются дополнительным методом лечения к медикаментозной терапии различных заболеваний.
Стол №14 необходим при выпадении в осадок мочи солей и образовании камней (фосфатов, оксолатов и уратов). Это состояние может быть вызвано нарушением обмена кальция и фосфора. Нередко такое заболевание может быть следствием других болезней: туберкулеза, эпилепсии, цистита, простатита. Неправильное питание тоже может стать причиной развития фосфатурии.
Целью диеты является восстановление нормального рН-баланса мочи и ее кислотной реакции. С помощью специального лечебного меню у пациентов с мочекаменной болезнью снижается уровень щелочи в моче, что препятствует образованию осадка.
Кроме основной четырнадцатой диеты назначают стол 14а. Он показан после хирургических вмешательств, в частности, при обширных операциях на костях и мягких тканях.
Правила лечебной методики
Питание больного должно оставаться в пределах нормы. Ежедневно положено вводить в рацион белки животного и растительного происхождения, углеводы, полезные жиры. Диета номер 14 считается полноценной в плане калорийности, в сутки пациенту полагается набирать столько калорий, сколько требуется организму. Голодать и переедать не рекомендуется, так как и первое, и второе ослабляют организм.
В рационе ограничиваются продукты, которые повышают уровень щелочи в моче. К ним относят большинство плодов и овощей, молоко. Также сводят к минимуму потребление кальция, который является составляющей в осадках при фосфатурии. Преимущество отдают тем ингредиентам питания, которые окисляют урину. К таким относят мясные и рыбные блюда, хлеб, каши.

Кулинарная обработка блюд не регламентируется. Соблюдая диету, можно отваривать компоненты, запекать, жарить, тушить, готовить на пару или мангале. Особых требований к температуре блюд нет. Для дополнительного щажения органов ЖКТ рекомендуют потреблять только теплую еду.
Особое внимание уделяется питьевому режиму. В день больному полагается выпивать до 3 литров жидкости. Рекомендуют обычную очищенную и обогащенную воду.
Усиленный питьевой режим устанавливается на непродолжительный срок, после чего больной переходит на обычный. Длительный прием большого количества воды сдвигает рН в щелочную сторону. Кроме обычной жидкости можно добавить окисляющие напитки: морсы, компоты, сок из яблок и винограда. Кисло-сладкими напитками тоже не стоит увлекаться, так как они провоцируют выделение кальция.
Нарушения в работе нервной системы также могут быть причинами сбоя в фосфатном обмене. Учитывая этот факт, рекомендуют исключать напитки и блюда, которые возбуждают ЦНС. К ним относят: острое, жирное, кофе, зеленый чай, энергетики, шоколад. Количество соли нужно уменьшить до 10 г в сутки. Избыток натрия хлорида провоцирует вывод кальция и повышает уровень фосфора. Помимо соли нужно исключить острые специи и травы.
Фосфатурия обычно наблюдается при язвенной болезни, воспалительных заболеваниях бронхолегочной системы, сахарном диабете. Если мочекаменная болезнь сочетается с другими патологиями, то окончательные рекомендации по питанию должен составить лечащий врач.
Питание на диете
В зависимости от причин, вызвавших фосфатурию, назначается курс лечения, который будет состоять из медикаментов и диеты. Такой рацион призван уменьшить болевые ощущения, ускорить выздоровление, а в некоторых случаях позволяет обойтись и без операции.
При составлении меню запрещено использовать:
- колбасные изделия, копчености и консервы;
- соленую рыбу – допускается в вымоченном виде;
- молочную продукцию в чистом виде (допускается в блюдах в небольшом количестве);
- практически все овощи;
- кофе, крепкий чай, какао;
- шоколад, кондитерские изделия с кремом;
- ягоды и фрукты, кроме разрешенных; , перец, горчица;
- ягодные и овощные соки;
- алкоголь, квас, сладкие газировки.

Тяжелее всего, как отмечают пациенты, ограничить потребление овощей. Это необходимо сделать на весь период диеты, поскольку большая часть растительной пищи ощелачивает мочу.
Рекомендуют включить в меню:
- Мясо и рыбу – разрешены любые виды и сорта, причем готовить разрешено любым способом.
- Морепродукты, икру рыб.
- Каши – можно использовать все виды круп. Запрещается добавлять в них молоко. , спаржа, все виды грибов, тыква.
- Яйца – допускаются в ограниченном количестве. Рекомендуют употреблять не более 1 яйца в день. кислых сортов: Грени Смит, Антоновка, Семеренко, Джонаголд. , клюкву, красную смородину – можно готовить из них десерты или использовать для компота.
- Слабый черный чай, легкий кофе без молока и сливок, отвары из шиповника и трав.
Пищу можно готовить на растительном или сливочном масле, допускаются все виды обработки. Для придания блюдам вкусовых качеств можно использовать неострые специи и травы: укроп, петрушка, розмарин, лист лавровый, карри (ограничено). Супы можно варить на рыбном, грибном или мясном бульоне, не допускается добавление картофеля. Для первых блюд можно использовать макароны, крупы, разрешенные овощи.
Поскольку питание исключает ряд полезных компонентов, в меню рекомендуют добавить отрубной хлеб, рыбий жир, дрожжевую выпечку. Один-два раза в неделю в рацион включают кальцинированную пищу, поскольку это необходимо организму. Дополнительно можно использовать витаминные комплексы, но без содержания витамина D. Гипервитаминоз этого компонента может стать причиной первичной фосфатурии.
Диетическое меню
При составлении рациона важно учитывать наличие сопутствующих болезней, так как ограничения в питании могут расшириться. Рекомендуют составлять меню на неделю вперед, чтобы правильно спланировать рацион.
Понедельник

Завтрак: каша перловая с отбивной из курицы, белый хлеб, чай.
Перекус: сок яблочный.
Обед: бульон с лапшой, хлеб, плов, компот из красной смородины.
Перекус: зеленые яблоки.
Ужин: рыбные котлеты с рисом, отвар из барбариса.
Вторник
Завтрак: манная каша на воде, тосты с джемом, чай.
Перекус: отвар шиповника.
Обед: суп из телятины и зеленого горошка, гречка, хлеб.
Перекус: желе из клюквы.
Ужин: отварное мясо, жареная тыква, ромашковый чай.
Среда
Завтрак: яйцо всмятку, печеные яблоки, чай.
Обед: грибной крем-суп (без картофеля), сухари из белого хлеба.
Перекус: тыквенный фреш, сушки.
Ужин: жареный хек, рис с зеленым горошком, отвар липы.
Четверг
Завтрак: ячневая каша на воде с грибами, чай.
Перекус: кисель из красной смородины.
Обед: суп с лапшой и мясом, бисквит, сок яблочный.
Перекус: пудинг из манки и тыквы.
Ужин: жаркое из говядины и зеленого горошка, отвар барбариса.
Пятница
Завтрак: омлет из двух белков, хлеб с отрубями, чай.
Перекус: компот из брусники.
Обед: мясной суп-пюре, хлебные сухарики.
Перекус: сушки, полстакана молока.
Ужин: фаршированные грибы, отварной рис, брусничный компот.
Суббота
Завтрак: тыквенная каша с пшеном, чай.
Перекус: кисель из яблок.
Обед: бульон с мясными фрикадельками, гречка, хлеб отрубной.
Перекус: яблоки зеленые.
Ужин: заливное из свинины и вареного яйца, отвар шиповника.
Воскресенье
Завтрак: пшеничная каша с котлетой, чай.
Перекус: виноградный сок, галеты.
Обед: крем-суп из тыквы, хлебные сухари.
Перекус: чай из липы, желе из сухофруктов.
Ужин: кролик в сметане, отварной булгур, сок из винограда.
В примерном меню периодически введены кальцинированные продукты, чтобы не допускать критического снижения содержания кальция. Ягодные и фруктовые соки помогают снизить щелочную реакцию в моче, но в небольшом количестве, поэтому сильно увлекаться ими не стоит. Рецепты без использования овощей несложно найти в интернете или просто изменить рецептуру привычных блюд.

Тыква жареная подойдет в качестве гарниров к мясу или вместо завтраков. Для ее приготовления потребуется очистить тыкву от семечек и кожи, немного посолить ее и обвалять в муке. Для диеты 14 подойдет любой сорт муки, кроме ржаной: отрубная, пшеничная, овсяная. Тыкву обжарить на растительном масле до полуготовности. Затем обжаренные кусочки разместить на противень, покрытый пергаментом. Запекать блюдо еще 15-20 минут. Если не солить его до обжаривания, можно печеную тыкву есть с медом в качестве десерта.
Фаршированные зразы избавят от надобности готовить гарнир, так они содержат и мясо, и рис внутри. Для них нужно отдельно отварить 50 г сухого риса и остудить его, масло и соль добавлять по вкусу. 300 г телятины или говядины следует несколько раз перемолоть через мясорубку. Филе должно быть без жира, частиц костей, фасций. К фаршу добавить дольку размоченного в воде хлеба, хорошо все вымешать.
Из мясной массы сформировать плоские лепешки, на середину каждой поместить немного рисовой начинки. Заготовки нужно аккуратно защепить и придать им круглую или овальную форму. Лучше делать это мокрыми руками. Зразы разместить в пароварку и готовить под крышкой 20 минут.
Рыбные кнели – отличный способ разнообразить диетическое меню и пополнить запас полезных компонентов. Для них подойдет любой нежирный вид рыб. Лучше использовать хека, он легко отделяется от костей, что упрощает его обработку. 300 г чистого филе нужно пропустить несколько раз через мясорубку. К нему добавить 100 г размоченного в воде хлеба (тоже перемолотый). Всю массу хорошо взбить, немного посолить.
Отдельно в казане смешать сметану с водой и лавровым листом. В кипящую сметанную смесь поместить кнели и варить 20-30 минут на минимальном огне. Можно приготовить их в пароварке.
Диета 14а
Стол №14а, как правило, назначается пациентам с осложненным послеоперационным периодом после травм костей и мягких тканей. Это упрощенная форма основной диеты.
Как правило, диета 14а применяется с перерывами на другие столы по Певзнеру. Схема питания выглядит так: неделя на 14а диете, затем неделя на диете №11 или №15, потом снова №14а, и так далее.
Правила питания остаются такими же: снижается количество щелочной пищи и увеличивается уровень кислотных валентностей. Питьевой режим – усиленный, до 3 литров день. Пищу можно обрабатывать любым образом, если нет дополнительных ограничений. Рекомендуют раздельное питание, по 4-5 небольших приемов еды.
Количество овощей нужно снизить до 100 г в день, преимущественно в первых блюдах. Супы можно готовить с мясом и грибами, с рыбой, лапшой, крупами. На гарниры рекомендуют готовить каши, макароны, бобы, тыкву. Количество яиц можно увеличить до 2 штук в день. Молочная продукция сильно ограничивается, периодически допускается немного творога и твердого сыра. В остальном все запрещенные продукты для стола номер 14 остаются характерными и для стола 14а.
Диета применяется «зигзагообразно» и длится до восстановления здоровья пациента.
В заключение
При фосфатурии и других нарушениях мочеполовой системы рекомендуют пить отвары шиповника и барбариса. Готовить напитки из этих ягод нужно, используя именно плоды, а не листья. Найти их легче всего на рынках, встречаются пакетированные сборы в аптеках и магазинах эко продуктов. И барбарис, и шиповник хорошо влияют на пищеварение, работу сердца, нормализуют функции печени и почек.
Для скорого выздоровления рекомендуют увеличить потребление пшена. Полезны и каши из него, и отвары. Для отваров крупу моют, заливают водой и варят 5 минут. Полученную воду сливают и пьют маленькими порциями в течение дня.
После выздоровления важно продолжать придерживаться правильного питания, делать профилактики инфекционных заболеваний, избегать переохлаждения. Важно иногда проходить осмотр у врача, так как фосфатурия может возвращаться, а начальные ее стадии проходят незаметно.
- Бородулин В.И. Каноны диетологии и уроки жизни. Памяти проф. М.И. Певзнера (1872–1952) / Бородулин В.И., Каганов Б.С., Тополянский А.В. // Вопросы диетологии. – 2013 г. – Том 3, № 1. – С. 6-28.
Лечебная диета №7

Особый рацион для комплексной терапии при заболеваниях почек был создан российским гастроэнтерологом – Мануилом Певзнером. Диетотерапия, созданная ученым, построена на специализированных столах, которые используются в питании пациентов с различными заболеваниями. Лечебный рацион при заболеваниях почек представлен столом №7 и имеет несколько вариантов. В зависимости от состояния пациента, ему прописывают тот или иной вариант меню.
С помощью правильно подобранных продуктов и их приготовления, можно значительно облегчить самочувствие пациента и полностью избавиться от заболевания. Рассмотрим как это сделать.
Правила лечебной диеты
Диета №7 применяется при таких заболеваниях: в фазе восстановления после острого гломерулонефрита или обострения хронического, при пиелонефрите. В то же время стол номер 7 не подходит пациентам с почечной недостаточностью. В острую фазу гломерулонефрита диета №7 также не показана. Однако, в большинстве случаев, острый нефрит переходит в хроническую форму и тогда рацион №7 должен быть назначен. Но, в первую очередь, при гломерулонефрите стол №7 назначается после месяца от начала заболеваний, когда воспалительный процесс идет на спад.
В начале терапии больному показаны несколько дней голодания, в которые разрешено пить только воду (300 мл/день). После этого применяется стол 7а, затем 7б, 7в или другие рационы по Певзнеру (зависит от состояния пациента).
Такой рацион питания улучшает работу почек, помогая им выводить токсины, которые накопились в результате нарушения процессов образования и выведения мочи. В результате таких мер уменьшаются отеки, восстанавливается кровообращение и улучшается выделительная функция почек.
Рацион сильно ограничивает количество соли и воды, что обеспечивает максимальный покой почкам. Больной на седьмой диете должен пить в сутки не более литра воды. Допустимая норма соли должна устанавливаться врачом на основе анализов. Кроме этого, ограничиваются жиры и белки, чтобы не допускать накопления азотистых “шлаков”, которые образуются в результате переваривания белковой, жирной пищи.
Исключаются продукты с содержанием экстрактивных веществ. Эти вещества возбуждающе влияют на органы пищеварения и почки, провоцируют накопление мочевой кислоты в крови. Больше всего этих компонентов содержится в грибах и мясе: птица, мясо, рыба. Когда работа почек не нарушена, продукты распада белка и жира беспрепятственно выводятся из организма, но когда имеет место заболевание (нефриты, мочекаменная болезнь, почечная недостаточность и т.д.) они накапливаются в крови. Это приводит к отекам, интоксикации, которая нарушает работу внутренних органов, прежде всего головного мозга.

Диета 7 полностью не исключает мясо и рыбу, их можно есть, но только после тщательной термической обработки. Сначала их нужно отварить, а после этого приготовить любым другим способом: отварить, тушить, печь. Примерно половина экстрактивных веществ выходит в бульон, его есть нельзя, допустимы только легкие “вторые” бульоны и овощные отвары. Рыбу и мясо после варки можно использовать для диетического меню – до 150 г в день.
Помимо этого, запрещается щавелевая кислота. Она также вызывает осложнения и может стать причиной обострений. Содержится, в основном, в продуктах зеленого цвета, шоколаде, шпинате, ревене, малине, крыжовнике и др.
Прием пищи на диете должен происходить дробно, минимум четыре раза в день. Дополнительная механическая обработка блюд (измельчение) не обязательна. Готовить можно любым способом (жареное желательно употреблять умеренно). Температура подачи блюд не устанавливается: можно холодные напитки, горячие супы и второе.
Чтобы окончательно ознакомиться с диетой, рассмотрим списки продуктов, меню на неделю и рецепты для лечебного рациона при нефрите.
Рацион на диете
Чтобы обеспечить больному полноценное питание, при этом не нарушая выздоровление, в меню вносят:
- кисломолочные продукты, творог, сметана, молоко, сливки (все низкой жирности); из отрубной муки или пшеничной, без соли;
- капуста, огурцы, морковь, картошка, листовой салат, другие овощи кроме запрещенных;
- разные крупы и макароны любых видов;
- яйца любые: до 2 белков в день и половина желтка;
- нежирная рыба: судак, навага, окунь, щука, хек, карп и другие;
- постное филе: кролика, курицы, телятины, индейки, говядины;
- ягоды и сухофрукты; , повидло, джем, мармелад, сахар, желе, леденцы; , ванилин, лимонная кислота, рафинированное масло, уксус;
- слабые чаи и кофе, соки, отвары ягод и трав.

Для диетического меню обязательно нужно вводить раз в день первые блюда. Супы должны быть на овощах, без жирного бульона, с добавлением круп или вермишели. Соль не используют. Полезно употреблять курагу, яблоки, изюм, смородину черную. Среди допустимых компонентов есть все необходимое для полноценного и разнообразного меню.
Запрещается использовать для блюд:
- мучное с солью, в том числе обычный хлеб;
- грибные бульоны, уху, наваристые отвары на мясе;
- какао и шоколад;
- крепкий чай, алкоголь, газированную воду;
- маринады, копчености и соления;
- колбасу, консервы, соленую рыбу;
- любые сыры и слишком жирную молочную продукцию;
- острые и соленые специи и пряности;
- щавель, шпинат, ревень, любые бобы;
- грибы, редька, чеснок, редис;
- лук (можно только в готовом виде);
- жир: рыбий, говяжий, бараний, свиной.
Постепенно под присмотром доктора больному будут добавлять по одному запрещенному продукту, чтобы вернуть его к нормальному рациону. Нарушение правил диеты может существенно замедлить процесс выздоровления. Важно четко соблюдать все требования, чтобы не вызвать обострения патологического процесса.
Меню для седьмого стола
Меню может меняться в зависимости от сопутствующих заболеваний и характером течения болезни. Сопутствующие заболевания могут накладывать дополнительные ограничения на список продуктов (при сахарном диабете, беременности и т.п.). Поэтому важно уточнить у лечащего врача, нет ли дополнительных исключений.
Рассмотрим примерное меню для периода выздоровления при гломерулонефрите (вне обострения).
День 1

Завтрак: спелые печеные яблоки с корицей и медом, чай с лимоном.
Перекус: курага с творогом.
Обед: щи без мяса со свежей капустой, сметана, плов с отварным мясом.
Ужин: пассерованный кабачок с морковью, рис вареный, компот из фруктов.
День 2
Завтрак: картофельные оладьи со сметаной, слабый зеленый чай.
Перекус: спелые абрикосы или яблоки.
Обед: суп с лапшой и овощами, гречневая каша, салат из свежих овощей.
Ужин: тушеная капуста, отдельно кусочек печеной курицы.
День 3
Завтрак: хлопья овсяные с молоком и медом, слабый чай.
Перекус: салат из капусты, огурцов и моркови.
Обед: окрошка на кефире (без редиса и колбасы), перловая каша с маслом.
Ужин: голубцы, сметана, бессолевой хлеб.
День 4
Завтрак: белковый омлет, салат из тертой моркови и кураги со сметаной, кофе из цикория.
Обед: молочный суп с гречкой, мясная котлета с пюре из цветной капусты.
Ужин: жаркое без мяса, свежевыжатый сок из моркови и яблок.
День 5
Завтрак: оладьи (без соли), варенье, цикорий с молоком.
Перекус: фруктовый салат.
Обед: суп из свеклы, картофельное пюре, салат из капусты и моркови.
Ужин: карп запеченный в духовке с овощами (рыбу предварительно немного отварить).
День 6
Завтрак: каша на молоке из манной крупы, чай с лимоном.
Перекус: творог с курагой.
Обед: суп-пюре из томатов, мясная котлета.
Ужин: тушеная говядина с картофелем.
День 7
Завтрак: яйца всмятку, салат из огурца и томатов, чай с молоком.
Перекус: свежевыжатый сок из овощей или ягод, изюм.
Обед: борщ диетический, сметана, хлеб бессолевой.
Ужин: перец фаршированный, свежий компот.
Тяжелее всего найти в магазинах хлеб без использования соли. В большинстве случаев на продукте вообще нет состава. Больным есть такой хлеб не рекомендуется, так как в составе кроме соли могут быть другие запрещенные компоненты. Приготовить диетический хлеб можно дома, в духовке или хлебопечке.
Бессолевой хлеб: немного подогреть 250 мл молочной сыворотки и всыпать в нее 2 чайные ложки сухих дрожжей. Сюда же просеять 400 г муки (пшеничной или отрубной) и влить 1 столовую ложку масла. Замесить тесто и оставить на 40 минут. Поднявшееся тесто обмять и еще раз дать ему подняться. Последний раз размять и поместить в форму, снова подождать пока поднимется. Настоявшееся тесто поместить в духовку или хлебопечь на 50-60 минут.
В сети можно найти рецепты такого хлеба на свой вкус. Вообще, в каждом рецепте хлеба соль можно заменить лимонной кислотой. Лучше использовать бездрожжевую выпечку.
Бездрожжевые лепешки: в одном стакане воды размешать чайную ложку лимонной кислоты. Отдельно просеять 2,5 стакана муки и всыпать ее аккуратно в воду. По желанию (при переносимости) можно добавить сладкий перец или томаты. Размешанное тесто оставить на полчаса. Затем сформировать лепешки и обжаривать их на сковороде.
Стол №7а

Диету 7а назначают после «голодных» дней в период обострения, на третий или четвертый день. До диеты больной пьет только воду в ограниченном количестве. Применяют этот стол для лечения тяжелой формы острого и хронического нефрита. Задача лечебного рациона состоит в щажении почек, выведении вредных веществ, избавление от отеков.
Больному прописывается преимущественно вегетерианское питание, исключаются те виды овощей, зелени и фруктов, которые противопоказаны для стола №7. Соль полностью исключается, сильно ограничиваются белки. Важно отслеживать количество потребляемой и выделенной жидкости, потому что по этим измерениям доктор определит питьевой режим. Это примерно 400 мл воды, учитываются чаи, соки, супы.
Мяса и рыбы допускается не более 70 г в день, в вареном и дополнительно обработанном виде. Разрешены только нежирные сорта (телятина, грудка курицы, индейка, кролик). Кисломолочная и молочная продукция разрешена к употреблению в объеме 70 г, но только в этот день исключен любой другой белковый продукт (мясо, птица или рыба). Также разрешено только пол яйца в день, лучше брать исключительно белки.
Из круп разрешен рис (ограничено) и саго. Категорически запрещены бобовые и жирные бульоны. Из напитков можно пить натуральные соки, слабые чаи и отвары.
Ориентировочное меню на день для стола 7а
На утро: морковные зразы, спелое тертое яблоко, чашка чая.
Перекус: ягодный кисель, курага.
В обед: овощной вегетарианский бульон, немного сметаны, бессолевая лепешка.
Перекус: желе из черной смородины.
Вечером: капуста тушеная с томатной пастой, картофельный драник.
На ночь: напиток из шиповника.
Ввиду тяжелого состояния пациента, очень важно соблюдать все правила диеты. Употребление запрещенных ингредиентов, большого количества воды и соли может снова привести к обострению.
После улучшения самочувствия больного переводят на другую диету: №7, №7б и др.
Стол №7б

Этот вариант применяют, если нефрит протекает в легкой форме или после стола 7а. Цель рациона та же: обеспечить почкам покой, уменьшить отеки, улучшить выделительную функцию почек.
Стол 7б отличается от предыдущей диеты только количеством допустимого белка. В день можно съесть 125 г рыбного филе или мяса, или же заменить мясные блюда на молочные продукты в том же объеме. Также разрешается съесть одно яйцо или два белка без желтков. Потребляемая жидкость может быть увеличена до 1 л в сутки, но нужно отслеживать количество выпитой и выделенной жидкости (примерно должны совпадать). При нарушении баланса “выпито-выделено” обратиться к врачу.
В остальном правила диеты и список продуктов такие же, как и №7. Есть нужно понемногу, 4-6 раз, только разрешенные продукты без использования соли.
Стол №7в
После цикла седьмых диет пациент часто теряет с мочой большую часть белков. Учитывая то, что рацион сильно ограничивает этот компонент, организм ощущает его недостаток – нефропатию. Стол №7в может использоваться в комплексном лечении у беременных при развитии позднего гестоза и появлении нефропатии (обнаружении белка в моче). Диету 7в прописывают для восполнения недостающих компонентов питания. В результате этого лечения у пациента (или беременной) улучшается белковый обмен, уходят отеки, нормализуется работа почек.
Расширение рациона стола №7б будет происходить за счет увеличения белка. Основу питания составляет растительная пища (кроме запрещенных видов), без использования соли, по 125 г молочной или мясной продукции в день. Жидкости, с учетом первых блюд и напитков, должно быть примерно 800 мл. Ограничивается потребление сахара (50 г в сутки).
Правила диеты остаются неизменными: дробное питание, меньше жидкости, минимум соли, отказ от алкоголя. Несколько раз в неделю можно выпить слабый натуральный кофе с молоком. В меню добавляются макароны и крупы (как в №7), морепродукты. Для беременных рацион может немного меняться в зависимости от состояния пациентки и плода.
Когда улучшается общее самочувствие и приходят в норму лабораторные и инструментальные анализы больного, назначается диета №7 или другое правильное питание.
Стол №7г
Диета №7г – это специализированное лечебное питания для пациентов с почечной недостаточностью, которые находятся на аппарате гемодиализа (“искусственная почка”). Задача лечебного питания обеспечить больному полноценный рацион (2500 ккал и более), учитывая почечную недостаточность.
По химическому составу диета полностью сбалансирована, присутствуют углеводы, белки (60 г) и жиры. Последние должны на 70% быть животными. Ограничиваются продукты с эфирными маслами, экстрактивными веществами, калием: черешня, смородина, бананы, крупы. Соль не используют. Если долгое время не наблюдается отеков и скачков артериального давления, больному разрешается до 3 г соли.
Необходимые компоненты и аминокислоты должны поступать из мяса, рыбы (по 125 г в сутки) и растительной пищи. Молочную продукцию ограничивают. Совмещать молоко с мясом и рыбой в один день не рекомендуется.
Объем первого блюда не должен превышать 250 мл. Исключают наваристые бульоны. Иногда можно готовить молочные супы, первое с крупой можно есть до 3 раз в неделю. Преимущественно готовят овощные бульоны, борщи и супы. В день разрешено съесть до 3 штук куриных яиц (желательно только всмятку).
Полностью исключают: какао, консервы, соления и копчености, шоколад, кондитерские изделия с кремом, острое и жирное, сыры и бобовые.
Весь цикл седьмых диет по Певзнеру не рекомендуется часто использовать здоровым людям. Поскольку такой рацион не считается полноценным, недостаточен по количеству белка, он может вызывать у практически здоровых людей нарушение деятельности всего организма (гормональные нарушения, снижение иммунитета, изменения печени, нарушение всасываемости витаминов и минералов, и т.д.). Периодически допускается профилактика нефрита в фазе ремиссии с помощью стола номер 7, но курс не должен длиться более 2 недель.
Любой вариант седьмой диеты требует внимательности и ответственности со стороны больного. Если есть сомнения по поводу какого-то конкретного продукта (можно или нельзя), лучше всего поинтересоваться у доктора. Продукты и товары без указанного состава на этикетке не рекомендуется употреблять. Также лучше отказаться от экзотических овощей, зелени и фруктов.
При частом повышении температуры и давления, мутности мочи, сбоях аппетита, потливости необходимо обратиться к урологу или нефрологу.
Информация для пациентов с мочекаменной болезнью
Камни в почках образовываются у 20% населения, чаще у мужчин в возрасте от 40 до 50 лет. Камни в мочевых путях образуются в результате кристаллизации в моче минералов и солей. Они представляют собой твердую массу и могут иметь разнообразный химический состав: кальций-фосфат, кальций-оксалат, мочевая кислота, урат аммония, струвит, цистин и другие, а также их сочетание.
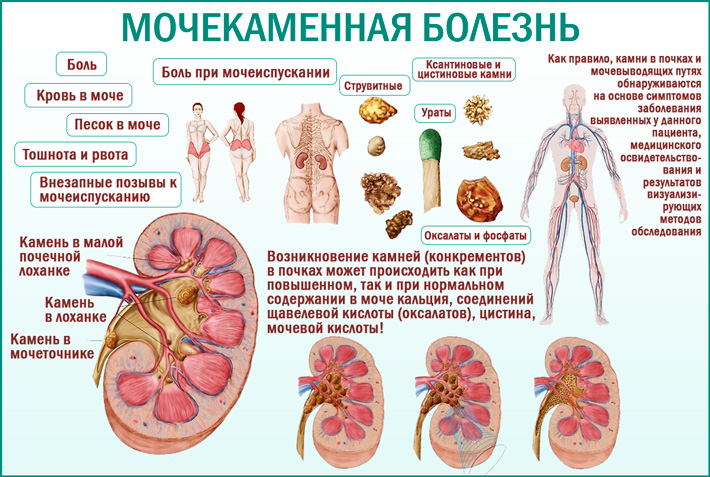
К группе риска прогрессирования мочекаменной болезни относятся следующие факторы:
- камни почек, обнаруженные в детском или подростковом возрасте;
- мочекаменная болезнь есть или была у прямых родственников;
- камень, содержащий брушит, мочевую кислоту или урат;
- инфекция мочевой системы;
- генетическая предрасположенность к образованию камней;
- сужение мочеточников, чаще на уровне его отхождения от почки;
- врожденные аномалии почек: подковообразная почка, удвоение мочевых путей, медуллярная губчатая почка и др.;
- поликистоз почек;
- нефрокальциноз (слишком много кальция в почках);
- пузырно-мочеточниковый рефлюкс (обратный заброс мочи из мочевого пузыря в мочеточники или почки);
- гиперпаратиреоз (чрезмерная продукция гормона околощитовидными железами);
- заболевания желудочно-кишечного тракта (шунтирование тощей кишки, резекция кишечника, болезнь Крона);
- саркоидоз и др.
Методы диагностики
Первой линией диагностики камней почек и мочеточников является ультразвуковое исследование (УЗИ). УЗИ способно определить расположение, размеры и степень блокировки камнем мочевых путей. Однако только рентгенологическое исследование и компьютерная томография способны определить плотность и точные размеры камня, что может быть определяющим фактором в выборе метода лечения. При необходимости получения дополнительной информации о строении собирательной системы почек и особенно при их аномалиях, компьютерная томография может быть выполнена с внутривенным введением контрастного препарата. Анализ крови и мочи необходимы при боли и лихорадке, а также при планировании лечения и профилактике камнеобразования.
Если вы «поймали» самостоятельно отошедший камень, его следует отдать на анализ, для точного определения состава, что поможет врачу назначить верное лечение и профилактику.
Факторы, которые влияют на тактику лечения, включают в себя:
- симптомы;
- характеристики камня (размер, локализация, плотность);
- историю болезни;
- вид лечения, доступный в вашей больнице, и опыт вашего врача;
- ваши личные предпочтения.
Не все камни почек требуют активного лечения. Все зависит от наличия симптомов и личных предпочтений. Если у вас есть почечный или мочеточниковый камень, который не вызывает дискомфорта, вы, как правило, не будете получать лечение. Ваш врач предоставит вам график регулярных контрольных посещений, чтобы убедиться, что ваше состояние не ухудшается. Если ваш камень по прогнозу врача может «отойти» самостоятельно с мочой, вам могут назначить лекарства для облегчения этого процесса. Это называется консервативным лечением.
Если ваш камень продолжает расти или вызывает частые и сильные боли, Вам показано активное лечение.
Консервативная терапия
В зависимости от размера и расположения камня, вам может потребоваться некоторое время, чтобы камень вышел с мочой. В этот период может возникнуть почечная колика, что требует врачебного контроля. Если у вас очень маленький камень, с вероятностью 95% он отойдет самостоятельно в течение 6 недель. Чем больше камень, тем меньше вероятность его отхождения. Существует два распространенных варианта консервативного лечения: литокинетическая терапия – медикаментозная помощь в прохождении камня по мочевым путям и литолитическая – медикаментозное растворение камней, если они состоят из мочевой кислоты.
Даже когда у вас нет симптомов, вам может понадобиться лечение, если:
- камень продолжает расти;
- у вас высокий риск формирования другого камня;
- имеется инфекция мочевых путей;
- ваш камень очень большой;
- вы предпочитаете активное лечение.
Хирургическое лечение
Существует 3 распространенных способа удаления камней: дистанционная ударно-волновая литотрипсия, уретерореноскопия и перкутанная (чрескожная) нефролитотомия. Выбор варианта хирургического лечения зависит от многих аспектов. Наиболее важными факторами являются характеристики камня и симптомы, которые он вызывает. В зависимости от того, находится ли камень в почке или мочеточнике, врач может порекомендовать различные варианты лечения. В редких случаях удаление камня возможно только открытым, либо лапароскопическим доступом.
Хирургическое лечение показано, если:
- камень больших размеров, что затруднит его самостоятельного отхождение;
- лекарственная терапия не помогает;
- развиваются инфекционные осложнения из-за камня;
- имеется боль и/или примесь крови в моче;
- единственная почка;
- начинает страдать функция почек.
Дистанционная ударно-волновая литотрипсия (ДЛТ)
Дистанционная ударно-волновая литотрипсия проводится с помощью аппарата, который может разбивать камни в почке и мочеточнике. Для разрушения камня, сфокусированные ударные волны (короткие импульсы волн высокой энергии) передаются на камень через кожу. Камень поглощает энергию ударных волн и разбивается на более мелкие кусочки. Фрагменты камней затем проходят с мочой. Процедура длится около 45 минут. Если у вас большой камень, вам может понадобиться несколько сеансов, чтобы полностью разбить его.
ДЛТ противопоказано при:
- беременности;
- риске сильного кровотечения;
- наличии неконтролируемой инфекции;
- сужении мочевых путей под камнем;
- очень твердых камнях (например, цистиновые камни).
Следует знать! ДЛТ разбивает камень на мелкие кусочки. Эти фрагменты будут выходить с мочой несколько дней или недель после процедуры. У вас может быть кровь в моче, но это не должно длиться более 2 дней. Ваш врач может назначить вам лекарства, которые способствуют более быстрому отхождению фрагментов и уменьшению боли. ДЛТ может сопровождаться как интра-, так и послеоперационными осложнениями.
В ходе операции могут возникнуть:
- повреждение почки, кровотечение с образованием клинически проявляющейся гематомы, иногда требующей хирургического вмешательства (до 1 %);
- повреждение почки с образованием бессимптомной гематомы (до 19 %);
В послеоперационном периоде могут развиться:
- скопление фрагментов камня в мочеточнике, требующее консервативного, либо хирургического лечения (до 7%);
- инфекционные осложнения (до 20%);
- рост оставшихся в почке фрагментов камней (до 50 %);
- почечная колика, связанная с закупоркой мочеточника фрагментами камня (до 4%);
- аневризма, артерио-венозная фистула;
- повреждение внутренних органов (описаны отдельные клинические случаи).
Вам нужно немедленно вернуться в больницу, если:
- появилась лихорадка выше 38°С;
- возникла сильная боль в боку;
- кровь в моче присутствует более 2 дней после процедуры.
Перкутанная (чрескожная) нефролитотрипсия (ПНЛ)
ПНЛ используется чаще всего, когда камни в почках больших размеров, высокой плотности или их много. ПНЛ обычно проводится под общим наркозом. Во время этой процедуры в мочевой пузырь устанавливается небольшая трубка, называемая катетером. Другой катетер устанавливается в мочеточник. Контраст, или краситель, может быть введен через этот катетер для обеспечения лучшего обзора и точного определения местоположения камня. Как только камень обнаружен, доступ к собирательной системе почек осуществляется с помощью тонкой иглы и так называемого проводника. Проводник обеспечивает безопасный доступ для нефроскопа (инструмент для визуализации внутренней части почки). После визуализации камня, некоторые из них могут быть удалены с помощью щипцов. Камни больших размеров должны быть раздроблены с помощью специального пневматического, ультразвукового или лазерного устройства - нефролитотрипсия. После удаления фрагментов камня из почки, в мочеточник, как правило, устанавливается временная маленькая трубка, соединяющая почку с мочевым пузырем (катетер-стент), а рабочий канал, через который производилась операция, ставят трубку, дренирующую почку (нефростома). После операции эти трубки удаляются через несколько дней.
Следует знать! ПНЛ может сопровождаться как интра- так и послеоперационными, осложнениями.
- кровотечение, которое может потребовать переливание крови (до 20%), эмболизацию сосудов почки, либо удаление почки (до 1,5%);
- повреждение плевры (до 11,6%);
- повреждение внутренних органов (до 1,7%);
- летальный исход (до 0,3%).
- лихорадка (до 32,1%);
- сепсис (до 1,1%);
- уринома (скопление мочи в околопочечной или забрюшинной клетчатке, окруженное фиброзной капсулой) до 1%;
- остаточные фрагменты камня (до 19,4%), в ряде случаев требуется повторное вмешательство;
- аневризма, артерио-венозная фистула;
- температура тела выше 38 °С;
- тошнота и рвота;
- боль в груди и затрудненное дыхание;
- большое количество крови в моче;
- сильная боль на стороне операции;
- не можете помочиться.
Уретерореноскопия (УРС) и гибкая УРС
Уретероскопия является предпочтительным методом лечения камней малого и среднего размера, расположенных в любой части мочевыводящих путей. Процедура обычно выполняется под общим наркозом. Во время этой процедуры уретероскоп (длинный, тонкий инструмент с крошечной камерой на конце) вводится через мочеиспускательный канал и мочевой пузырь в мочеточник или в почку. Как только камень найден, его можно извлечь с помощью «щипцов или корзинки», либо используют лазер или пневматику, чтобы разбить камень на более мелкие кусочки, прежде чем они будут извлечены с помощью корзины. Уретероскопы могут быть гибкими, как тонкая длинная соломинка или более жесткими. После удаления камня, в мочеточник может быть установлена небольшая временная трубка, называемая стентом, которая облегчает отток мочи из почки в мочевой пузырь. Мочевой катетер и/или стент обычно удаляют вскоре после процедуры.
Следует знать! УРС может сопровождаться как интра- так и послеоперационными, осложнениями, которые в редких случаях могут потребовать конверсии в открытую операцию, либо повторного вмешательства.
- миграция камня в почку (до 12%);
- инфекционные осложнения (до 6%);
- повреждение мочеточника (до 2%);
- кровотечение, которое может потребовать переливание крови (0,1%);
- отрыв мочеточника (0,1%);
- лихорадка и сепсис (до 1,1%);
- стойкая примесь крови в моче (до 2%)
- почечная колика (2,2%)
- сужение мочеточника (стриктура) 0,1%;
- заброс мочи из мочевого пузыря в почку (0,1%);
- повреждение внутренних органов (до 0,05%);
- температура тела выше 38 °С;
- не можете помочиться;
- большое количество крови в моче;
- продолжаете испытывать сильную боль в боку.
Даже если у вас низкий риск образования другого камня, вам необходимо внести некоторые изменения в образ жизни. Эти меры снижают риск повтора заболевания и улучшают ваше здоровье в целом.
Общие советы:
- пейте от 2,5 до 3 литров воды равномерно в течение дня;
- выберите pH-нейтральные напитки, такие как вода;
- следите за количеством выделяемой мочи (должно быть от 2 до 2,5 литров в день);
- следите за цветом вашей мочи: она должна быть светлой;
- пейте еще больше, если вы живете в жарком климате или занимаетесь спортом;
- питайтесь сбалансированно и разнообразно;
- избегайте чрезмерного потребления витаминных добавок.
Как записаться на прием к врачу урологу
Чтобы записаться к врачу-урологу, воспользуйтесь интерактивной формой. В ней приведены поля, которые вам необходимо заполнить. Укажите в них следующие данные:
- Полное имя (фамилию, имя, отчество).
- Желаемую дату приему.
- Контактный номер, по которому с вами можно связаться.
- Адрес электронной почты.
- В поле «Сведения» – краткую информацию о симптомах, которые вас беспокоят.
Когда все поля будут заполнены, нажмите кнопку «Добавить», и ваша заявка будет отправлена нам. Сразу после этого по указанному контактному номеру позвонит наш специалист, чтобы уточнить дату и время приема записи к урологу.
Читайте также:
