Как привязывают на операционном столе
Обновлено: 18.05.2024
"Вы хуже фашистов. Она пожилой, уважаемый человек. Всю жизнь детей учила, ни на кого голос не повысила. А вы её, как в тюрьме или в психушке привязали!" - ругалась со мной дочь пожилой учительницы. И действительно, бабушка была добрейшей души человек, маленькая, ухоженная, приятная в общении. Все это было позавчера. Но после большого оперативного вмешательства по поводу разлитого перитонита под общей анестезией у нее к сожалению обострилась возрастная деменция и развился послеоперационный психоз. Всего за сутки, при лёгкой фиксации, маленькая бывшая учительница успела разбить две капельницы, сорвать повязки и вырвать подключичный катетер. И все это на фоне лёгкой седации, глубоко седатировать было нельзя из-за проблем с лёгкими.
Вот при посещении дочкой мамы в реанимации та увидела широкие привязки на руках и и простынь через грудь завязанную за спинкой кровати. Сразу скажу, что всё закончилось хорошо, через два дня психоз прошел и бабушку с чистой душой отдали хирургам.
Второй случай мог закончится гораздо печальнее.
Ко мне в отделение поступали часто алкогольные делирии, поскольку в соматических общих палатах держать таких пациентов не вариант да и глубокая седация нужна почти как наркоз. А доставлять в наркологию было далеко и не всегда возможно.
В этот раз любителем белочки оказался бывший десантник афганец ростом под два метра и весом под сто тридцать килограмм. При поступлении были умеренные галлюцинации, лёгкое возбуждение, но согласился поставить вену чтобы подлечить сердце. Всё шло по плану: препараты для сна, фиксация широкими вязками - но я не учел крепости организма и силы бывшего десантника. Действия препаратов закончилось раньше в два раза и в один момент, повязки, удерживающие здорового мужика, оказались не помехой и лопнули в две секунды. Правда это уже был не добрый пациент сердечник а солдат, который видел перед собой душманов и который, вырвав капельницу из руки, сложил систему петлей и собрался идти их убивать. На смене в отделении был я как дежурный доктор, в два раза меньше ростом и весом, да ещё две медсестры меньше меня. Драться с обученым для убийства человеком, было не вариант. В первую очередь я выпроводил из отделения медсестёр, подвергнуть их жизни риску мне бы даже в голову не пришло. Открыв дверь на улицу, у нас был прямой выход, разрешил пациенту покинуть отделении. Всё это происходило в течении минуты буквально. Сразу был вызван наряд, уведомлена администрация и так далее. Повезло, что агрессия была направлена на "движущиеся цели" а не на лежачих пациентов, иначе все могло закончиться гораздо печальнее.
В итоге все завершилось тоже нормально, вспышка агрессии закончилась на улице, пациент в сопровождении наряда милиции приведён обратно и уже лечился с помощью больших доз препаратов и крепкой фиксации парашютными стропами.
Для чего я всё это написал? Просто чтобы вы знали, что не всё иногда так как кажется. Если не повезло и ваши родные или близкие попали в реанимацию, где их привязывают насильно то это не для того чтобы поиздеваться или уйти гонять чаи, оставив пациента без присмотра, а лишь для их собственного блага и безопасности окружающих. Так что будем благоразумными и давайте относится друг к другу с пониманием.
Как привязывают на операционном столе
Укладка пациента и организация операционной при артроскопии плечевого сустава
Как и для любого хирургического вмешательства, важнейшим компонентом артроскопии плечевого сустава является обустройство операционной. Визуализация зависит от положения пациента и адекватного управления потоком расширяющей жидкости. От расположения портов зависит угол доступа, который определяет достижимость структур плечевого сустава.
Ниже представлен краткий обзор основ, касающихся положения пациента на операционном столе, обустройства операционной, управления потоком жидкости и наиболее часто используемых нами артроскопических портов.
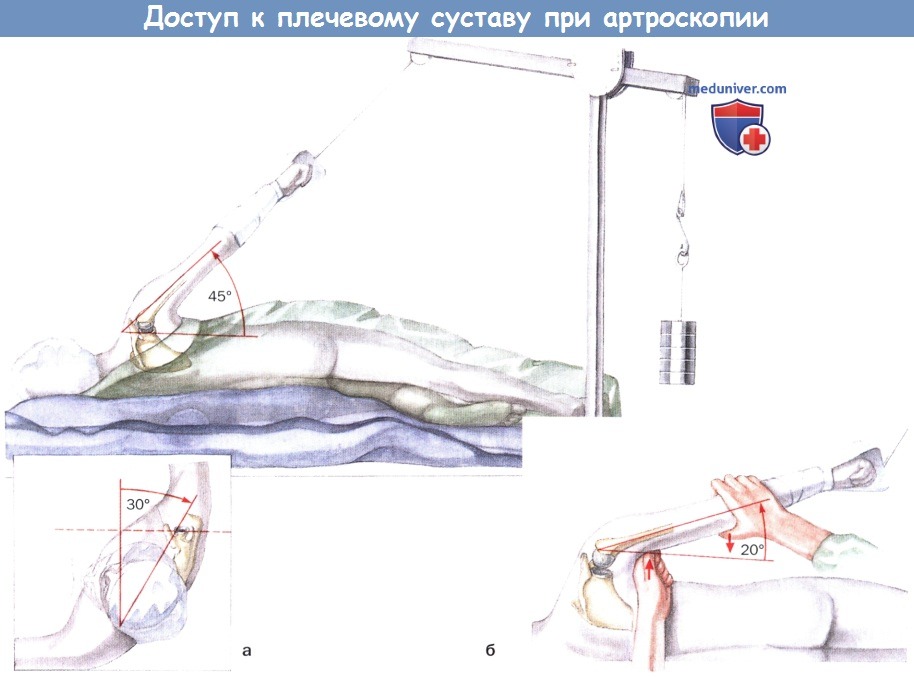
Положение на боку для артроскопии плечевого сустава, подакромиального пространства и акромиально-ключичного сустава.
а Пациент в положении на боку с верхней частью тела, повернутой на 30° дорсально.
При этом суставная впадина располагается горизонтально (вставка).
б При вмешательствах на передних отделах сустава ассистент поднимает головку плеча из суставной впадины.
а) Укладка пациента и обустройство операционной. Мы выполняем все артроскопические операции на плече в положении пациента «на боку». Мы выполняли эти операции в обоих возможных положениях пациента — «на боку» и в положении «пляжного кресла»,— и у нас нет сомнений, что укладка «на боку» обеспечивает наилучший доступ к плечевому суставу. Положение «пляжное кресло» изобрели в то время, когда хирурги переходили от открытых вмешательств к артроскопическим.
Примечательно, что недостатки визуализации, обусловленные этим положением пациента, замедлили переход к полностью артроскопической хирургии. Хотя эта укладка хорошо известна, хирургу, который в полной мере хочет освоить артроскопические операции на плече, мы рекомендуем использовать исключительно положение пациента «на боку». Основу артроскопической хирургии плечевого сустава составляет достижимость анатомических образований, которая не должна ставиться под угрозу.
При положении пациента «на боку» следует применять мягкие подкладки под ноги и мягкий валик в подмышечной области, теплое одеяло, а пациента — зафиксировать при помощи вакуумного мешка. Оперируемую конечность фиксируем Star Sleeve Balanced Suspension System (Arthrex, Inc., Naples, FL), располагаем в положении отведения 20-30° и 20° сгибания, вес на сбалансированной подвесной системе — 2,5-4,5 кг.
В хирургическую бригаду входят хирург, первый ассистент и две операционные сестры. Хирург стоит позади плеча пациента. Первый ассистент стоит за головой пациента. Первая операционная сестра располагается позади хирурга с операционным столиком и основным инструментальным столом. Вторая сестра располагается спереди от пациента и выполняет манипуляции с оперируемой конечностью, шейвером, фрезой и коагулятором, которые располагаются на втором операционном столике.
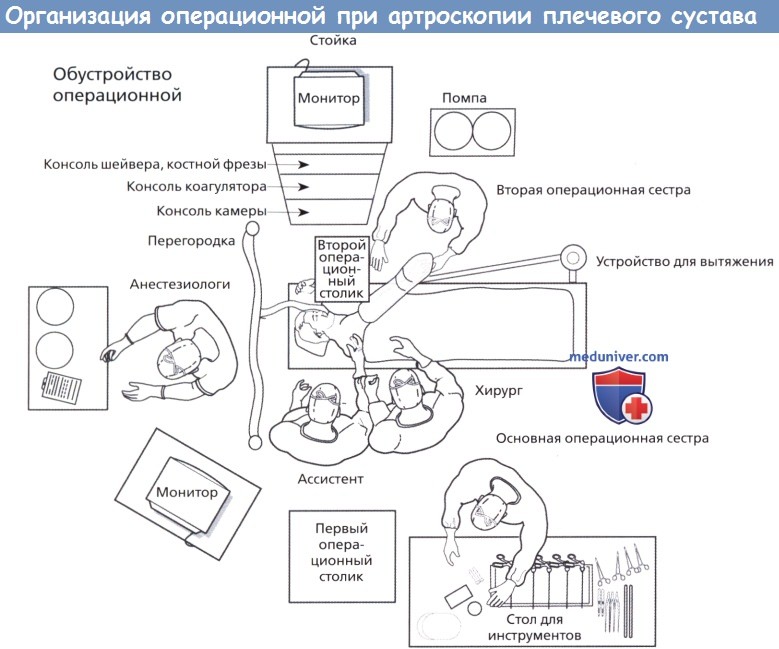
б) Управление потоком жидкости. Обеспечение визуализации определяется контролем кровотечения, которое зависит от баланса между артериальным давлением пациента, давлением артроскопической помпы, а также контролем турбулентности в плечевом суставе. При отсутствии противопоказаний мы предпочитаем поддерживать уровень систолического артериального давления пациента ниже 100 мм рт. ст. Давление, под которым артроскопическая помпа подает жидкость — 60 мм рт.ст.
Турбулентность должна быть минимизирована. Турбулентность обусловливает кровоточивость в соответствии с эффектом Бернулли — поток жидкости создает градиент отрицательного давления (под прямыми углами к потоку), который практически «высасывает» кровь из поврежденных сосудов. Это особенно заметно при работе в субакромиальном пространстве, когда неканюлированные порты позволяют жидкости вытекать из области с высоким давлением (в субакромиальном пространстве) в область с низким давлением (вне полости сустава), что приводит к кровотечению из-за эффекта Бернулли. В этой ситуации важно удержаться от желания немедленно повысить давление в помпе, так как это только усилит градиент давления.
Напротив, проблема решится, если ассистент прижмет отверстие артроскопического порта для прекращения турбулентности. Только после прекращения турбулентности мы иногда повышаем давление в помпе на непродолжительное время. Применяя эту методику, мы советуем избегать установки специальных портов оттока жидкости, так как они только усиливают эффект Бернулли. И в завершение приведем еще один прием контроля потока жидкости для поддержания оптимальной визуализации: установка отдельного порта притока жидкости.
Специальный порт притока большого диаметра улучшает гидродинамику, это особенно важно для поддержания стабильного давления, когда артроскоп часто перемещается между портами.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Подготовка больного к плановой операции: как проводится
Хирургическое вмешательство — это сильный стресс для всего организма. И поэтому данному мероприятию предшествует тщательная подготовка пациента, включающая в себя и медикаментозное лечение, и психологическое воздействие на пациента. Как проходит подготовка больного к плановой операции?
Что такое операция, виды операций
Часто операция — единственный шанс на жизнь
Операция, оперативное вмешательство, хирургическое вмешательство – это один из двух методов лечения, (наряду с медикаментозным), которыми располагает традиционная медицина. Данный метод лечения предусматривает механическое воздействие на органы или отдельные ткани живого организма – будь то человек или животное. По цели действия оперативное вмешательство бывает:
- лечебным — то есть целью операции является исцеление органа, или целой системы организма;
- диагностическим — в процессе которого берутся на анализ ткани органа, или его содержимое. К такому виду операций относится биопсия.
Лечебные в свою очередь делятся по методу воздействия на органы:
- кровавые – предполагают рассечение тканей, наложение швов с целью остановки кровотечений, и другие манипуляции,
- бескровные – это вправление вывихов, наложение гипса при переломах.
Любая операция занимает не один день. Ей предшествует тщательная подготовка, потом наблюдение за пациентом, с целью предотвращения нежелательных последствий. Поэтому весь срок, пока пациент находится в непосредственном контакте с медперсоналом, разбивается на периоды:
- предоперационный период начинается с того момента, когда больной прибыл в хирургическое отделение больницы;
- интраоперационный период — непосредственное время проведения операции;
- послеоперационный период включает в себя послеоперационную реабилитацию.
По срокам исполнения операции классифицируются, как:
- экстренные – когда оперативное вмешательство производится сразу, как только пациента доставили в больницу, и был поставлен диагноз;
- срочные операции производятся в течение 24-48 часов. Эти часы используются для дополнительной диагностики, или есть надежда, что можно излечить орган без оперативного вмешательства;
- плановые операции назначаются после полной диагностики органов, когда становится понятно, что операция нужна, и выбирается время оптимальное по медицинским показаниям для пациента и для медицинского учреждения.
Приготовление к плановой операции зависит от характера заболевания, и может занять от 3-х дней и более. В этот период проводятся дополнительные диагностические процедуры и специальная подготовка.
Мероприятия, включаемые в подготовку к плановой операции

До поступления в стационар больной должен быть максимально обследован
В период приготовления к плановой операции осуществляется полное обследование состояния всех органов, с целью выявить сопутствующие заболевания, которые могут стать противопоказанием к хирургическому вмешательству. Важно в этот период также определить переносимость пациента к антибиотикам и анестезирующим препаратам.
Чем полнее осмотр, проведенный в поликлинике до поступления больного в стационар, тем меньше времени займет предоперационное диагностирование. Минимальный стандарт обследования предполагает:
- общий анализ крови,
- определение свертываемости крови,
- определение группы крови и резус-фактора
- общий анализ мочи,
- анализ на ВИЧ и HBs-антиген,
- флюорография,
- электрокардиограмма с расшифровкой,
- консультация терапевта и других специалистов, для женщин – гинеколога.
Для пациентов с онкологическим диагнозом подготовка к операции проводится одновременно с обследованиями. Это позволяет сократить предоперационную стадию. Операция может быть отложена, если:
- Поднимается температура, что может свидетельствовать о возникновении инфекции. В предоперационный период температура пациента измеряется 2 раза в сутки.
- Наступает менструация. Не рекомендуется также планировать операцию за 2-3 дня до начала месячных. В этот период снижается свертываемость крови, что может вызвать серьезные осложнения.
- На теле имеются фурункулы, гнойничковые высыпания, экзема. Данное обстоятельство может отодвинуть проведение хирургического вмешательства на месяц, до полного излечения, потому что воспалительные процессы на коже в ослабленном операцией организме могут проявиться во внутренних органах.
Специальные мероприятия при подготовке к плановой операции
К операции нужно правильно подготовиться
Подготовка органов дыхания
До 10 процентов осложнений в послеоперационный период приходится на органы дыхания. Особенно возрастает угроза таких осложнений, если у пациента бронхит, или эмфизема легких. Обострившийся бронхит может стать противопоказанием для операции. Таким больным проводят лечение, назначают физиотерапевтические процедуры и отхаркивающие лекарственные препараты.
Подготовка сердечнососудистой системы
Пациентам старше 40 лет, и тем, у кого есть жалобы на сердце, в обязательном порядке делают электрокардиограмму. Если на кардиограмме нет изменений, и сердечные тоны в норме, то дополнительная подготовка не требуется.
Подготовка ротовой полости и горла
Подготовительные процедуры включают в себя обязательное оздоровление ротовой полости с участием стоматолога. Необходимо перед операцией вылечить все воспаленные зубы и десна, оздоровить полость рта. Перед операцией снимаются съемные зубные протезы. Хронический тонзиллит тоже является противопоказанием к проведению внутриполостных операций. Поэтому необходимо сначала удалить миндалины, а потом только переходить к основной операции.
Психологическая подготовка
Предоперационная подготовка также должна включать в себя психологическую работу с пациентом. Отношение больного к своему состоянию и предстоящей хирургической процедуре зависит от типа нервной системы. В некоторых хирургических отделениях работают штатные психологи. Но если такового нет, их функцию берет на себя лечащий врач, или хирург. Он должен настроить человека на проведение оперативного вмешательства, снять страх, панику, депрессивное состояние. Врач также должен разъяснить суть предстоящей операции.
Младший и средний персонал не должен беседовать на эту тему ни с родственниками больного, ни с самим пациентом. Информация о течении заболевания и рисках, связанных с оперативным вмешательством, разрешается сообщать только ближайшим родственникам больного. Врач также разъясняет родственникам, как они должны вести себя в отношении к больному, чем и как могут помочь пациенту.
Подготовка к хирургическому вмешательству на ЖКТ
Приготовления к хирургическому вмешательству на желудочно-кишечном тракте занимает от 1 до 2-х недель. В особо тяжелых формах патологии желудка наблюдается недостаток циркулирующей крови и сбой обменных процессов в организме. Пациентам, страдающим сужением привратника, каждый день промывают желудок 0, 25 процентным раствором HCl.
В период подготовки к оперативному вмешательству на желудке назначается усиленное питание, витамины. Накануне перед операцией пациенту дают только сладкий чай. Операция на кишечнике требует ограничения продуктов с высоким содержанием клетчатки. Учитывается тот факт, что голодание делает организм неустойчивым к инфекциям. Поэтому, если состояние ЖКТ не позволяет питаться самостоятельно, пациенту вводят глюкозу и препараты с содержанием белка и внутривенно. Дополнительно недостаток белков восполняется переливанием крови, плазмы, альбумина.
При отсутствии противопоказаний за день до операции больному дают слабительное в виде касторового или вазелинового масла. Вечером перед операцией кишечник очищают при помощи клизмы. Специальные подготовительные мероприятия проходят больные сахарным диабетом. С целью поддержания нормального уровня сахара в крови им назначается безуглеводная диета, инсулин вводится при непосредственном контроле уровня сахара в крови.
Подготовка операционной к плановой операции
Готовится и операционная…
Подготовка операционной к плановой операции предусматривает обеспечение чистоты и стерильности операционного стола и инструментов. Операционный стол должен перед каждой операцией обрабатываться однопроцентным раствором хлорамина, или иным антисептиком, затем его накрывают стерильной простыней.
Поверх первой накрывают стол второй простыней, края которой должны опускаться сантиметров на тридцать. Предварительно стерилизованные инструменты раскладываются на большом инструментальном столе в три ряда:
- В первом ряду — инструменты, которыми хирург или его ассистент пользуется в первую очередь –скальпели, ножницы, пинцеты, крючки Фарабефа, кровоостанавливающие зажимы;
- Во втором ряду — специализированные инструменты для операций на ЖКТ (Зажим Микулича, жомы кишечные);
- В третьем ряду — узкоспециализированные инструменты, предназначающиеся для конкретных патологий, и манипуляций.
Как происходит подготовка операционной к работе, вы узнаете из видео:
Подготовка пациента к операции медсестрой
Большую роль в контакте с пациентом играет медицинская сестра. На нее ложатся все обязанности по подготовке больного к операции, которые начинаются уже вечером. Подготовительные мероприятия вечером в себя включают:
- Промывание кишечника с помощью клизмы;
- Душ с гигиенической целью;
- Смена белья;
- Низкокалорийный ужин;
- Прием лекарственных препаратов за 30 минут до сна. Это могут быть снотворные, транквилизаторы и десенсибилизаторы.
Утренние подготовительные процедуры включают в себя:
- очистительная клизма.
- подготовка операционного поля (места операционного разреза). В этом месте удаляется волосяной покров.
- пациенту не дают еду.
- опорожнение мочевого пузыря.
Подготовка больного к плановой операции — обязанность медсестры
За полчаса до начала операции пациенту вводится внутримышечно димедрол, промедол, атропин. Этот состав снижает возбудимость нервной системы, нейтрализует возможное действие аллергенов и подготавливает организм к последующей анестезии.
Пациент в операционную доставляется на каталке или в кресле-каталке. Вместе с больным в операционную доставляется история болезни, рентгеновские снимки, пробирка с кровью для пробы на совместимость. А перед тем, как доставить больного в операционную, необходимо снять зубные протезы.
Предоперационный период — это очень ответственный момент. Он требует приложения сил не только от врачей и медперсонала, но и от самого пациента, от которого требуется понимание ситуации и выполнение всех предписаний врача. Успех операции зависит от слаженной работы медиков, от взаимопонимания, и степени доверия, сложившегося между пациентом и коллективом хирургического отделения больницы. И конечно, от качества проведенной подготовки в предоперационный период.
Реабилитация после операции на позвоночнике с металлоконструкцией
Нарушение функционирования позвоночника является довольно частой патологией. Виной этому не только возрастные изменения, но и образ жизни, многочисленные заболевания и травмы, которым подвержен в течение жизни человек. Современная медицина располагает множеством методик, позволяющих эффективно справляться с механическими повреждениями позвоночника. Это очень важно, поскольку, в большинстве случаев серьезное травмирование позвоночной зоны, которая является вместилищем спинного мозга и нервных окончаний, несовместимо с жизнью пациента. В случае позвоночных повреждений один из способов эффективной хирургической помощи – оперативное вмешательство, включающее установку металлоконструкции.

Когда устанавливается металлоконструкция
Разумеется, помочь она может не всегда, и применяется данная операция не во всех проблемных случаях. Ставят в ходе хирургической операции металл на позвоночные кости в случае его серьезного повреждения.

Позвоночный столб может оказаться поврежден по следующим причинам.
- Падение человека со значительной высоты.
- Дорожная автокатастрофа.
- Обрушение чего-либо (крыша, снежная лавина, другое) и сильный удар по позвоночнику.
- Заболевания позвоночника, ведущие к дегенеративно-дистрофическим последствиям.

Человек, перенесший операцию на позвоночнике по установке металлоконструкций, должен быть готов к тому, что ему могут быть противопоказаны занятия любыми видами спорта
Чаще всего травмируется поясница и шея. При этом, если при поясничной травме человек может выжить, оказавшись, однако, полностью обездвиженным, то при шейной наиболее вероятен летальный исход.

Соблюдение правил реабилитации после хирургического вмешательства позволит избежать тяжелых осложнений и в установленные сроки восстановить трудоспособность
Операция, проводимая для установки металлоконструкции, необходима в следующих случаях.
- Сокращен диаметр спинномозгового канала.
- Возникли дегенеративные изменения в связочном аппарате.
- Повреждены межпозвоночные диски.
- Образовалась межпозвоночная грыжа.

Во всех этих и ряде других случаев необходимой становится операция с установкой стабилизирующих пластин или стержневых конструкций. Эти инородные тела призваны иммобилизировать необходимый участок, чтобы обездвижить его и способствовать срастанию (заживлению).

Кстати. Оперативный метод применяется довольно широко по причине того, что срок посттравматической реабилитации значительно сокращается, и пациент может практически полностью вернуть себе нормальный образ жизни.
Благодаря развитию медицинских технологий, конструктивные имплантаты для позвоночных операций имеют многообразные формы, множество размеров и классифицируются определенным образом.

Таблица. Классификация операционных конструкций.
| Вид | Способ установки |
|---|---|
| Сплошные стержневые | Закрепляются внутри канала кости |
| Полые стержни | Внутри канала |
| Стержни, снабженные блокировкой | Внутри канала |
| Стержни без блокировки | Внутри канала |
| Скобы | Ставятся на кость |
| Винтообразные конструкции | На кость |
| Пластины | На кость |

Кстати. После установки (вживления) конструктивных приспособлений минимизируются последствия позвоночного повреждения, и постоперационные восстановительные процедура по срокам сокращается в несколько раз.
Тем не менее, операция по внедрению является хирургическим внедрением повышенной сложности. И от качества проведенной впоследствии реабилитации во многом зависит степень возвращения функций жизнедеятельности организма.

Проведение постоперационной реабилитации
После всякого травмирования человеческий организм должен восстановиться. Это может произойти быстро или занимать весьма длительное время. В любом случае необходимо первоначальное соблюдение общих правил восстановления, выполнение которых относится и к пациентам, пережившим операцию с внедрением конструктивных имплантатов в одну из позвоночных зон.

Если вы хотите более подробно узнать, этапы восстановления и реабилитацию после удаления грыжи поясничного отдела позвоночника, вы можете прочитать статью об этом на нашем портале.
Общие привила
Если пациент будет внимательно относиться к соблюдению данных восстановительных рекомендаций, это поможет не только вернуть здоровье в короткие сроки, но и обойтись без тяжелых осложнений, которые с большой вероятностью могут возникнуть в постоперационный период.
- Если операция со вставкой металлоконструкции любого характера проходила на поясничной зоне, в течение нескольких месяцев (количество – по указанию хирурга) запрещено занимать сидячее положение.

Операция по установке металлоконструкции на позвоночник относится к сложным хирургическим вмешательствам
Реабилитационные этапы
На восстановление после любого вмешательства извне или травмирования организму нужно время, и во всех случаях оно разное. Зависит продолжительность восстановления от многих факторов. Позвоночные операции разного характера могут потребовать времени от нескольких месяцев до нескольких лет. К последним относятся спинномозговые травмы, оперирование при парезах и другие.

Важно! Восстановительный срок тем больше, чем шире захвачена область фиксации внедряемой металлоконструкцией. Если это лишь несколько позвонков, может понадобиться около четверти года, если большой участок столба – более полутора лет.
Вся восстановительная процедура, а точнее, комплекс процедур, делится на три этапа.
Таблица. Этапы реабилитации и их характеристика.

В этот период пациент принимает медпрепараты, которые оказывают обезболивающий эффект, поскольку боль, как правило, ощущается сильно.
Все предпринимаемые в данное время меры направлены на недопущение осложнений. Рана должна заживляться активно, необходимо снятие отека, удаление воспаления из тканей. Также врач-реабилитолог отслеживает состояние швов, чтобы не пропустить их начавшегося нагноения. Если это произойдет, швы удаляются (извлекается материал), раны обеззараживаются, накладываются новые швы.

Врач обязан продемонстрировать пациенту упражнения, которые он в обязательном порядке будет выполнять ежедневно самостоятельно. Кроме того несколько раз в неделю понадобиться посещать занятия ЛФК. В этот этап включен курс массажа и физиотерапевтические мероприятия, а также ношение специальных корсетных изделий.


Тесная связь с врачом и контроль с его стороны процесса – залог того, что реабилитация пройдет успешно. Если игнорировать обязательные контрольные осмотры, есть риск отторжения имплантируемой конструкции, инфицирования и других осложнений, которые могут возникнуть.
Восстановительные методики
Необходимо рассмотреть подробно, какие методики применяются для восстановления после операций с имплантированием конструкций из металла в позвоночные зоны. Основных методик шесть. Они должны применяться в комплексе, без исключений.
- Терапия медикаментами.
- Массажный курс.
- Физиотерапия.
- Гидротерапия.
- Коррекция питания.
Терапия лекарственная
Предполагает прием обезболивающих, а также снимающих воспаление препаратов, регенерирующих хондропротекторов, кальцийсодержащих препаратов, витаминных комплексов.

Целый комплекс, который включает не только занятия физкультурой в специально созданных при больницах и клиниках группах, под управлением профессионального инструктора. Лечебной физкультурой нужно продолжать заниматься на дому, особенно индивидуально подобранными врачом ежедневными упражнениями.

Совет. Эффективным может оказаться применение специальных ортопедических тренажеров, но все действия на них должны быть санкционированы реабилитационным врачом.
Массаж
Чрезвычайно важный восстановительный рычаг, который позволит вернуть нарушенное кровоснабжение, привести ткани к нормальному снабжению кислородом, убрать отеки и разогнать воспалительные процессы. Благодаря массажу будут лучше срастаться ткани, и повысится мобильность конечностей, а с ней вернется двигательная способность.
Если вы хотите более подробно узнать, как правильно делать массаж поясницы, а также рассмотреть обзор техники и ознакомиться с инструкцией, вы можете прочитать статью об этом на нашем портале.

Физиотерапевтический комплекс
Он включает обширный спектр мероприятий. К ним может относиться как аппаратное воздействие, так и грязево-парафиновое лечение, ванны с радоном и иные процедуры.

Совет. Также не возбраняется иглорефлексотерапия, использование остеопатических и мануальных техник. Показано санаторно-курортное лечение.
Гидротерапия
Плавание или водная лечебная физкультура назначаются в большинстве случаев. Игнорируют данный пункт лишь при обстоятельствах, категорически не позволяющих пациенту плавать, находиться в воде (водобоязнь, аллергия и так далее).

Коррекция питания
Если для травмы позвоночника и следующей за ней операции с имплантированием конструктивных элементов пациент питался правильно и вел здоровую жизнь, особой корректировки не потребуется. Все, что нужно, это перейти на легкоусвояемую пищу на раннем реабилитационном этапе, насытить рацион минерально-витаминной составляющей, сократить жирные продукты и соблюдать достаточный питьевой режим.
Важно! Напитки и продукты, содержащие кофеин, абсолютно противопоказаны на протяжении всего реабилитационного срока. Они удаляют из организма кальций, необходимый для заживления и регенерации ткани костей.

Тщательное соблюдение реабилитационных норм позволит в самые короткие сроки избавиться от болей и последствий оперативного вмешательства в виде ограниченности подвижности и неполного функционирования тела. Также это предотвратит грыжи, проявления остеохондроза и других возможных постоперационных эффектов.
Читайте также:
