Места образования пролежней у пациента длительной сидящего на кресле
Обновлено: 17.05.2024

Как снизить риски появления пролежней и как ухаживать за кожей, если они появились
Профилактика и лечение пролежней
Пролежни — повреждения кожи и мягких тканей, которые возникают, если человек долго и обездвижено находится в одной позе.
Помните о риске появления пролежней, если вы ухаживаете за человеком, который:
- Находится в одной позе больше 2-х часов и/или не может самостоятельно менять положение тела
- Имеет проблемы с весом (избыточный вес или истощение)
- Часто потеет, страдает от недержания мочи, кала
- Страдает от сосудистых заболеваний, трофических язв, диабета.
Пролежни могут:
- Глубоко повреждать кожу, мышцы и кости
- Приводить к заражению крови
- Вызывать нестерпимую боль
- Снижать качество жизни
- Вызывать инфекции
Если пролежни не лечить, они могут привести к летальному исходу!
Что делать, если появился пролежень?
- Поверните больного так, чтобы не было давления на рану, и кровь могла поступать к месту возникновения пролежня.
- Наблюдайте и записывайте в блокнот (в лист наблюдений), как меняется рана.
- Обращайте внимание на повышение температуры, озноб; выделения из раны; плохой запах от раны; повреждения вокруг раны.
При длительном давлении состояние ухудшится – из красного пятна появится водяной пузырь, откроется рана, которая углубится вплоть до кости.
Как распознать пролежни
Зоны риска образования пролежней
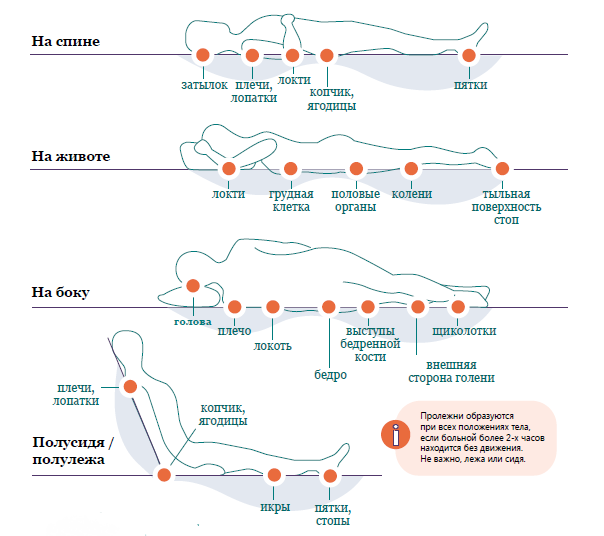
Иллюстрация: агенство «Инфографика» / фонд «Вера»
Степени пролежней
I степень
Красные/фиолетовые/синие пятна, которые не проходят после прекращения давления; кожа не повреждена.
II степень
Кожа повреждена, появляются пузыри, неглубокая рана (язва).
III степень
Рана углубляется до мышечного слоя, могут быть жидкие выделения из раны.
IV степень
Поражение тканей – некроз (черная корка), с высокой вероятностью гнойного процесса. Распространяется на сухожилия и/или кости.
Надавите на красное пятно пальцем 2-3 секунды: кожа побелела — это не пролежень; осталась красной — это пролежень I степени
Даже при появлении пролежней I степени необходимо обратиться к врачу.
Как предотвратить пролежни
Обратите внимание:
- Застилайте кровать без складок на белье.
- Складки повышают риск появления пролежней.
- Следите, чтобы в постели не было крошек.
- Выбирайте одежду из натуральных тканей без грубых швов, пуговиц и молний.
- Выбирайте трусы, носки, чулки и гольфы без тугих резинок.
- Если у больного стоит мочевой катетер или нефростома, следите, чтобы они не сдавливали кожу.
Постоянно осматривайте больного!
Меняйте положение тела
Опрелости и пролежни: как лечить на разных стадиях В каких местах образуются пролежни, а в каких опрелости, как лечить их в зависимости от стадии и как предотвратить пролежни нетипичной локализации
Если человек лежит, меняйте положение тела каждые 2 часа (не реже!). Например, так: спина, левый бок, снова спина, правый бок.
Если человек сидит/полулежит, то меняйте положение каждый час (не реже!).
Используйте:
- Функциональную кровать
- Максимально легкое одеяло.
- Дополнительные подушки и валики. Например, в положении больного на боку положите подушку между коленями и лодыжками, в положении на спине – под пятки.
- Противопролежневый матрас. В крайнем случае – максимально плоский.
Матрас не заменяет необходимости смены положений тела человека в постели!
Следите за гигиеной
- Всегда сохраняйте кожу сухой и чистой.
- Ежедневно протирайте тело человека влажной губкой.
- Помогите больному принимать душ и ванну.
- Помогите больному следить за интимной гигиеной – при каждой смене подгузника или после каждого мочеиспускания/ дефекации.
- Обрабатывайте кожу близкого после гигиенических процедур защитным кремом.
Как мыть человека с пролежнями?
Аккуратно омывайте раны при ежедневных гигиенических процедурах.
- Следите, чтобы мыло смылось полностью.
- Не держите раны в воде долгое время.
- После купания делайте перевязку.
- Мягкие моющие средства без антибактериального эффекта.
- Мягкое мыло (например,«Детское»).
- Специализированные очищающие пенки для ухода за лежачими больными.
- Мягкие губки-мочалки (желательно из натуральных материалов).
- Увлажняющие и защитные кремы, лосьоны для ухода за лежачими больными.
Проследите, чтобы врач назначил современные методы лечения: пенные, гелевые, наполненные водой или воздухом очищающие прокладки, абсорбирующие и гидроактивные повязки.
Заведите блокнот и отмечайте проведенные процедуры.
Нельзя использовать для лечения и обработки пролежней:
- Зеленку, йод, марганцовку, фукорцин;
- Камфорный спирт, перекись водорода, салициловую кислоту;
- Облепиховое, камфорное, эфирные масла;
- «Болтушку», соду, репчатый лук;
«Мазь Вишневского» и «Левомеколь» нельзя использовать без консультации с врачом!
Помните
Каждые 1-2 часа:
Менять положение тела.
Ежедневно (не реже)/ по необходимости:
- Менять постельное и нательное белье.
- Мыть и обтирать влажной губкой тело больного.
- Осматривать тело больного на предмет покраснений и других кожных изменений.
Постоянно:
- Использовать валики и подушки.
- Сохранять оптимальную температуру в помещении (21-23 °С).
- Не допускать образования складок на постельном белье и одежде.
- Своевременно менять подгузник.
- Следить за сбалансированным питанием (витамины А, В, С – творог, мясо, овощи) и питьевым режимом.
- Обрабатывать кожу защитным кремом.
Пройдите тест "Пролежни. Тест для тех, кто ухаживает за тяжелобольными людьми" , чтобы проверить свои знания об уходе и понять, все ли вы делаете правильно.
В создании материала участвовали: Н.Н. Данилова, филиал «Первый московский хоспис им. В.В. Миллионщиковой» ГБУЗ «Центр паллиативной помощи ДЗМ», А.Н. Ибрагимов, ГБУЗ «Центр паллиативной помощи ДЗМ", ГБУ "НИИОЗММ ДЗМ».
Опрелости и пролежни: лечение на разных стадиях

В каких местах образуются пролежни, а в каких опрелости, как лечить их в зависимости от стадии
У тяжелобольных людей, особенно лежачих, со временем меняется состояние кожи — она становится сухой, чувствительной и тонкой. Это происходит из-за уменьшения уровня выработки коллагена и жиров. Такая кожа легко травмируется и долго заживает. Если за ней ухаживать неправильно, появится раздражение, присоединится инфекция — возникнут опрелости и пролежни.
В этой статье мы расскажем, что это такое и как лечить.
Но сначала — базовые правила ухода за лежачим больным. Их важно знать в том числе и для лечения опрелостей и пролежней.
- Если человек не может двигаться сам (слишком ослаблен, частично или полностью парализован, имеет большой вес, отеки и пр.) меняйте положение его тела каждые 2 часа.
- Не полагайтесь только на противопролежневый матрас: он защищает те 2 часа, что человек лежит неподвижно. Но потом позу необходимо поменять.
- Укладывайте человека в правильные физиологические позы. Используйте для этого подушки и валики.
- Защищайте уязвимые места (все выступающие части тела — пятки, локти, колени и другие) подручными средствами (мягкие тканевые салфетки, ветошь) или специальными приспособлениями.
- Следите за гигиеной. Ежедневно протирайте или мойте человека, уделяя особенное внимание проблемным зонам. Используйте приспособления для мытья.
- Следите, чтобы кожа человека была не только чистой, но и увлажненной: используйте профессиональную уходовую косметику.
- Меняйте подгузники как можно чаще — человек не должен находиться в мокром и грязном! , не используйте непромокающие подстилки (они создают «парниковый эффект» для кожи) или уменьшите их негативное влияние, использовав дополнительные слои ткани — покрывала, одеяло, махровые простыни и т.д..
- Следите за одеждой и постельным бельем человека: не должно быть складок, швов. Не должно натирать или жать, быть излишне теплым. 2 раза в день, чтобы вовремя заметить проблему.
Помните: опрелости и пролежни — не самостоятельные заболевания. Это — следствия плохого ухода.
Видео: Перемещение больного в постели Видеоролик на 3 минуты о том, как правильно подтянуть человека в постели и переместить его с одного края кровати на другой
Пролежни образуются в результате постоянного сдавливания мягких тканей. Проще говоря, когда человек долго лежит в одном положении, какие-то части тела постоянно сдавливаются. Кровообращение и питание нарушается, мягкие ткани начинают потихоньку отмирать. Это называется некроз мягких тканей.
Процесс образования пролежней «запускается» уже через два часа неподвижности тела!
Для пролежней характерно изменение цвета кожи с четкими границами, припухлость, мокнущие раны. Если их своевременно не лечить, объем и глубина поражений стремительно увеличиваются. Чаще всего пролежни возникают на пятках, коленях, локтях, копчике, ягодицах. Это зависит от того, в какой позе преимущественно лежит человек.
Выделяют 4 стадии развития пролежней .
Как выглядит: Бледный участок кожи или, наоборот, устойчивое покраснение. Кожные покровы не повреждены. Если надавить пальцем в центр зоны покраснения, кожа побледнеет. Это говорит о том, что микрокровообращение не нарушено.

Пролежень 1 стадии на спине. Фото: ЦПП
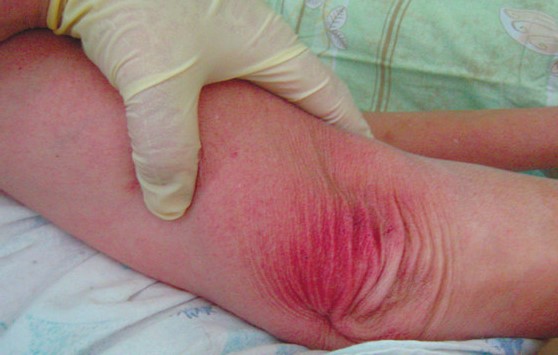
Пролежень 1 стадии. Фото: Центр ЕЦДО
Болеть, но улыбаться — это норма Алексей Васиков, директор Дома милосердия кузнеца Лобова, о том, что значит «норма» для тяжелобольного человека и почему нас иногда это удивляет
Как лечить
Важно не допустить, чтобы процесс образования пролежней развивался дальше. Следите, чтобы человек не лежал на травмированном месте, используйте защитные пленочные дышащие повязки (по типу “второй кожи”).
Кстати, в этой статье мы подробно рассказываем, какие повязки бывают и в каких случаях, что применять.
Можно легонько массировать здоровую кожу вокруг зоны покраснения — поглаживать ее по часовой стрелке. Допустимо использовать для массажа активирующие средства. Они улучшают микроциркуляцию крови в тканях, что ведет к улучшению обменных процессов в тканях, а следовательно, и к улучшению их состояния и повышению устойчивости к воздействию негативных факторов.
К таким средствам относятся специальные кремы и гели с камфорой или гуараной. Но, помните, ни в коем случае нельзя использовать камфорный спирт и ему подобные средства.
Эта статья поможет разобраться в многообразии пенок, сухих шампуней, кремов и лосьонов для гигиены, в том числе в особых случаях — при пролежнях, установленной стоме, недержании мочи и кала.
Как выглядит: Цвет кожи — синюшно-красный, пятна с четкими краями; кожа с поверхностными повреждениям — потертостостями, пузырями. Обычно уже сопровождается болью.
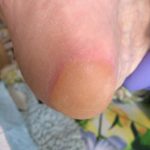
Пролежень 1 стадии. Фото: Центр паллиативной помощи, г.Москва
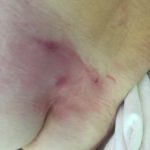
Пролежень 2 стадии. Фото: Центр паллиативной помощи, г.Москва
Как бороться с неприятными запахами в доме тяжелобольного человека Почему образуются неприятные запахи, существует ли специфический «запах старости» и как справляться с этой проблемой
Нужно не допустить инфицирования раны. Ее надо промыть стерильным физиологическим раствором комнатной температуры, а потом наложить прозрачную полупроницаемую пленку, гидроколлоидную или пенистую повязки. Чтобы процесс образования пролежней не развивался дальше, выполняйте все противопролежневые процедуры.
Как выглядит: Края раны хорошо отграничены, окружены отеком и покраснением; внутри раны может быть желтой или красной. Это некроз (отмирание тканей) или грануляция (разрастание ткани вокруг). Могут быть жидкие выделения. Очень болит.
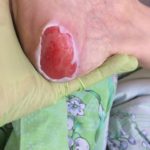
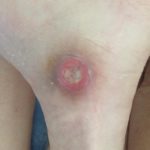
Пролежень 3 стадии. Фото: Центр паллиативной помощи, г.Москва
Видео: Лечение глубоких пролежней Что делать и как ухаживать, если у человека глубокие пролежни и у вас нет возможности обратиться к врачу
Пролежни 3 стадии должен лечить только врач. Он очистит рану от экссудата (жидкости, которая выделяется из мелких кровеносных сосудов при воспалении) и гноя. Уберет некротические (омертвевшие) ткани хирургическим путем или растворит некроз с помощью специальных гелевых повязок, промоет раны физраствором. При вторичной инфекции и гнойных выделениях назначит антибактериальные средства (например, метронидазол).
Важно обеспечить абсорбцию отделяемого и защитить рану от высыхания и инфицирования. Для этого используются атравматичные бактерицидные и абсорбирующие повязки: на основе пчелиного воска с бактерицидными свойствами, гидрогелевые, на основе альгината кальция. Они могут обладать и кровоостанавливающим действием .
После очищения раны нужно стимулировать процесс ее заживления. И, конечно, продолжать все необходимые противопролежневые процедуры.
Как выглядит : Образуется много ям, которые могут соединяться. Дно раны часто заполняется черными или черно-коричневыми массами распадающихся тканей. Очень сильная, нетерпимая боль.
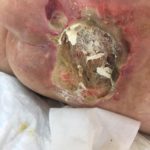
Пролежень 4 стадии. Фото: Центр паллиативной помощи, г.Москва
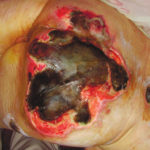
Пролежень последней стадии, некроз тканей. Фото: Центр ЕЦДО
Такие пролежни также лечит только врач. Он делает то же, что и пролежнями 3 стадии, плюс при необходимости добавляет профилактику и остановку кровотечения. Для этого применяются атравматичные повязки и местно — раствор этамзилата и аминокапроновой кислоты, альгинат кальция.
Иногда пролежни образуются в очень неожиданных местах — например, на голове. Читайте об этом в статье «Пролежни на голове: профилактика и лечение».
Пролежни. Тест для тех, кто ухаживает за тяжелобольными людьми Достаточно ли вы знаете об уходе за малоподвижным человеком? Проверьте свои знания.
Чаще всего опрелости (воспаления) образуются в местах, где кожа постоянно трется, влажно и нет доступа воздуха — например, на шее, в подмышечных впадинах, под грудью (у женщин), в складках живота, в паховых складках, между пальцами. Основная причина опрелостей — плохая гигиена. Иногда прием некоторых химиотерапевтических препаратов тоже способствует возникновению опрелостей.
Для опрелостей характерно зудящее раздражение, жжение, боль. Кожа меняет цвет, границы покраснений размыты. Есть неприятный запах.
Опрелости отличаются от пролежней основными симптомами проявлений, механизмом развития и преимущественной локализацией.
Выделяют 3 степени развития опрелостей:
Как выглядит: покраснение и зуд без видимых повреждений кожного покрова.
Регулярно очищайте кожу, обеспечивая ей возможность «дышать». Замените постельное и нательное белье на бесшовное из мягких и натуральных тканей. Чтобы человек меньше потел, пересмотрите его рацион питания и температуру пищи (еда должна быть теплой, не горячей).
Организация лечебного питания тяжелобольного человека Почему ухудшается аппетит, как проверить функцию глотания и чем кормить тяжелобольного человека
Омывайте пораженные участки кожи настоем коры дуба, ромашки, шалфея или череды. После процедуры дайте коже хорошо высохнуть и припудрите детской присыпкой или картофельным крахмалом. Или можно нанести средства с цинком или аргинином — тонким слоем до полного впитывания.
Как выглядит: кожа повреждена. На ней язвы, есть зуд и жжение.
Используйте мягкие нетравмирующие антисептические растворы (хлоргексидин, риванол и т. д.) и средства для восстановления эпидермиса (декспантенол, бепантен). Чтобы снять зуд, уменьшить воспаление и подсушить кожу используйте антигистаминные средства, а также мази или пасты (Лассара, Теймурова, Деситин).
Как выглядит: глубокие незаживающие трещины, неприятный запах. Площадь поражения увеличивается. Есть жжение и боль.
Подход в лечении такой же как на 3-й стадии лечения пролежней.
Все действия должны быть направлены, чтобы предотвратить развитие инфекции, снять боль и уменьшить воспаления.
Как мы писали выше, опрелости и пролежни — признак того, что нужно внимательнее следить за больным, что уход за ним недостаточный. Но есть факторы, которые ухудшают ситуацию.
- избыточная масса тела;
- истощение,
- повышенное потоотделение,
- недержание мочи, кала;
- нарушение кровообращения;
- аллергические реакции;
- изменение уровня сахара в крови, нарушение обменных процессов в организме.
- проблемы с питанием (неподходящая диета, отсутствие аппетита)
- прием каких-либо лекарственных препаратов.
- неблагоприятные условия окружающей среды: жаркая погода, плохая вентиляция в комнате, где находится человек;
- неудобная и тесная одежда, неправильно подобранное постельное и одноразовое белье.
Профилактика падений Как организовать пространство и подобрать обувь и одежду для вашего близкого, чтобы снизить риски падения
Какие-то из этих факторов можно устранить, какие-то — нет. Особенно трудно, если у вашего близкого один или несколько дополнительных обстоятельств/состояний:
- глубокий старческий возраст,
- терминальное состояние,
- выраженные неврологические нарушения (чувствительные, двигательные),
- изменение сознания (значительная спутанность или отсутствие сознания),
- предшествующее обширное хирургическое вмешательство, продолжительностью более двух часов, травмы.
Как бы то ни было — пожалуйста, оставайтесь рядом с вашим близким человеком, постарайтесь организовать для него наилучший уход, какой только возможно.
Вам в помощь, мы подготовили не один, а целую серию видеороликов о лечении и профилактике пролежней. Они короткие (от 7 до 20 минут) и наглядные. Чтобы посмотреть, переходите по ссылке .
Если у вас возникнут вопросы пожалуйста позвоните на Горячую линию помощи неизлечимо больным людям 8 800 700 84 36 . Она работает круглосуточно и бесплатно.
Еще несколько статей по теме, которые могут вас заинтересовать:
Патронажная служба: где искать и кто может обучить:
Часть 1. Разбираемся кто есть кто в системе патронажного ухода, какие услуги положены от государства, чем могут помочь НКО и православные сестричества.
Часть 2. Надо ли самим учиться уходу, если болеет близкий, как обстоят дела с частными услугами и как устроена патронажная помощь в паллиативе
Уход за больным с переломом шейки бедра
О профилактике осложнений после перелома шейки бедра и особенностях ухода за человеком с этой опасной травмой.
Не бойтесь спрашивать: как правильно задавать вопросы врачу
Какие вопросы задать на консультации, что взять с собой и почему будет лучше, если о прогнозе расскажет врач.
Функциональные кровати для дома: какую выбрать?
Что дает специальная кровать, какие они бывают, сколько стоят и что нужно проверить, если вы берете б/у кровать.
В статье использованы иллюстрации, в том числе, из методических пособий Учебного Центра ЕЦДО .
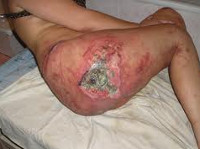
Пролежень
Пролежень – это некроз мягких тканей, возникающий вследствие нарушения их питания и длительного давления на определенную область тела. Развитию патологии способствует ограниченная подвижность больного, недостаточный уход, нарушения чувствительности и трофики. Пролежни обычно возникают в местах прилегания костных выступов к коже (крестец, пятки, лопатки). Тактика лечения зависит от глубины и стадии некроза. При поверхностных пролежнях выполняются перевязки, при глубоких поражениях необходимо иссечение омертвевших тканей.
МКБ-10
Общие сведения
Пролежень – омертвение тканей, возникающее вследствие длительного давления в сочетании с нарушением иннервации и кровообращения на определенном участке тела. Развивается у ослабленных лежачих больных. Кроме того, пролежень может появиться у пациентов с переломами вследствие давления слишком тугой или неровной гипсовой повязки, а также у людей с зубными протезами (при его плохой подгонке).
Вероятность развития пролежня в первую очередь зависит от двух факторов: качества ухода и тяжести заболевания. В некоторых случаях появления пролежней достаточно трудно избежать и для их профилактики приходится применять целый арсенал специальных средств: противопролежневые матрасы, специальные впитывающие пеленки, круги, подкладываемые под определенные участки тела и т. д.
Причины пролежня
Основной причиной возникновения патологии является сдавление тканей между костью и находящейся снаружи твердой поверхностью. Мягкие ткани сдавливаются между костью и кроватью или костью и инвалидным креслом, что приводит к нарушению кровообращения в мелких сосудах. К клеткам сдавленной области перестает поступать кислород и питательные вещества, в результате участок ткани мертвеет и погибает.
Дополнительными причинами повреждения кожи в типичных местах образования пролежней становятся трение и скольжение. Трение о простыни или одежду возникает, когда пациент самостоятельно меняет позу, либо его переворачивают или пересаживают члены семьи или мед. работники. Скольжению способствует слишком высокий подъем головного конца кровати, при котором пациент соскальзывает вниз, а также попытка удержаться в сидячем или полусидячем положении без должной опоры.
В группу риска возникновения пролежней относятся все люди с ограниченной подвижностью, которая может возникнуть вследствие оперативных вмешательств, параличей, комы, седации, слабости и общего плохого самочувствия, а также заболеваний или травм при которых необходим постельный режим или использование инвалидного кресла. Вероятность развития заболевания увеличивается у курильщиков и людей пожилого возраста, при плохом питании и недостатке жидкости. К числу других факторов, повышающих риск возникновения пролежней, относятся:
- Ухудшение чувствительности вследствие неврологических заболеваний, повреждений спинного мозга и т. д. При таких состояниях пациенты не ощущают боли и дискомфорта, свидетельствующих о сдавлении мягких тканей. Пролежни у пациентов с параличами склонны к затяжному, упорному течению и могут возникать даже в нетипичных местах (например, вследствие давления края обуви).
- Потеря веса и мышечная атрофия. Мышцы и жировая ткань являются естественными прослойками между костными выступами и кожей. При их уменьшении кожа при давлении подвергается увеличенным нагрузкам. Поэтому пролежни часто образуются у истощенных больных.
- Слишком влажная или слишком сухая кожа. Кожа становится сухой при повышении температуры, а влажной – при усиленном потоотделении, которое может быть обусловлено как болезнью, так и чрезмерным перегревом больного (слишком теплое одеяло, слишком высокая температура в помещении).
- Недержание мочи или кала. У пациентов, не контролирующих свой мочевой пузырь, кожа часто бывает влажной, что делает ее более уязвимой к образованию пролежней. А бактерии, присутствующие в каловых массах, могут способствовать инфицированию пролежней и становиться причиной развития тяжелых местных осложнений.
- Заболевания, вызывающие нарушения кровообращения (сахарный диабет, облитерирующий эндартериит, острая окклюзия сосудов, облитерирующий атеросклероз).
- Мышечные спазмы. При непроизвольных движениях кожа постоянно страдает от трения о простыни, одежду и другие поверхности.
- Нарушения сознания. Пациенты не могут адекватно оценивать свое состояние и воздерживаться от действий, провоцирующих образование пролежней или выполнять действия, препятствующие их появлению.
Классификация
В современной гнойной хирургии наибольшей популярностью пользуется классификация пролежней с учетом степени тяжести:
- I стадия пролежня. Целостность кожных покровов не нарушена. Отмечается покраснение, цианотичность или багровый оттенок кожи. Кожа может выглядеть раздраженной. Иногда пациенты жалуются на болезненность или повышенную чувствительность в области формирующегося пролежня.
- II стадия пролежня. Есть поверхностная рана с повреждением эпидермиса и части дермы. Пролежень может представлять собой пузырь с жидкостью или красно-розовую, отечную, напоминающую язву рану.
- III стадия пролежня. Некроз распространяется на всю глубину дермы и захватывает подкожную жировую клетчатку. При этом фасция и подлежащие органы и ткани остаются интактными. Визуально выявляется пролежень в виде кратерообразной раны с дном из желтоватой омертвевшей ткани.
- IV стадия пролежня. Обширный, глубокий пролежень. Некротические процессы распространяются на сухожилия, мышцы и кости, которые могут выстоять в ране. Дно пролежня заполнено омертвевшей темной тканью.
Кроме того, существует классификация пролежней с учетом размера поражения: небольшой пролежень (диаметром до 5 см), средний пролежень (от 5 до 10 см), большой пролежень (от 10 до 15 см) и гигантский пролежень (более 15 см). Отдельно выделяют свищевую форму пролежней, при которой в мягких тканях имеется большая полость, сообщающаяся с наружной средой через небольшое отверстие на коже (свищ). Полость может находиться на значительном расстоянии от ранки. При этом отделяемое «проходит» через свищевой ход, нередко – изогнутый, тонкий и извилистый. При свищевой форме пролежней часто наблюдается остеомиелит подлежащей кости.
Симптомы пролежня
У пациентов, лежащих на спине, участки некроза чаще всего образуются в области крестца. Возможно также развитие пролежней в области лопаток, пяток и затылка. При положении в постели на боку пролежни возникают в области большого вертела бедренной кости, ушных раковин, висков, наружной поверхности плеча, колена и голеностопного сустава. Если больной лежит на животе, пролежень может образоваться в области крыльев подвздошных костей и по передней поверхности коленных суставов. У людей, пользующихся инвалидным креслом, пролежни наиболее часто возникают в области крестца, ягодиц, позвоночника, лопаток, а также задней поверхности рук и ног – в местах, где конечности опираются о кресло.
Вначале появляется покраснение или синюшность. Возможны неприятные ощущения и повышенная чувствительность в зоне поражения. В последующем формируются пузыри, при их вскрытии образуются поверхностные раны. Раны постепенно углубляются, становятся кратерообразными, появляется гнойное отделяемое. На дне раны образуется вначале желтоватые, а затем темные участки некроза.
Осложнения
Самым тяжелым осложнением пролежня является сепсис – опасное для жизни состояние, при котором бактерии с током крови распространяются по организму, что может стать причиной полиорганной недостаточности и смерти больного. Кроме того, пролежень может привести к развитию флегмоны, гнойного артрита, контактного остеомиелита подлежащей кости и раневого миаза (инфектации раны личинками насекомых). При расплавлении стенок сосудов возможно арозивное кровотечение. В отдельных случаях в области хронического, длительно незаживающего пролежня может развиться рак кожи.
Диагностика
Диагноз пролежня выставляется гнойным хирургом, травматологом или другим врачом, осуществляющим ведение больного, на основании типичной клинической картины и локализации повреждения. Специальные методы диагностики не требуются. Следует учитывать, что на начальных стадиях пролежни нередко бывают безболезненными или практически безболезненными, поэтому всех ослабленных, малоподвижных пациентов необходимо регулярно осматривать, уделяя особое внимание «зонам риска» - местам прилегания костных выступов. При нагноении пролежня может потребоваться забор материала для определения возбудителя и определения его устойчивости к различным антибиотикам. В отдельных случаях необходима дифференциальная диагностика пролежня с раком кожи. Диагноз уточняется на основании биопсии.
Лечение пролежня
Лечение всех поражений, даже небольших и поверхностных, должно проводиться с участием врача. Самолечение недопустимо, поскольку при таком подходе возможно дальнейшее прогрессирование пролежня и развитие тяжелых осложнений. К числу основных принципов лечения пролежней относится вВосстановление кровотока в поврежденной области, мероприятия, способствующие отторжению некротических масс и заживлению раны.
Для восстановления кровотока в области пролежня принимают специальные меры профилактики, о которых будет рассказано ниже. Для стимуляции отторжения некротических масс используют специальные лекарственные препараты (клостридиопептидаза + хлорамфеникол). При необходимости в ходе первичной обработки участки некроза удаляют с помощью специальных инструментов.
После того, как рана будет полностью очищена от некротических тканей, проводят перевязки с альгинатами (специальный порошок или салфетки для заполнения ран), накладывают гидроколлоидные повязки и повязки с ранозаживляющими препаратами. При осложнении пролежня бактериальной инфекцией применяют местные антисептические и антибактериальные средства. Пожилым пациентам и больным с тяжелыми пролежнями проводят антибиотикотерапию. Если после пролежня образовался обширный дефект, может потребоваться кожная пластика.
Прогноз и профилактика
Прогноз определяется тяжестью пролежня и характером основной патологии. Профилактика включает следующие мероприятия:
- Ежедневная проверка кожи является обязательной процедурой, которая должна проводиться при уходе за всеми тяжелыми больными и инвалидами. Необходимо обращать особое внимание на области костных выступов и зоны риска развития пролежней.
- Для профилактики пролежней следует каждые 2-3 часа менять положение больного в постели, использовать специальные приспособления (надувные круги и т. д.) и противопролежневые матрасы. Все перемещения пациента должны проводиться с максимальной осторожностью, так, чтобы не допустить трения или растяжения кожи.
- Нужно использовать мягкое постельное белье и одежду из натуральных материалов. Желательно, чтобы на одежде не было пуговиц, застежек и других элементов, способных создать очаг повышенного давления на кожу.
- Необходимо поддерживать в помещении комфортную температуру – не слишком низкую, чтобы больной не простудился, и не слишком высокую, чтобы избежать излишнего потоотделения и образования опрелостей, которые в последующем могут превратиться в пролежни.
- Постельное белье должно своевременно меняться, быть сухим и чистым. При необходимости следует использовать специальные гигиенические средства (впитывающие пеленки, памперсы, прокладки и т. д.).
Кожа лежачих больных становится тонкой и очень уязвимой к повреждениям, поэтому уход за ней должен быть бережным, деликатным. Нежелательно использовать сильнопахнущие и спиртосодержащие косметические средства, которые могут вызвать аллергию и раздражение кожи. Предпочтительно применять специальные щадящие гигиенические средства. Нужно следить за тем, чтобы кожа пациента всегда оставалась сухой и чистой: протирать его мягким полотенцем при повышенном потоотделении, максимально быстро удалять с кожи естественные выделения (кал, мочу), проводить гигиену интимных зон после каждой дефекации и мочеиспускания.
Смену постельного белья необходимо выполнять с использованием специальных приемов, переворачивая больного и перекатывая его на чистые простыни, но ни в коем случае не выдергивая из-под него белье. Следует также стимулировать пациента к движению и следить за тем, чтобы его питание было умеренным, сбалансированным, богатым минеральными веществами и витаминами, но относительно некалорийным, поскольку из-за малой подвижности количество необходимых калорий в таких случаях уменьшается.
Пролежни: диагностика, лечение, профилактика
Пролежни — это повреждения кожи и подлежащих тканей, которые возникают вследствие длительного сдавливания тканей. Чаще всего пролежни возникают на тех участках кожи, которые располагаются над костными выступами: колени, локти, бедра, ягодицы, крестец.
Симптомы
Развитие пролежней всегда проходит в четыре стадии.
Стадия I
Это начальная стадия развития пролежней, которая имеет следующие признаки:
- Кожа не повреждена;
- На коже имеется покраснение (у пациентов со светлой кожей), она не меняет цвет при надавливании;
- При более темной коже ее цвет зачастую не меняется, и кожа не белеет при надавливании. Иногда она выглядит раздраженной, багровой или цианотичной;
- Этот участок кожи может быть болезненным, чувствительным, быть мягче, теплее или прохладнее по сравнению с другими участками кожи.
Стадия II
В стадии II пролежень представляет собой открытую рану:
- Внешний слой кожи (эпидермис) и часть дермы либо повреждаются, либо отсутствуют;
- Пролежень выглядит, как отечная, красно-розовая, похожая на язву рана;
- Также пролежень может выглядеть, как неповрежденный или лопнувший пузырь с жидкостью.
Стадия III
На этой стадии пролежень представляет собой глубокую рану:
- Обычно некроз достигает жировой ткани, а не только кожи;
- Язва начинает выглядеть, как кратер;
- Дно язвы может быть представлено омертвевшей желтоватой тканью;
- Повреждение может распространяться и далее, между слоями здоровой кожи.
Стадия IV
Стадия IV характеризуется обширным некрозом тканей:
- В рану могут выстоять мышцы, кости и сухожилия;
- Дно раны обычно представлено темной, твердой омертвевшей тканью;
- Обычно поражение распространяется далеко за пределы первичного очага между слоями здоровых тканей.
Наиболее типичные места развития пролежней
Для тех, кто пользуется инвалидным креслом, пролежни часто имеют следующую локализацию:
- Крестец и ягодицы;
- Лопатки и позвоночник;
- Задняя часть рук и ног — там, где они опираются на кресло.
У лежачих больных, пролежни чаще всего расположены:
- Затылок и виски;
- Ушные раковины;
- Плечи и лопатки;
- Бедра, поясница, крестец;
- Пятки, колени и подколенная область.
Когда нужно приглашать врача
Проверка состояния кожи должна стать рутинной частью процесса сестринского ухода, как на дому, так и в стационаре. Всегда приглашайте врача для осмотра больного, если вы подозреваете пролежень. Срочно за медицинской помощью следует обращаться, если имеются признаки инфекции, например, лихорадка, появление отделяемого или дурного запаха от пролежня, или гипертермия или покраснение окружающих кожных покровов.
Причины
Причиной пролежней является сдавление кожи между костью и какой-либо твердой поверхностью. Другие факторы, которые связаны с неподвижностью, могут повышать уязвимость кожи к пролежням. Вот основные факторы риска развития пролежней:
- Постоянное давление. Когда кожа и подкожные ткани зажаты между костью и твердой поверхностью, например, инвалидным креслом или кроватью, то давление может превышать давление кровотока в мелких сосудах (капиллярах), которые доставляют кислород и питательные вещества к тканям. Клетки испытывают энергетическое голодание и повреждаются, иногда необратимо. Такие изменения обычно происходят там, где нет достаточно выраженного мышечного массива, и кожа с клетчаткой лежат непосредственно на костях, например, в области позвоночника, крестца, лопаток, бедер, коленей и локтей.
- Трение. Трение — это сопротивление движению. Когда человек меняет позу, или его перемещают те, кто за ним ухаживает, то может произойти трение кожи о поверхность, например, простыни. Это трение будет сильнее, если кожа влажная. Это делает кожу более чувствительной к повреждению.
- Скольжение. Это движение двух плоскостей в разном направлении по отношении друг к другу. Такое бывает при подъеме головной части кровати — в этом случае больной соскальзывает вниз. Такое движение может повреждать кровеносные сосуды и ткани, и повышать предрасположенность к развитию пролежней.
Факторы риска
Любой человек с ограниченной подвижностью относится к группе риска возникновения пролежней. Неподвижность может возникать вследствие:
- Общего плохого самочувствия и слабости;
- Параличей;
- Травм или заболеваний которые требуют постельного режима или применения инвалидного кресла;
- Оперативных вмешательств;
- Седации;
- Комы.
Другие факторы, которые повышают риск развития пролежней:
- Возраст. Кожа у пожилых людей обычно более чувствительная, тонкая, менее эластичная и намного суше, чем у молодых. Также она хуже восстанавливается. Все это делает кожу пожилых более уязвимой для пролежней.
- Ухудшение чувствительности. Повреждения спинного мозга, неврологические заболевания, и другие заболевания могут привести к расстройствам чувствительности. Невозможность ощущать боль и дискомфорт могут привести к длительному пребыванию в одном положении и значительному повышению риска развития пролежней.
- Потеря веса Потеря веса часто наблюдается при тяжелых болезнях, а у пациентов с параличом к этому добавляется и мышечная атрофия. Потеря жира и мышц приводит к исчезновению естественных амортизаторов между кожей и костными выступами.
- Плохое питание, и недостаточный прием жидкости. Адекватное количество жидкости, калорий, белков, витаминов и минералов в рационе очень важны для поддержания нормального состояния кожи и профилактики повреждения тканей.
- Недержание мочи или кала. Проблемы контроля функции мочевого пузыря могут значительно повысить риск развития пролежней, так как кожа часто будет влажной и более предрасположенной к травмам. Бактерии из каловых масс могут вызывать тяжелые местные инфекционные процессы, вплоть до жизнеугрожающих септических состояний.
- Слишком влажная или сухая кожа Кожа становится влажной от пота, или чрезмерно сухой при высокой температуре, что в целом повышает чувствительность к повреждающим факторам.
- Заболевания, влияющие на кровообращение. При некоторых болезнях, например, диабете и сосудистой патологии, ухудшается кровообращение, коже не получает адекватного кровоснабжения, что увеличивает риск ее повреждения.
- Курение. Курение ухудшает кровообращение, и снижает содержание кислорода в крови, в результате чего у курильщиков хуже и медленнее заживают любые раны.
- Нарушения сознания. Люди с нарушениями сознания вследствие какого-либо заболевания, травмы или применения лекарственных средств, не могут адекватно оценить свое состояние и часто у них быстро развиваются тяжелые пролежни.
- Спазмы мышц. Люди, у которых имеются мышечные спазмы, или другие непроизвольные движения, находятся в группе риска по пролежням вследствие выраженного трения кожи о простыни и другие поверхности.
Осложнения
Осложнения пролежней включают:
- Sepsis. Сепсис возникает, когда бактерии оказываются в кровотоке, проникая через поврежденную кожу, и распространяются по всему организму, это быстропрогрессирующее и жизнеугрожающее состояние, которое может привести к полиорганной недостаточности.
- Целлюлит. Это острая инфекция подкожной жировой клетчатки, которая вызывает боль, покраснение, и отеки, все эти симптомы могут быть сильно выраженными. Целлюлит также имеет опасные для жизни осложнения — например, сепсис и менингит.
- Инфекции костей и суставов Они развиваются, когда инфекция с пролежня проникает в сустав или в кость.
- Рак кожи. Он развивается в стенке хронических, длительно незаживающих ран, этот тип рака агрессивен и часто требует хирургического лечения.
Обследования и диагностика
Оценка тяжести пролежня
Для этого необходимо:
- Определить размер и глубину повреждения;
- Определить симптомы кровотечения, наличие отделяемого или гноя из раны, что может указывать на тяжелую инфекцию;
- Определить, есть ли какой-то запах от раны, если есть неприятный запах — это указывает на наличие инфекции и некроза тканей;
- Оценить область вокруг раны, на предмет распространения поражения тканей или инфекции;
- Осмотреть пациента на предмет наличия других пролежней.
Какие вопросы надо задать пациенту или тому, кто за ним ухаживает?
- Когда впервые появился пролежень?
- Насколько сильно болит?
- Были ли у пациента пролежни в анамнезе?
- Как их лечили и какой был результат лечения?
- Может ли пациент сам переворачиваться, и если нет, как часто это делают те, кто ухаживает?
- Какие болезни есть у пациента, и какое лечение он сейчас получает?
- Что пациент обычно ест в течение дня?
- Сколько воды и других жидкостей он выпивает в течение дня?
Лабораторные исследования
- Клинический и биохимический анализ крови;
- Посевы отделяемого из раны на бактерии и грибки;
- Цитологические исследования при длительно незаживающих язвах и подозрении на рак.
Лечение и лекарственные препараты
Пролежни на стадиях I и II обычно заживают в течение нескольких недель или месяцев, лечение при этом консервативное, обработка ран, общий уход за больным и устранение факторов, предрасполагающих развитие пролежней. На III и IV стадиях язвы лечить гораздо сложнее. При терминальном заболевании или при нескольких тяжелых хронических болезнях лечение может быть направлено на обезболивание, а не на полное излечение раны.
Уменьшение давления
Первый этап в лечении пролежней — это уменьшение давления, которое его и взывало. Для этого могут быть использованы следующие приемы:
- Изменение положения. Пациента с пролежнями надо регулярно переворачивать и правильно укладывать. Если пациент пользуется инвалидной коляской, то ему надо менять позу как можно чаще, каждые 15 минут, если он может сам, и каждый час, если ему кто-то помогает. При постельном режиме переворачивать пациента надо каждые 2 часа.
- Поддерживающие устройства. Специальные прокладки, подкладки, матрацы и кровати широко используются для профилактики и лечения пролежней. Они могут быть их пористого материала, наполненные воздухом или жидкостями, такие же приспособления существуют и для тех, кто пользуется инвалидным креслом.
Удаление поврежденных тканей
Для облегчения заживления с раны должны быть удалены все поврежденные, инфицированные и омертвевшие ткани. Для этого разработано множество методик, которые применяются в зависимости от тяжести поражения, общего состояния пациента и целей лечения.
- Хирургическая некрэктомия заключается в хирургическом удалении поврежденных тканей;
- Механическая некрэктомия — это промывание раны, использование специальных повязок и ванночек;
- Аутолитическая некрэктомия — это естественный процесс, когда тканевые ферменты разрушают омертвевшие ткани, что усиливается использованием специальных повязок, которые содержат рану влажной и чистой;
- Энзимная некрэктомия — это метод, при котором используются химические ферменты для разрушения погибших тканей.
Очистка ран и перевязки
Очистка ран. Очень важно содержать рану в чистоте, чтобы избежать инфицирования. На первой стадии пролежней рану можно аккуратно промывать водой и мягким моющим средством, открытые раны промывают физиологическим раствором каждый раз во время смены повязок.
Перевязки. Повязка обеспечивает излечение, так как она поддерживает рану влажной, создает барьер от инфекции и сохраняет окружающую кожу сухой. В качестве повязок используются пленки, губки, гелевые подушечки и различные готовые наклейки. Повязку обычно подбирает врач, на основании размера и тяжести раны, количества отделяемого и легкости наложения и снятия повязки.
Другие вмешательства
Обезболивание. Для начала назначают нестероидные противовоспалительные препараты, например, ибупрофен и напроксен, особенно до и после перемены положения пациента, некрэктомии и перевязок. Местные средства, например гели лидокаина и прилокаина, также могут использоваться при процедурах.
Антибиотики. Инфицированные пролежни при неэффективности местного лечения требуют назначения антибиотиков местно, перорально или парэнтерально.
Нормальное питание. Очень часто больные в тяжелом состоянии плохо едят, иногда приходится назначать зондовое питание, дополнительные витамины и увеличивать количество белка в пище.
Устранение мышечных спазмов. Мышечные релаксанты (например, Валиум — диазепам), занафлекс, дантролен и баклофен — могут уменьшать спазм мышцы и так самым снизить риск развития пролежней, так как это снижает трение кожи.
Хирургическое лечение
Если консервативное лечение неэффективно, приходится применять хирургическое. Целью является профилактика и лечение инфекции, улучшение гигиенических условий, уменьшение потерь жидкости из раны, и снижение риска рака.
Вид реконструктивных операций зависит от расположения пролежня и наличия рубцовых тканей от предыдущих операций. Как правило, для закрытия дефектов применяются собственные ткани пациента.
Помощь и поддержка для больных
Лечение и профилактика пролежней — это довольно сложная задача, как для самого больного, так и для членов его семьи и медицинского персонала. Нередко приходится привлекать и социального работника.
Помощь хроническим больным. Социальный работник поможет наладить контакты с группами, которые помогают таким пациентам, обеспечивают обучение, и поддержку для тех, кто работает с тяжелыми или умирающими больными.
Уход за умирающими. Врачи и медицинские сестры, которые занимаются паллиативной медициной, обеспечивают пациенту обезболивание и комфорт, и помогают семье определиться с целями лечения пролежней у терминального больного.
Стационарная помощь (дома престарелых, дома сестринского ухода). Люди с ограниченными возможностями, которые живут в домах сестринского ухода или в домах престарелых, имеют повышенный риск развития пролежней. Поэтому персонал таких учреждений должен быть обучен профилактике и лечению пролежней.
Профилактика
Пролежни легче предупредить, чем лечить, но не всегда это легко осуществить. Они могут развиваться даже при идеальном уходе.
Основным способом профилактики пролежней является частое изменение положения тела больного, так, чтобы не повреждать кожу и минимизировать давление на кожу в уязвимых областях. Другие способы — это уход за кожей, регулярные осмотры и хорошее питание.
Изменение положения тела в инвалидном кресле
Частота. Люди, которые пользуются инвалидным креслом, должны самостоятельно менять положение тела, если они могут, каждые 15 минут, если не могут — помощники должны делать это каждый час.
Самопомощь. Если у пациента достаточно силы в руках, чтобы двигаться, можно делать аналог «отжиманий» — подниматься на руках.
Специализированные инвалидные кресла. Инвалидные кресла с различными устройствами переменного давления позволяют добиться перемены положения тела и уменьшения давления на уязвимые участки кожи.
Прокладки. Различные прокладки — пенные, гелевые, наполненные водой или воздухом позволяют правильно расположить пациента в инвалидном кресле.
Изменение положения тела в кровати
Частота. Менять положение тела пациента в кровати нужно не реже, чем раз в два часа.
Устройства для перемены положения тела. Если у человека достаточно сил в верхней половине тела, то можно повесить над койкой перекладину и предложить ему подтягиваться. Для перемещения лучше не пользоваться простынями — они натирают кожу.
Специальные матрацы и поддерживающие устройства. Специальные подушки, матрацы из пенного материала, матрацы, наполненные водой или воздухом могут помочь придать телу пациента нужное положение, уменьшить давление на уязвимые участки и защитить кожу от повреждения.
Подъем головного конца кровати. Подъем головного конца кровати позволяет облегчить давление на кожу, но он должен быть не больше, чем до 30 градусов.
Защита уязвимых участков. Костные выступы защищают путем правильного расположения пациента, и используя подкладки. Их подкладывают под крестец, бедра и колени. Под пятки можно положить подкладки в форме «бублика».
Уход за кожей
Защита кожи и отслеживание ее состояния позволяют эффективно предупреждать пролежни и выявлять их на ранней стадии до появления осложнений.
Мытье. Кожу следует очищать мягким мыльным раствором и теплой водой, потом осторожно высушивать. Также можно использовать несмываемые очистители.
Защита кожи. Кожу, уязвимую к избыточной влаге, можно обрабатывать тальком. На сухую кожу наносят увлажняющий лосьон.
Проверка состояния кожи. Необходимы ежедневные проверки состояния кожи, чтобы своевременно выявить ранние признаки пролежней. Те, кто может немного двигаться, могут осмотреть свою кожу самостоятельно — в зеркало.
Лечение недержания. Недержание мочи или кала должны устраняться сразу же, так как в этом случае кожа подвергаются воздействию влаги и бактерий. Иногда требуется часто менять подгузники и подкладные пеленки, наносить на неповрежденную кожу защитные лосьоны и использовать моче- или калоприемники.
Места образования пролежней
Пролежни представляют собой поврежденные участки тканей вследствие их сдавливания при длительном непрерывном контакте с поверхностью. Например, это касается лежачих больных или людей, находящихся в инвалидном кресле. Пролежни можно предотвратить, соблюдая определенные меры профилактики при уходе за больным.
В Юсуповской больнице этими процессами занимаются опытные медсестры и сиделки, обладающие навыками и знаниями, успешно применяемыми на практике.
Риск развития пролежней
Весь организм человека переплетен крупными и мелкими кровеносными сосудами, благодаря чему кровь попадает в каждую клетку, обеспечивая ее насыщение кислородом и питательными веществами. Если по каким-либо причинам, в частности в случае лежачих больных, происходит сдавливание сосудов и кровь не попадает в отдельные участки тканей, клетки без достаточного питания начинают отмирать и образуются пролежни.
Факторы риска развития пролежней
Риск развития пролежней существует абсолютно у всех лежачих больных. Но вероятность их появления гораздо выше у следующих групп пациентов:
- имеющих избыточный вес или, наоборот, истощенных больных;
- страдающих сахарным диабетом;
- с сердечно-сосудистыми заболеваниями;
- с травмами головы и позвоночника;
- страдающих недержанием кала и мочи.
Риски развития пролежней возрастают, когда не соблюдаются правила личной гигиены больного.
Необходимо следить, чтобы кожные покровы не были загрязнены, особое внимание уделяется гигиене промежности. Все косметические и моющие средства должны быть гипоаллергенными.
Постельное белье и одежда должны быть из натуральных мягких тканей. На них не должно быть грубых строчек и пуговиц. Постель нужно постоянно оправлять во избежание заломов. В противном случае высока вероятность травматизации тканей и появления пролежней.
При правильном уходе за больным риски возникновения пролежней сводятся к минимальным. Лучше, если организацией надлежащего ухода будет заниматься специалист в условиях стационара больницы либо дома. В Юсуповской больнице эти обязанности возложены на медсестер и сиделок, владеющих необходимыми знаниями и навыками для правильного ухода за больным.
Зоны риска образования пролежней
Наиболее распространенным зонами возникновения пролежней являются те части тела, которые имеют костный выступ и плотно соприкасаются с поверхностью. В местах костного выступа под кожей практически отсутствует жировая ткань, снижающая давление на ткани.
Во многом зоны риска возникновения пролежней зависят от положения тела, в котором постоянно находится лежачий больной. Если он вынужден беспрерывно лежать на спине, то пролежни могут развиваться на затылке, локтях, пятках, лопатках, седалищных буграх и крестце. Если пациент регулярно лежит на боку, то отмирание клеток возникает на лодыжках, бедрах и коленях. Когда больной долго лежит на животе, то пролежни могут формироваться на лобке, животе, скулах.
Профилактика образования пролежней
В основе профилактики пролежней лежит задача предотвратить сдавливание тканей, а следовательно, и нарушения нормального кровообращения. Для этого требуется надлежащий уход за больным, который успешно организовывают сиделки и медсестры Юсуповской больницы.
Для предотвращения сдавливания тканей используют специальные матрацы. Они могут быть поролоновыми, толщиной не менее 15 см. В Юсуповской больнице используют специальные медицинские антипролежневые матрацы. Они выполняют легкую массажную функцию и способствуют нормальному кровообращению.
Важно переворачивать больного не реже, чем раз в два-три часа, в том числе и в ночное время. Делать это нужно очень аккуратно, не допуская трения участков кожи об простыни и т.д.
При смене постельного белья ни в коем случае нельзя его вытягивать из-под человека. Больного следует приподнять и лишь после того снять несвежее белье. Любые механические повреждения кожи, даже самые минимальные, со временем могут превратиться в пролежни.
Также важно следить за гигиеной самого больного и чистотой помещения, в котором он находится. Следует регулярно обеспечивать приток свежего воздуха. Температура в помещении должна быть комфортной, воздух не должен быть чрезмерно увлажненным или сухим.
При правильном уходе за больным и соблюдении всех мер профилактики пролежней вероятность их возникновения сводится к минимуму.
Если нет возможности находиться с больным круглосуточно или на это не хватает определенных навыков, лучшим выходом будет воспользоваться услугами специально подготовленного медицинского персонала. Юсуповская больница принимает даже самых тяжелых больных, требующих особого ухода. За состоянием пациента в условиях стационара больницы наблюдают врачи и медсестры круглосуточно. Они в любое время готовы оказать любую необходимую помощь.
Получить подробную информацию или записаться на консультацию можно по телефону Юсуповской больницы.
Читайте также:

