Инвалидное кресло после инсульта
Обновлено: 24.04.2024
Об актуальных изменениях в КС узнаете, став участником программы, разработанной совместно с АО ''СБЕР А". Слушателям, успешно освоившим программу, выдаются удостоверения установленного образца.
Программа разработана совместно с АО ''СБЕР А". Слушателям, успешно освоившим программу, выдаются удостоверения установленного образца.
Продукты и услуги Информационно-правовое обеспечение ПРАЙМ Документы ленты ПРАЙМ Приказ Министерства труда и социальной защиты РФ от 13 февраля 2018 г. № 86н “Об утверждении классификации технических средств реабилитации (изделий) в рамках федерального перечня реабилитационных мероприятий, технических средств реабилитации и услуг, предоставляемых инвалиду, утвержденного распоряжением Правительства Российской Федерации от 30 декабря 2005 г. N 2347-р”
Приказ Министерства труда и социальной защиты РФ от 13 февраля 2018 г. № 86н “Об утверждении классификации технических средств реабилитации (изделий) в рамках федерального перечня реабилитационных мероприятий, технических средств реабилитации и услуг, предоставляемых инвалиду, утвержденного распоряжением Правительства Российской Федерации от 30 декабря 2005 г. N 2347-р”
В соответствии с пунктом 15.1 Правил обеспечения инвалидов техническими средствами реабилитации и отдельных категорий граждан из числа ветеранов протезами (кроме зубных протезов), протезно-ортопедическими изделиями, утвержденных постановлением Правительства Российской Федерации от 7 апреля 2008 г. N 240 (Собрание законодательства Российской Федерации, 2008, N 15, ст. 1550; 2011, N 16, ст. 2294; 2012, N 17, ст. 1992; N 37, ст. 5002; 2013, N 13, ст. 1559; N 22, ст. 2809; N 40, ст. 5076; 2014, N 44, ст. 6070; 2016, N 12, ст. 1656; 2017, N 49, ст. 7451; 2018, N 6, ст. 899), в целях определения размера компенсации за технические средства реабилитации (изделия), приобретенные инвалидами, протезы (кроме зубных протезов) и протезно-ортопедические изделия, приобретенные отдельными категориями граждан из числа ветеранов, не являющихся инвалидами, за собственный счет, и (или) услуги по их ремонту, оплаченные за счет собственных средств, приказываю:
1. Утвердить прилагаемую классификацию технических средств реабилитации (изделий) в рамках федерального перечня реабилитационных мероприятий, технических средств реабилитации и услуг, предоставляемых инвалиду, утвержденного распоряжением Правительства Российской Федерации от 30 декабря 2005 г. N 2347-р (Собрание законодательства Российской Федерации, 2006, N 4, ст. 453; 2010, N 47, ст. 6186; 2013, N 12, ст. 1319; 2014, N 38, ст. 5096; 2017, N 49, ст. 7451).
2. Признать утратившими силу:
| Министр | М.А. Топилин |
УТВЕРЖДЕНА
приказом Министерства труда
и социальной защиты
Российской Федерации
от 13 февраля 2018 г. № 86н
Классификация технических средств реабилитации (изделий) в рамках федерального перечня реабилитационных мероприятий, технических средств реабилитации и услуг, предоставляемых инвалиду, утвержденного распоряжением Правительства Российской Федерации от 30 декабря 2005 г. N 2347-р
1 Федеральный перечень реабилитационных мероприятий, технических средств реабилитации и услуг, предоставляемых инвалиду, утвержден распоряжением Правительства Российской Федерации от 30 декабря 2005 г. N 2347-р (Собрание законодательства Российской Федерации, 2006, N 4, ст. 453; 2010, N 47, ст. 6186; 2013, N 12, ст. 1319; 2014, N 38, ст. 5096; 2017, N 49, ст. 7451).
2 Технические средства реабилитации (изделия) могут приобретаться инвалидами (ветеранами) в различных модификациях, в том числе с дополнительными функциями.
3 В соответствии с постановлением Правительства Российской Федерации от 7 апреля 2008 г. N 240 "О порядке обеспечения инвалидов техническими средствами реабилитации и отдельных категорий граждан из числа ветеранов протезами (кроме зубных протезов), протезно-ортопедическими изделиями" отдельные категории граждан из числа ветеранов, не являющихся инвалидами, зубными протезами не обеспечиваются.
4 Правила обеспечения собаками-проводниками утверждены постановлением Правительства Российской Федерации от 30 ноября 2005 г. N 708 "Об утверждении Правил обеспечения инвалидов собаками-проводниками и выплаты ежегодной денежной компенсации расходов на содержание и ветеринарное обслуживание собак-проводников" (Собрание законодательства Российской Федерации, 2005, N 49, ст. 5226; 2011, N 16, ст. 2294; 2012, N 1, ст. 105; N 17, ст. 1992; 2013, N 13, ст. 1559; 2014, N 44, ст. 6070; 2016, N 12, ст. 1656; 2017, N 7, ст. 1072).
Обзор документа
Утверждена новая классификация технических средств реабилитации инвалидов.
Это обусловлено изменением структуры номенклатуры техсредств реабилитации. Кроме того, в новую классификацию включен ряд наименований техсредств реабилитации для обеспечения выплаты компенсации за самостоятельно приобретенные техсредства инвалидам, имеющим "бессрочные" индивидуальные программы реабилитации или абилитации, а также отдельным категориям граждан из числа ветеранов, не являющихся инвалидами.
Прежняя классификация более не применяется.
Для просмотра актуального текста документа и получения полной информации о вступлении в силу, изменениях и порядке применения документа, воспользуйтесь поиском в Интернет-версии системы ГАРАНТ:
Как получить технические средства реабилитации для инвалида
Какими бывают технические средства реабилитации. Как бесплатно получить кресло-коляску, слуховой аппарат или глазной протез. Как внести в индивидуальную программу реабилитации необходимое средство реабилитации
- 1. Что такое технические средства реабилитации?
- 2. Как внести необходимое средство в индивидуальную программу реабилитации?
- 3. Какие нужны документы, чтобы получить техническое средство реабилитации?
- 4. Куда подавать документы?
- 5. Как заменить или отремонтировать техническое средство реабилитации?
- 6. Как получить выплату на самостоятельное приобретение технических средств реабилитации?
1. Что такое технические средства реабилитации?
Технические средства реабилитации (ТСР) и протезно-ортопедические изделия (ПОИ) предназначены для облегчения повседневной жизни людей с инвалидностью и другими ограничениями жизнедеятельности. Существует два вида технических средств реабилитации: общие и медицинские .
Общие технические средства реабилитации, в свою очередь, делятся на высокотехнологичные и простые . Люди с ограничениями жизнедеятельности также могут бесплатно получить собаку-проводника и воспользоваться услугами сурдоперевода.
Для бесплатного получения ТСР (или услуги) необходимо иметь индивидуальную программу реабилитации или абилитации (ИПРА), в которую вносится нужное средство (или услуга). ИПРА разрабатываются и выдаются федеральными государственными учреждениями медико-социальной экспертизы (МСЭ).
В территориальных центрах социального обслуживания (ТЦСО) есть возможность получить техническое средство реабилитации во временное пользование. Для этого необходимо обратиться в ближайший ТЦСО, имеющий пункт проката.
На некоторые ТСР можно получить компенсацию (выплату), и потом купить их самостоятельно.
Необходимые ТСР также можно купить самостоятельно, а потом получить компенсацию за их приобретение.
Кроме того, с 2021 года для приобретения любого (независимо от вида) технического средства реабилитации можно оформить электронный сертификат. Он записывается на карту «Мир».
2. Как внести необходимое средство в индивидуальную программу реабилитации?
Внести изменения в индивидуальную программу реабилитации или абилитации и вписать туда необходимое техническое средство можно в том случае, если у вас есть показания и нет противопоказаний для его использования. Лечащий врач должен зафиксировать отсутствие противопоказаний и выдать направление в бюро медико-социальной экспертизы (форма № 088/у).
После того как будет получено направление от врача на прохождение медико-социальной экспертизы (МСЭ), подготовьте пакет документов и обратитесь в филиал Главного бюро медико-социальной экспертизы по месту жительства. Вам понадобятся:
- на освидетельствование (переосвидетельствование) от вашего лица или от лица вашего представителя;
- документ, удостоверяющий личность;
- направление на МСЭ, выданное лечащим врачом в лечебно-профилактическом учреждении;
- копия трудовой книжки;
- профессионально-производственная характеристика с последнего места работы (по утвержденной форме);
- медицинские или военно-медицинские документы, свидетельствующие о состоянии вашего здоровья (амбулаторная карта, выписки из стационаров, заключения консультантов, результаты обследования, красноармейская или военная книжка, справка о ранении и другое);
- если документы будет подавать представитель — доверенность на представителя и его паспорт;
- дополнительные документы (в зависимости от конкретного случая).
3. Какие нужны документы, чтобы получить техническое средство реабилитации?
Для получения технического средства реабилитации, услуги сурдоперевода или собаки-проводника вам понадобятся:
- для взрослых и детей старше 14 лет — паспорт;
- для детей младше 14 лет — свидетельство о рождении;
- документы, подтверждающие место жительства инвалида;
- справка об инвалидности;
- индивидуальная программа реабилитации или абилитации инвалида (запрашивается в ходе медведомственного взаимодействия);
- если обращается доверенное лицо — паспорт доверенного лица и доверенность;
- сведения, подтверждающие регистрацию инвалида в системе индивидуального (персонифицированного) учета (СНИЛС) — по желанию;
- инвалидам Великой Отечественной войны, участникам Великой Отечественной войны или ветеранам Великой Отечественной войны — соответствующее удостоверение.
Если получить ТСР необходимо ребенку, к перечисленным документам прилагаются документ, удостоверяющий личность родителя или опекуна и (при необходимости) документ об установлении опеки.
4. Куда подавать документы?
Способ подачи документов будет отличаться в зависимости от того, какое средство реабилитации или какую услугу вы хотите получить.
Также, независимо от того, какое средство реабилитации вы хотите получить, вы можете оформить электронный сертификат на приобретение ТСР. Заявление на его оформление можно подать в отделении Фонда социального страхования либо онлайн. Сумма электронного сертификата привязывается к карте «Мир». Выбрать ТСР можно в каталоге товаров на странице ФСС. Каталог будет пополняться по мере подключения торговых точек.
5. Как заменить или отремонтировать техническое средство реабилитации?
Сроки пользования техническими средствами реабилитации устанавливаются Министерством труда и социальной защиты Российской Федерации. Сроки гарантий на изделия указываются в гарантийных талонах. Если вы хотите отремонтировать или заменить ТСР, гарантия на которое еще действует, обратитесь в организацию, контакты которой указаны в гарантийном талоне.
Если гарантийный срок уже истек, а срок использования еще нет, вы можете бесплатно отремонтировать ТСР или досрочно заменить его, предварительно отправив изделие на медико-техническую экспертизу . После того как будет получено заключение экспертизы, в Ресурсный центр для инвалидов нужно будет предоставить:
- заявление на ремонт ТСР либо выдачу нового ТСР (в зависимости от заключения экспертизы);
- заключение медико-технической экспертизы.
Если срок пользования средством реабилитации истек, вы можете заменить его на новое.
Если вы хотите заменить немедицинское ТСР, подготовьте следующие документы:
- заявление;
- индивидуальную программу реабилитации или абилитации;
- заключение об отсутствии противопоказаний к обеспечению техническим средством (выдается врачебной комиссией вашей медицинской организации).
С этими документами нужно обратиться в Ресурсный центр для инвалидов. Сотрудник центра сформирует ваше личное дело и выдаст необходимое техническое средство реабилитации. Если необходимое ТСР отсутствует, вас в письменной форме уведомят о постановке на учет для последующего обеспечения.
Чтобы заменить медицинское ТСР, срок пользования которым истек, придется обратиться в территориальное амбулаторно-поликлиническое учреждение (поликлинику), представив следующие документы:
- документ, удостоверяющий личность (для взрослого и ребенка старше 14 лет);
- свидетельство о рождении (для ребенка);
- индивидуальную программу реабилитации инвалида;
- СНИЛС (по инициативе заявителя);
- заявление о замене ТСР.
Если заменить ТСР необходимо ребенку, к перечисленным документам прилагаются документ, удостоверяющий личность родителя или опекуна и (при необходимости) документ об установлении опеки. После того как вы представите необходимые документы, вам выдадут направление на получение (установку) ТСР медицинского назначения в уполномоченное лечебно-профилактическое учреждение (больницу, НИИ, клинику и т.д.). Получить ТСР можно в течение срока действия направления.
Чтобы заменить/отремонтировать протезно-ортопедическое изделие, дополнительных документов не понадобится. Достаточно просто обратиться в Ресурсный центр для инвалидов.
6. Как получить выплату на самостоятельное приобретение технических средств реабилитации?
Чтобы получить компенсацию (выплату) для самостоятельной покупки технического средства реабилитации из списка выше, вам понадобятся:
- заявление (оформляется при личном визите в МФЦ, не требуется при подаче запроса онлайн);
- для взрослых и детей старше 14 лет — паспорт;
- для детей младше 14 лет — свидетельство о рождении (если государственная регистрация рождения произведена не в Москве);
- документ, содержащий сведения о месте жительства инвалида, ребенка-инвалида в городе Москве — понадобятся, если в паспорте нет этой информации, при условии, что в отношении дома, в котором находится жилое помещение, начисление платежей за ЖКУ и регистрационный учет по месту жительства и пребывания ведет не ГБУ МФЦ;
- сведения, подтверждающие регистрацию инвалида в системе индивидуального (персонифицированного) учета (СНИЛС) — по желанию;
- реквизиты кредитной организации и номер счета;
- если обращается доверенное лицо — паспорт доверенного лица и доверенность.
Если получить ТСР необходимо ребенку, к перечисленным документам прилагаются документ, удостоверяющий личность родителя или опекуна, и (при необходимости) документ об установлении опеки.
Подать запрос и документы можно:
Решение о выплате компенсации принимается в течение 10 дней после того, как вы или ваш представитель предоставите необходимые документы.
Выплата производится в течение месяца после того, как принято соответствующее решение. Деньги могут перечислить на банковский счет или перевести по почте в зависимости от выбранного вами способа.
Необходимые ТСР также можно купить самостоятельно, а потом получить компенсацию за их приобретение. Подробнее об этом читайте в нашей инструкции.
Как выбрать инвалидную коляску для пожилого человека

Ассортимент реабилитационного оборудования в последнее время становится все шире. И это не может не радовать: люди с ограниченными возможностями больше не остаются без внимания. С другой стороны, человек, не слишком разбирающийся в подобной продукции, может затрудниться с выбором инвалидной коляски. Мало кто знает, что такие изделия отличаются не только по функциональным возможностям, но и по своему предназначению. К примеру, если необходимо передвигаться вне помещений на дальние расстояния, то требуется модель с рычажным приводом. Сегодня мы поговорим о том, как выбрать инвалидную коляску правильно.
Какую выбрать инвалидную коляску в зависимости от вида и типа
сам человек с ограниченными возможностями;
помощник или медперсонал, если заболевание очень серьезное.
Инвалидные кресла делятся на два типа: инвалидную коляску и кресло-каталку. 1. Инвалидная каталка используется, как правило, для перемещения больных, которые не могут передвигаться сами в силу разных причин. Также данное устройство необходимо людям с болезнями опорно-двигательного аппарата, не имеющим возможности самостоятельно использовать инвалидные коляски. Ведь последние, благодаря большим колесам, предназначены в основном для передвижения с помощью собственных мышечных усилий. 2. Кресла-коляски с рычажным приводом. Выбрав подобную инвалидную коляску, человек с ограниченными возможностями может передвигаться вне дома на значительные расстояния. У этих устройств с целью амортизации на плохой дороге обычно имеются пневматические шины. Для дома лучше выбирать инвалидную коляску с литыми шинами. Конструкции подобного типа имеют массу преимуществ. Во-первых, они очень комфортны. Во-вторых, безопасны при движении. В-третьих, обеспечивают сцепление с поверхностью даже на неровной дороге. При возможности выбора остановиться лучше на кресле-коляске, у которой есть возможность регулировки наклона задней спинки. Людям, у которых функции тела ограничены с одной стороны, лучше выбирать инвалидную коляску с рычажным управлением левой или правой рукой. Это даст возможность перемещаться вперед и назад, используя ручку управления. Вообще, кресла-коляски с рычажным приводом очень удобны и просты в использовании. С помощью данных устройств люди с ограниченными возможностями могут с определенной степенью свободы передвигаться в пространстве, им доступны некоторые виды спорта. 3. Кресла-коляски электрические. Основное их отличие от всех остальных в том, что они оснащены электроприводом. Выбрав подобную инвалидную коляску, человек может быстро передвигаться как в помещениях, так и на улице – при условии хорошей погоды и ровной дороги. Пациенты в зависимости от их болезни, а также желания могут выбрать механическую или электрическую инвалидную коляску. В первом случае человек с помощью мускульной силы рук приводит в движение ведущие задние колеса, во втором коляска движется за счет аккумуляторных батарей. У электроколясок ходовая часть устроена принципиально по-другому, на подлокотнике имеется пульт управления, манипулировать которым весьма удобно. Кроме того, можно выбрать инвалидную коляску для неходячих такой модели, где пульт можно переставить, как требуется: с одной стороны на другую, закрепить его посередине или вообще сделать ножное управление.
Рекомендуемые к прочтению статьи:
Устройства с электроприводом экономят больному массу сил, при этом на них гораздо удобнее передвигаться, чем на обычных инвалидных колясках. Единственный их недостаток – цена. Купить подобное оборудование могут себе позволить далеко не все. 4. Кресла-коляски активные. Из названия уже ясно, что такую инвалидную коляску выбирать рекомендуется тем, кто желает вопреки болезни вести активный образ жизни. Данная модель, как и прочие, помогает человеку передвигаться в пространстве, маневрировать и заниматься некоторыми видами спорта. Но, в отличие от других инвалидных колясок, эта изготовлена из очень прочных материалов, способных противостоять экстремальным нагрузкам. Большие и маленькие колеса имеют специальную облегченную конструкцию, которая способствует продолжительному сроку эксплуатации изделия в крайне сложном режиме. 5. Кресло с санитарным оснащением. Используется человеком с ограниченными возможностями как душевая или туалетная коляска. Имеется съемное судно.
Как правильно выбрать инвалидную коляску: 7 критериев
Грузоподъемность инвалидной коляски, то есть какой вес она может выдержать без ущерба для срока эксплуатации.
То, сколько весит сама коляска. Далеко не во всех домах или учреждениях имеются пандусы, и транспортировка слишком тяжелой модели может стать проблемой.
То, какого рода подлокотники. Они могут быть съемными или постоянными, откидными или фиксированными, регулируемыми по высоте или нет. Это важно, например, для процесса пересаживания пациента на кровать и т. п.
Подножки. Обратите внимание: съемные они или фиксированные? Можно их регулировать по высоте и углу наклона или нет? Есть ли упоры для голеней? Складываются они или не складываются? От всего этого напрямую будет зависеть комфорт пациента. К примеру, человеку, у которого отекают ноги, лучше выбирать инвалидную коляску, дающую возможность изменить их положение. Кто-то может пересаживаться из коляски только при убранных подножках и т. д.
То, высокая у инвалидной коляски спинка или нет, есть ли разного рода ограничители и упоры, подголовник. Для многих тяжелобольных людей это может иметь первостепенное значение.
Возможность регулирования спинки кресла – как по высоте, так и по углу наклона. Даже обычному человеку сложно все время находиться в одном положении, так что уж говорить о людях с ограниченными возможностями.
Иные плюсы и минусы конкретного инвалидного кресла.
При выборе инвалидной коляски далеко не в последнюю очередь нужно учитывать заболевания (как основное, так и сопутствующие) человека, для которого она приобретается. Также важны возраст пациента и его физические возможности. К примеру, кто-то способен перемещаться на коляске с механическим приводом, действуя при этом руками. А кому-то, напротив, подойдет лишь электрическая модель с пультом управления. Выбирая инвалидную коляску для дома и для улицы, в обязательном порядке нужно учитывать каждую мелочь!
Как выбрать инвалидную коляску под параметры конкретного человека
Ширина сиденья
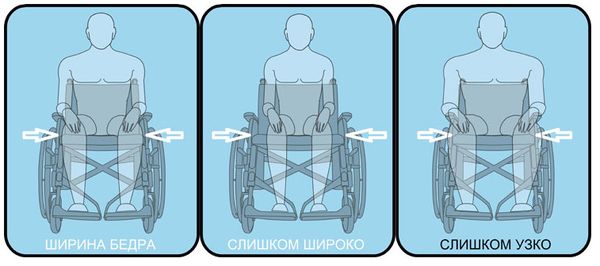
Нужная ширина вычисляется следующим образом. Человека нужно посадить, затем с помощью сантиметровой ленты измерить расстояние от одного его бедра до другого – причем сделать это по самым дальним точкам. И не забудьте учесть при измерении толщину одежды. Но это не итоговая цифра. К ней нужно прибавить 5 см. Делается это для того, чтобы в выбранной инвалидной коляске пациент ощущал себя комфортно и находился в правильном положении. Что, в свою очередь, позволяет избежать образования пролежней и потертостей на коже. Кроме того, данный зазор обеспечивает человеку некоторое пространство для движений, а это очень важно. С другой стороны, слишком много свободного места в инвалидном кресле – тоже плохо. Это приводит к неправильному положению тела пациента в кресле, что негативно скажется на его здоровье. К примеру, возможно искривление позвоночника. Есть и другие минусы слишком широкой для человека модели устройства. Во-первых, ему будет затруднительно работать с колесами. Во-вторых, крупногабаритная коляска с трудом протискивается в некоторые дверные проемы. Как правильно выбрать ширину сиденья вы уже знаете. Но на всякий случай верность данного выбора стоит проверить. Сделать это довольно просто. Если между боками человека, сидящего в коляске, и ее стенками свободно проходят обе ладони рук одновременно, то все в порядке.
Глубина сиденья
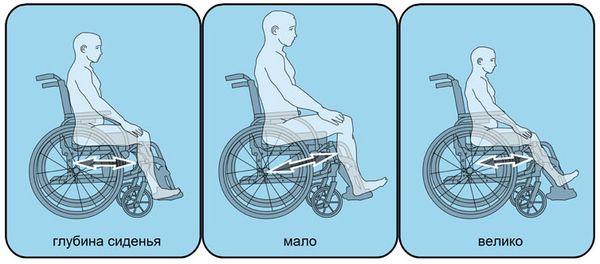
При выборе инвалидной коляски обязательно нужно учитывать глубину сиденья. Слишком маленькая увеличивает давление на область седалищных бугров человека. Кроме того, при движении коляски пациент рискует опрокинуться вперед. В противном случае, когда глубина слишком большая, человек в подобной коляске будет ощущать физический дискомфорт. Особенно это касается подколенной области, где возможно разного рода давление и трение. И вообще, положение пациента не будет правильным с медицинской точки зрения. Чтобы исключить оба неверных варианта, следует провести соответствующие измерения. Человека нужно посадить, после чего сантиметровой лентой измерить расстояние от края ягодицы (на уровне спины) до внутреннего сгиба колена. Делается это вдоль бедра. И опять же полученная цифра будет не окончательной. Из нее нужно вычесть от 5 до 7,5 см. Полученный результат – тот, что вам понадобится при выборе инвалидной коляски. Так же, как и в предыдущем случае, осуществим проверку. Усадив пациента в кресло-коляску, измерьте расстояние от края сиденья до подколенной области человека. Если оно не больше 5–7,5 см (это примерно 3-4 пальца руки), то вы все сделали правильно. К сожалению, бывает так, что инвалидное кресло с неверными параметрами уже куплено, и поменять его на новое пока нет возможности. В этом случае небольшой совет. Глубину сиденья можно немного уменьшить, если прикрепить к спинке специальную ортопедическую подушку.
Высота сиденья
В данном случае – это расстояние от плоскости сиденья до пола. Тут практически как со стулом. Если он будет слишком высоким, то неудобно будет сидеть за столом. И наоборот. То же и с креслом-коляской. Выбрав инвалидную коляску со слишком высокой посадкой, пациент не сможет нормально подъехать к столу. А на слишком низком сиденье седалищные бугры будут подвергаться ненужному давлению. Да и просто находиться в таком положении не доставит человеку никакого удовольствия. Для того чтобы вычислить необходимые параметры, ногу нужно согнуть в колене и измерить расстояние от пятки или каблука до нижнего края бедра. К полученной цифре прибавить 5 – это будет зазор между подножками и полом. Есть один важный нюанс. Если человек, постоянно сидящий в кресле-коляске, использует специальные подушки под ягодицы, этот момент при измерении также необходимо учитывать. При увеличении высоты сиденья на каждые 2,5 см пропорционально увеличивается и расстояние от пола до подножек. Если так вышло, что высота сиденья у выбранной инвалидной коляски слишком мала, ее можно компенсировать с помощью той же подушки. Что касается площадки для ног, то нельзя, чтобы она была слишком низкой, иначе человек может просто упасть. Расстояние от пола до подножки не должно быть меньше 5 см. При верном расчете между бедром пациента и сиденьем должно быть расстояние в 4-5 см (две трети указательного пальца).
Высота спинки
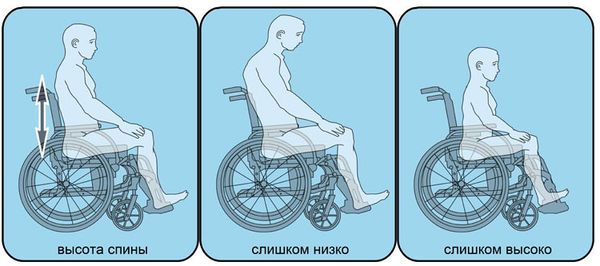
При выборе инвалидной коляски важную роль играет высота спинки. Здесь все зависит от особенностей человека и его возможностей. Если данный параметр подобран правильно, то пациент в кресле-коляске будет чувствовать себя комфортно и безопасно. Минимальная высота спинки рассчитывается следующим образом. Человек должен сесть и вытянуть руки вперед параллельно полу. С помощью сантиметровой ленты нужно измерить расстояние от сиденья до подмышки. От полученной цифры отнять 10. В случаях, когда пациенту нужна более высокая поддержка, то тут выбор или регулировка должны быть в соответствии с потребностями больного: до плеч, головы и т. д.
Высота подлокотников
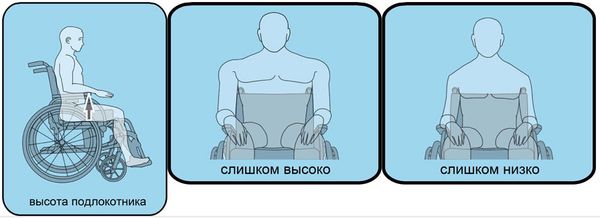
Не менее важный параметр, чем все остальные. Выбрав инвалидную коляску с низкими подлокотниками, вы тем самым заставите пациента сутулиться. А это приводит не только к затруднению дыхания, но и к нарушению равновесия со всеми возможными последствиями. При излишне высоких подлокотниках человек также будет испытывать физический дискомфорт. Исходя из этого, высоту подлокотников тоже обязательно надо рассчитывать. Для этого нужно определить расстояние от основания локтя сидящего пациента до поверхности сиденья. К полученной цифре прибавляем 2,5 см. К примеру, 18 плюс 2,5. Значит, правильная высота подлокотников будет 20,5 см. Выбор инвалидной коляски – процесс очень ответственный. И делать это нужно, опираясь исключительно на индивидуальные особенности и потребности пациента. Это важно не только для физического здоровья человека, но и для его психического состояния.
Сколько стоит инвалидная коляска

При выборе инвалидной коляски ни в коем случае нельзя забывать и о таком параметре, как качество. В продаже имеются очень дешевые изделия, стоимостью в 5-6 тысяч рублей. Цена невелика, но их выполнение оставляет желать лучшего. Мало того, что человек в подобной коляске будет чувствовать себя некомфортно, но и срок ее эксплуатации вряд ли будет достаточно долгим. Выбирать подобные вещи имеет смысл только в том случае, если использовать ее планируется непродолжительное время. К примеру, при переломе ноги или в качестве инвалидной коляски для бабушки, которую 2-3 раза в год нужно отвезти на прием к врачу. Более дорогие модели стоят от 8 до 15 тысяч рублей. Они уже лучше, но за такие деньги в любом случае не купить устройство с хорошей функциональностью. Как правило, при минимальном наборе возможностей такие коляски много весят и обладают определенными недостатками. Выбрав инвалидную коляску за 15–25 тысяч, вы уже можете рассчитывать на вполне приемлемое качество. Но, может, стоит подумать, немного добавить и купить модель за 35 тысяч или больше? В таком случае жизнь инвалида станет куда более комфортной. Ведь у подобной коляски не только прочный, но и очень легкий корпус. Кроме того, плавный ход, удобное сиденье, масса функциональных возможностей и весьма приличный срок службы. И напоследок еще один совет. Выбирать и покупать инвалидные коляски нужно только в специализированных магазинах, при этом проверяя наличие сертификата. Также неплохо было бы сперва прочесть отзывы о данных торговых точках. Если не следовать этому правилу, то можно оказаться владельцем не той коляски, что вам требуется, а той, которую магазину нужно было поскорее сбыть.
Сколько стоит реабилитация после инсульта
Инсульт — серьезное заболевание, нарушающее работу мозга.
Инсульт может привести к тяжелой инвалидности, так как он связан с нарушениями движения и высших психических функций: речи, памяти, мышления.
По данным Всемирной организации здравоохранения, инсульт — вторая причина смерти и третья причина инвалидности в мире. Статистика неутешительная, но если начать реабилитацию вовремя, у человека есть хорошие шансы вернуться к самостоятельной жизни, без потребности в ежедневной помощи родственников или сиделок.
Я заведую отделением восстановительного лечения ГКБ имени И. В. Давыдовского города Москвы, в котором проходят восстановление пациенты после перенесенного инсульта. Расскажу, какие методики эффективны, когда начинать реабилитацию, как она проходит и чего можно достичь.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Какие могут быть последствия инсульта
Последствия инсульта зависят от того, какие отделы головного мозга пострадали.
Нарушения речи. Например, человек может потерять способность к связной речи, говорить неразборчиво. Бывает, что пациенты не понимают, что им говорят, — они могут слушать, даже отвечать, но конструктивного диалога в такой ситуации не будет. А иногда, наоборот, человек все понимает, но сказать ничего не может.
Могут быть и более тонкие речевые нарушения, в них разбирается логопед вместе с нейропсихологом.
Нарушения движения. Чаще всего перестает работать одна сторона тела — справа или слева, в зависимости от того, в каком полушарии мозга произошел инсульт. То есть рука и нога с одной стороны могут или перестать двигаться совсем, или сильно ослабеть.
Другой вариант: может сохраняться мышечная сила, но теряется точность в движениях, человек не может управлять рукой или ногой.
Нарушения памяти. Например, человек забывает события из прошлого или ему сложно запоминать новую информацию. Может не узнавать знакомых людей или забыть то, чем увлекался ранее.
Проблемы с глотанием. Это называют дисфагией. Ее причина — нарушение работы мышц, участвующих в глотании, и отделов головного мозга, контролирующих этот процесс.
Нарушения чувствительности. Это может быть потеря поверхностной или глубокой чувствительности. Чаще всего пациенты описывают ощущение онемения в конечностях или части лица.
Другие нарушения. Могут выпадать поля зрения. Еще пациенты могут начать игнорировать одну сторону. Например, если инсульт произошел в правом полушарии, то человек может перестать воспринимать свою левую сторону. Это выглядит так, как будто у него с левой стороны ничего нет: он смотрит только вправо, ощущает только правую руку и ногу, а про левые даже не помнит.
Нарушения бывают разные, так как повреждения из-за инсульта могут затронуть любую часть головного мозга.
Что такое реабилитация после инсульта
Реабилитация после инсульта — это восстановление утраченных функций и навыков, а также профилактика осложнений, возникающих у пациентов.
Реабилитация после инсульта — руководство по клинической практике Министерства по делам ветеранов США
При этом сам пациент непременно должен хотеть заниматься реабилитацией. Среди специалистов есть такое убеждение: нет противопоказаний к реабилитации, кроме отсутствия мотивации у пациента.
Человек в процессе реабилитации заново учится ходить самостоятельно либо с помощью специальных средств. На фото — тренировочная лестница для ходьбы, фитбол и многоопорная трость
В какие сроки нужно начать реабилитацию после инсульта
При первом подозрении на инсульт важно сразу вызывать скорую помощь. Не надо сидеть дома и ждать, что все восстановится само собой: рука или нога задвигается, речь вернется и так далее.
Часто пациенты несколько дней думают, что все само пройдет, при этом теряют драгоценное время. Если человек после инсульта получит помощь в первые часы или хотя бы сутки, то результат реабилитации в перспективе будет лучше.
Обычно после инсульта пациент проходит такой путь:
- С острым инсультом он поступает в палату интенсивной терапии нейрореанимации. Здесь оказывают экстренную помощь, обследуют, уточняют диагноз.
- Если все хорошо, через сутки-двое человека переводят в отделение для больных с острыми нарушениями мозгового кровообращения. Это специализированное отделение, где лежат только пациенты с инсультом. Здесь пациент может находиться до стабилизации состояния. Его дообследуют и проводят вторичную профилактику, чтобы снизить риск еще одного инсульта.
- Если нарушения движений или когнитивных функций сохраняются, человека направляют в реабилитационные отделения.
Реабилитация после инсульта — бюллетень Национального института неврологических заболеваний и инсульта, США
Шкала реабилитационной маршрутизацииPDF, 227 КБ
Реабилитацию после инсульта нужно начинать сразу, как только состояние пациента стало стабильным. То есть больше не ухудшается: пульс и давление не меняются, состояние сознания на одном уровне или улучшается.
Это могут быть первые часы после инсульта или первые сутки. У некоторых людей такое состояние наступает через неделю, но это бывает реже. То есть работа над восстановлением начинается еще в нейрореанимации, а не тогда, когда человека переводят в реабилитационное отделение. Существуют клинические рекомендации с правилами, по которым должна проходить реабилитация, в том числе в отделениях реанимации и интенсивной терапии.
Реабилитация в отделении реанимации и интенсивной терапииPDF, 5 МБ
Что входит в реабилитацию пациентов после инсульта
Реабилитация — это не изматывающие тренировки в зале. Врачи используют специальные методы, которые применимы и к людям в очень тяжелом состоянии.
Индивидуальный подход. Программу реабилитации разрабатывают персонально, с учетом нарушений и потребностей пациента. Например, если у человека не работает рука, нужно понять почему: дело в утрате мышечной силы, нарушениях чувствительности, отсутствии контроля или чем-то еще. Единого алгоритма действий без клинического мышления не существует.
Обязательно надо учитывать, чего хочет от реабилитации сам пациент. Например, мы можем думать, что важно вернуть человеку возможность ходить, чтобы увеличить его независимость в повседневной жизни. А ему это не важно, он хочет восстановить функцию руки, потому что пациент — швея и шитье — единственный способ заработать на жизнь.
Цели реабилитации всегда обсуждают с пациентом и при необходимости с его родственниками — например, когда нарушена речь.
В реабилитации пациента участвуют много специалистов разного профиля: неврологи, врачи ЛФК, они же врачи по физической реабилитационной медицине, инструкторы-методисты по ЛФК, логопеды, психологи, нейропсихологи, эрготерапевты, физиотерапевты.
Двигательная терапия — лечебная физкультура. Это основная терапия пациента с инсультом. Она направлена на восстановление утраченных двигательных функций, устойчивости и ориентации в пространстве.
Врач по физической реабилитационной медицине осматривает пациента, тестирует его по реабилитационным шкалам, чтобы выявить и оценить нарушения. Потом он определяет цель и составляет план реабилитационных мероприятий. Занятия проводит инструктор-методист по ЛФК индивидуально с пациентом.
Еще специалисты по реабилитации оценивают потребность в технических средствах реабилитации для передвижения, таких как трость, костыли или инвалидное кресло-коляска, учат ими пользоваться.
Эрготерапия. Это восстановление или адаптация навыков, необходимых для повседневной жизни. Врач оценивает физические возможности человека, а потом определяет, чего он может достичь, и выстраивает последовательность действий.
К примеру, если человека надо заново научить одеваться, обучение может начаться с того, что человек учится в принципе надевать рубашку, потом застегивать на ней пуговицы и так далее.
Логотерапия. Занятия, направленные на восстановление речи, голоса и глотания. Их проводят с учетом выраженности речевых нарушений и их вида. Например, к таким нарушениям относятся:
- афазия — нарушение устной и письменной речи;
- дисфония — нарушение голоса;
- дизартрия — нарушение работы мышц речевого аппарата;
- дисфагия — нарушение глотания.
Работа с нейропсихологом. Требуется при нарушении высших психических функций, например мышления, памяти, внимания и других. Нейропсихолог вместе с логопедом работает над восстановлением речи.
Консультации медицинского психолога. Он помогает пациенту принять новое состояние, которое с ним внезапно случилось. Еще психолог консультирует родственников, которые оказались в сложной ситуации, беспокоятся о состоянии и дальнейшей жизни пациента.
Помощь по уходу. Пациентам после инсульта часто требуются обученные сиделки. Родственники не всегда могут помогать в реабилитации из-за сильных переживаний и гиперопеки, что может помешать или навредить восстановлению.
Сиделки умеют взаимодействовать с пациентом после инсульта, работают с ним, выполняют какие-то задания, например от логопеда, или физические упражнения. К сожалению, сиделки, которые смогут заниматься целый день только одним пациентом, не положены по ОМС — это платная опция.
Какие методики реабилитации не работают
Методики, где пациент сам не работает. Например, физиопроцедуры, тейпирование, массаж. Это приятно и может принести некую пользу, например снять отеки, но человек в процессе просто расслабленно лежит, а не активно участвует. Пассивными методами возвратить утраченные функции невозможно, руки и ноги не заработают.
Часто пациенты и их родственники перед госпитализацией интересуются, какое реабилитационное оборудование стоит у нас в отделении. В нашей больнице его мало — и это намеренно так, потому что гораздо важнее квалифицированный специалист.
Ничего не имею против роботизированных методов в физической реабилитации, но тренажеры — это дополнительный метод. Кроме того, не все тренажеры и аппараты доказали свою эффективность.
Результат реабилитации, на мой взгляд, на 80% зависит от участия пациента. Если он не включен, можно использовать любые тренажеры и современные методики, но они не сработают.
Методики без доказанной эффективности. Это, например, акупунктура и остеопатия. Здесь никто не отменял эффект плацебо, особенно когда пациент верит в лечение. Но в целом пациентов с инсультом надо склонять к работающим методам, чтобы они не тратили время и деньги зря.
Неинвазивная стимуляция мозга. Такие методы, как транскраниальная магнитная стимуляция, с некоторым успехом использовались в исследовательских целях для улучшения разных двигательных навыков. Однако это пока экспериментальные технологии, сильно рассчитывать на них сейчас не стоит. Может быть, в будущем ситуация изменится.
Модифицированный велосипед с биологической обратной связью, помогающей пациенту оценить успешность его действий. Тренажеры используют в реабилитации, но это только дополнительный метод
Какого эффекта можно достичь с помощью реабилитации
По статистике нашей больницы, значимый процент пациентов возвращается к независимой жизни — это 60—70%. Примерно треть пациентов после выписки зависят от других людей, что совпадает со статистикой других стран.
Конечно, есть пациенты, которые не смогут восстановиться из-за тяжести последствий инсульта. Еще состояние человека может усугубляться депрессией: люди после инсульта часто уходят в себя, что может затруднить работу с ними.
При этом важно понимать: человек после инсульта не станет снова таким, как до болезни. Не все функции можно восстановить в полном объеме. Однако он вполне может жить отдельно в квартире, ухаживать за собой, готовить еду, ходить в магазин.
Основная цель реабилитации — чтобы человек сам себя обслуживал в течение дня, без дополнительной помощи или с минимальной.
Можно пробовать работать даже с тяжелыми лежачими пациентами. И в таких ситуациях иногда можно облегчить жизнь для самого пациента и тех, кто за ним ухаживает.
Например, если пациент только лежит, можно попробовать научить его заново садиться, пересаживаться в кресло или на прикроватный туалет. Такие достижения кажутся маленькими, но они значимы для самого человека и его близких. Ведь в таком случае человека уже можно, например, вывезти в кресле погулять, за ним проще ухаживать.
Специалисты по реабилитации всегда разговаривают с родственниками, обсуждают их ожидания, объясняют, чего ожидать от реабилитации, к каким целям можно идти.
Сколько длится реабилитация после инсульта
Реабилитация заканчивается в двух случаях:
- Когда достигнута цель, к которой стремился пациент.
- Когда понятно, что максимальный эффект достигнут, дальнейшее улучшение невозможно.
В последнем случае с пациентом всегда обсуждают коррекцию целей, объясняют, почему нужно снизить планку.
В среднем реабилитация после инсульта длится год. Некоторым пациентам достаточно и месяца, все зависит от тяжести симптомов. При этом нужно делать перерывы в процессе работы, так как невозможно реабилитироваться постоянно: пациентам приходится много работать, это тяжело.
По ОМС. Реабилитация по ОМС бесплатна. Каждый пациент имеет право на нужный уход в нейрореанимации, а также на две недели реабилитации после первичного лечения.
Восстановление после инсульта — Национальная служба здравоохранения Великобритании
Как правило, потом человеку с инсультом в любом случае нужен перерыв: хочется попасть домой после больницы. В общей сложности пациент проводит в стационаре месяц, если считать реанимацию, лечение и реабилитацию. Это долго, кроме того, процесс восстановления может быть сложным для человека, нужен отдых.
После выписки из больницы нужно оформить инвалидность. Если есть инвалидность, можно проходить реабилитацию после инсульта бесплатно еще до двух раз в год.
В частных центрах. Сутки в московских государственных реабилитационных центрах стоят в среднем 7000—10 000 Р . В стоимость входит пребывание в палате, питание, медикаментозное лечение и необходимые реабилитационные мероприятия.
В частных реабилитационных центрах стоимость суточного пребывания сильно отличается, но они, как правило, дороже государственных: цена может быть и 15 000—20 000 Р за сутки.
За реабилитацию можно получить налоговый вычет. Это позволит вернуть 13% от суммы расходов.
Что можно делать в домашних условиях
Универсальных алгоритмов для домашней реабилитации после инсульта нет. После выписки пациент или его родственники получают индивидуальные рекомендации.
Еще можно обратиться к частным специалистам, чтобы получить конкретные задания на какой-то промежуток времени и выполнять их самостоятельно. Это лучше и эффективнее, чем самостоятельный поиск упражнений в интернете.
Кроме того, есть онлайн-платформы для реабилитации. Если пользоваться ими, лучше выбирать те, где есть живое общение со специалистом, который может дать инструкции родственникам. Если это просто платформа с записями занятий, такие я не советую: в этом случае нельзя учесть индивидуальные особенности пациента.
В нашем отделении мы при выписке приглашаем родственников, даем рекомендации. А также разрешаем снимать упражнения на видео, чтобы они могли дома продолжать восстановление, пока оформляют инвалидность.
Основной совет: человека с инсультом надо мотивировать к активности, не освобождать его от всех обязанностей, так как это плохо и для самого человека, и для родственников.
Близким бывает сложно минимизировать заботу и не делать за человека абсолютно все. Нужно объяснять, что такой подход может только навредить. Если нанимать для ухода сиделку, она тоже должна быть готова к активной работе с пациентом.
Как ухаживать за больными после инсульта на дому
У Вашего близкого человека случился инсульт и он попал в больницу. В стационаре его пролечили, добились определенной стабилизации состояния и вот наступает момент, когда его выписывают из больницы домой. И у вас начинается паника и не понимание, что надо делать, как подготовиться к приему больного человека, как организовать правильно домашний уход за больным с инсультом.
Обустройство комнаты больного

Важно перед выпиской больного из медицинского учреждения подготовить комнату к приему больного человека, чтобы облегчить уход за больным после инсульта.
Если человек, выписываясь из больницы, не может передвигаться, обездвижен, то прежде всего надо подумать о приобретении противопролежнего матраса и функциональной кровати. Если нет возможности приобрести функциональную кровать, то можно использовать имеющуюся. Диван и тахта не подходят для ухода за лежачим больным.
Кровать должна быть поставлена так, чтобы к ней был доступ со всех сторон, лучше всего поставить ее головной частью к стене. Больной человек должен видеть тех, кто входит в комнату и у него должна быть возможность смотреть в окно.
Рядом с больным человеком со стороны здоровой руки должна быть тумбочка или прикроватный столик. Также необходимо предусмотреть звонок или колокольчик, при помощи которого больной может привлечь внимание ухаживающего человека.
Если больной человек встает, то мебель в комнате должна быть устойчивой, чтобы ее можно было использовать как опору. Все ковровые покрытия, паласы лучше убрать, чтобы больной не зацепился за них, если начнет вставать, кроме того их сложно убирать и они являются дополнительными источниками пыли. Коврик около кровати не должен скользить, идеально, если он будет на резиновой основе.
Как правильно ухаживать за лежачим больным после инсульта
Каким бы тяжелым не был случай инсульта, при правильном уходе и лечении, а также активном участии больного в процедурах реабилитации большая часть функций организма восстанавливается.
Однако, существуют определенные риски, которые легче предотвратить, чем потом лечить последствия.
Вот пять основных правил, которые необходимо придерживаться при уходе за лежачими больными после инсульта и которые помогут предотвратить осложнения при реабилитации:
Правило №1: Профилактики образования пролежней
В целях профилактики появления пролежней очень важно:
- Следить за состоянием кожи, вовремя менять памперсы и проводить необходимую гигиену тела.
- Менять положение тела, переворачивать с одного бока на другой примерно через 2 часа, при улучшении состояния на несколько минут приводить больного в сидячее или полулежачее положение, Если больной находится в постели 24 часа и ему сложно переворачиваться, то в этом случае необходимо приобрести противопролежневый матрас.
- Следить за тем, чтобы на простыне или одежде не было грубых складок и швов;
- Делать легкий поглаживающий массаж и растирание, обеспечивающие приток крови к тканям.
Правило №2: Профилактика застоя в легких

У лежачих больных после инсульта часто возникает риск появления застойной пневмонии. Для профилактики застоя в легких необходимо делать дыхательную гимнастику . Наиболее эффективны такие упражнения – это надувание воздушных шариков, детских надувных игрушек, выдох через трубочку в бутылку с водой.
Правило №3: Профилактика венозных тромбозов нижних конечностей
После инсульта при вынужденном состоянии обездвиженности ослабляются мышцы, которые поддерживают вены, что приводит к застою венозной крови и риску появления тромбов. Чтобы этого избежать рекомендуется:
- Нижние конечности больного регулярно располагать на возвышенности.. Нижний конец кровати должен быть приподнят на 15-20°.
- В случае сильного ослабления мышц, можно воспользоваться эластичной повязкой или компрессионным трикотажем, которые позволят поддержать вены на своем месте и в физиологичном положении. Эластичные бинты, надетые на ноги, обеспечивают ту же поддержку венам, что и здоровые мышцы.
- Если нет противопоказаний и больной в состоянии, то применять гимнастику для ног. Особенно эффективны упражнения, когда пациент в положении лежа на спине с поднятыми вверх ногами совершает круговые движения на манер езды не велосипеде.
Правило №4: Правильное питание
- При неспособности жевать и проглатывать пищу рацион должен состоять из перетертых блюд.
- Подавайте пищу подопечному всегда сбоку, с неповрежденной стороны, и класть в ту сторону рта, которая не повреждена.
- После еды тщательно протрите лицо пациента, смажьте кремом и убедитесь, что во рту нет остатков пищи.
- При малоподвижном образе жизни очень важно обеспечить регулярную работу кишечника. Это может быть достигнуто большим потреблением клетчатки – овощей и фруктов. Также можно купить клетчатку в аптеке.
Правило №5: Профилактика контрактур и поддержание двигательной активности

Потеря мышечной активности влечет за собой ограничение подвижности суставов, что называется контрактурой. Наиболее типичные – это изменения в голеностопном суставе (так называемая конская стопа) и кисти (птичья лапа). Для профилактики необходимо обеспечить правильное положение конечности и как можно раньше по согласованию с лечащим врачом проводить активизацию больного:
- Выполнение пассивных упражнений на сгибание/разгибание верхних и нижних конечностей
- Занятия лечебной физкультурой
- Постепенно по согласованию с врачом осуществлять выход из постельного режима. Сначала помогать больному садиться в кровати, потом научить самостоятельно сидеть, спускать ноги с кровати и пересаживаться на стоящий рядом стул или коляску. Только после этого постепенно вставать и делать шаги на месте. Для обучения ходьбе необходимо приобрести ходунки..
Многие больные после инсульта очень тяжело переживают свое беспомощное состояние и зависимость от посторонней помощи. Поэтому важно постараться все, что больной человек может делать, он делал самостоятельно, пусть медленно, неуклюже, но сам. И обязательно необходимо его поддерживать, отмечать самые микроскопические успехи в реабилитации и лечении для формирования у человека уверенности в том, что он «выберется» из этого состояния и формирования у него положительного эмоционального фона.
Близким людям надо быть готовым, что уход за лежачими больными после инсульта требует круглосуточного присмотра и нахождения рядом, особенно первое время. Кроме этого, требуются определенные навыки для правильной смены памперсов, гигиены больного, кормления, перемещения. Самые распространенные последствия непрофессионального ухода за лежачими больными – это сорванная больная спина и эмоциональное выгорание.
Рекомендуем ознакомиться с подборкой полезных видео по уходу за лежачими больными после инсульта на сайте фонда «Альцрус».
Центр патронажного обслуживания «Жизнь плюс» станет для вас надежным партнером в подборе правильного режима и опытного помощника для ухода за Вашими близкими.
Помните, что вы не одни со своим горем, рядом есть люди, готовые Вам помочь.
Читайте также:
