Акушерское кресло для родов
Обновлено: 18.05.2024
Родильный зал может быть общим или индивидуальным, но, так или иначе, главный предмет интерьера в нем – родильный «стол», или, если быть точной, кровать Рахманова. По внешнему виду это обычное гинекологическое кресло, только размером побольше. В случае необходимости стол легко трансформируется в кровать, и после родов можно будет вытянуть (не протянуть!) ноги. Еще одна отличительная особенность этого нехитрого приспособления - специальные ручки, в народе их еще называют «вожжи».
Когда пора переходить в родильный зал
Но давайте ненадолго вернемся в предродовую палату и посмотрим, что там происходит. После того, как шейка матки раскроется на 10 см, роженица переводится в родильный зал, или родовую. Субъективно полное раскрытие можно определить по начавшимся потугам.
" Потуги ощущаются, как непреодолимое желание опорожнить кишечник, многие женщины так и говорят: «Хочу в туалет по-большому».
Иногда такого явного желания нет, но вы вдруг замечаете, что на схватке само собой задерживается дыхание, и вы напрягаете мышцы брюшного пресса. Происходит это рефлекторно, так как головка малыша опустилась уже совсем низко и давит на нервные окончания.
И здесь – ВНИМАНИЕ. – вы должны обязательно позвать врача и изо всех сил сдерживать потуги. Сделать это нужно по одной простой причине: иногда потуги начинаются раньше, чем шейка матки полностью раскроется. Поэтому, чтобы сохранить в целости и сохранности шейку матки, на схватке дышим «по-собачьи», то есть часто, поверхностно, можно высунуть язык. Если это не помогает, добавляем позу «на четвереньках». При этом голова должна находится ниже, чем то место, на котором мы обычно сидим. Достигается это очень просто – стоим на коленях, а голову опускаем на уровень ладоней. Малыш откатывается к дну матки, и давление на шейку уменьшается.
" Наверняка вы нарисовали себе живописную картину: женщина с большим животом стоит на четвереньках пятой точкой кверху и часто дышит, высунув язык… Шутки в сторону! И стеснению здесь тоже не место. Наступает самый ответственный момент – скоро начнется настоящая работа.
После того, как вас осмотрит врач и подтвердит, что «все готово» - то есть шейка матки полностью раскрылась, можно начинать тужиться. Но делать это нужно с умом.
- Во-первых, не торопитесь вскарабкиваться на родильный стол – проведите 2-3 схватки стоя. Это позволит головке ребенка найти удобное положение для более легкого выхода наружу.
- Во-вторых, если на схватках вы все делали правильно, к моменту начала потуг у вас должно открыться «второе дыхание»: схватки становятся редкими, через 7-10, а то и 15-20 минут; улучшается настроение – «осталось немножко!», непонятно откуда появляются новые силы. Происходит это потому, что головка малыша через раскрытую шейку матки проталкивается в родовые пути, а матке, чтобы сократиться, нужно время.
Как только матка справится с этой задачей, схватки возобновятся. И к ним присоединятся потуги. Ваш час настал!
Потужной период родов - самая важная работа
В отличие от схваток, женщина может влиять и на силу, и на длину потуги. Обычно потужной период длится от 25 минут до 2 часов, в среднем 35-40 минут. Итак, когда вы окажетесь на родильном столе, не забудьте про ручки – акушерка покажет вам, где они находятся. За них нужно взяться руками.
Как только начинается схватка, последовательно выполняем следующие действия:
- Нужно вдохнуть «полной грудью», как можно больше воздуха, и задержать дыхание.
- Поднять голову и прижать подбородок к груди – это нужно для того, чтобы потуга была эффективной, то есть напрягались мышцы живота, а не шеи и лица.
- Представляем себе, что воздух, который мы вдохнули, направляется вниз и выталкивает малыша. А сами тем временем ПЛАВНО, БЕЗ РЫВКОВ, напрягаем мышцы брюшного пресса и наращиваем силу этого напряжения. Все ваше тело как бы обволакивает животик, и все мышцы работают на то, чтобы помочь малышу выбраться на свет. А руки (вы держитесь ими за ручки) и ноги (они закреплены в держателях) работают на создание силы противодействия. Сложно? Попробую проще: представьте, что вы плывете на лодке, а ручки, за которые вы держитесь – это весла.
- Когда вы почувствуете, что задерживать дыхание больше нет сил – ОЧЕНЬ ПЛАВНО выдыхаем и расслабляем мышцы пресса. И все по-новой.
За схватку нужно проделать все эти действия 2-3 раза. Причем последняя потуга должна быть самой сильной. Малыш с каждой потугой будет продвигаться все ближе к выходу, но поначалу, он будет «откатываться» назад. Поэтому все наши действия плавные, но сильные. Ведь малыш буквально зажат в тесном родовом канале!
" Описать, как нужно тужиться, словами очень трудно. Лучше один раз увидеть, чем сто раз услышать. В нашем случае – лучше один раз попробовать, чем сто раз прочитать. Поэтому не поленитесь, посетите занятие в школе по подготовке к родам. Такие тренинги существуют практически во всех школах. Поверьте, вы не пожалеете, а полученные навыки пойдут на благо и вам, и вашему малышу.
И вот наступает долгожданный момент: появляется головка ребенка. ВСЕ ВНИМАНИЕ НА АКУШЕРКУ. Она ваш командир на всё оставшееся время родов. А командовать вам она будет следующее: «Не тужься!». Это сигнал к тому, чтобы сдержать потугу. Иногда достаточно просто расслабиться, но иногда позывы к потугам такие сильные, что приходиться вспомнить про дыхание «по-собачьи». Головка ребенка должна родиться вне потуги – это позволит уберечь промежность от разрывов.
Малыш в это время совершает внутри вас «поворот с прогибом», и на свет появляются сначала головка, потом одно плечико, другое… Последние усилия, и буквально выскальзывает все остальное.
Малыша кладут на теплый мамин живот. Акушерка (а иногда, если папа участвует в родах, эту почетную миссию доверяют ему) после прекращения пульсации перерезает пуповину." Вот он, такой долгожданный, мокрый, сморщенный, и такой красивый, самый любимый малыш на свете!
Поздравляем! Вы справились!
Третий период родов, рождение последа
Но это еще не все – впереди самый короткий и легкий период родов, третий.
" Спустя некоторое время после рождения вашего сыночка или дочурки (обычно 20-30 минут) матка сократится настолько, что послед сможет отделиться от нее – ведь больше он не нужен.
Вас попросят потужиться – и матка освободится полностью. Затем вас осмотрит доктор.
Малыша тем временем осматривает педиатр, ему совершают первичную обработку, а затем, если все благополучно, ребенка прикладывают к груди. Насладитесь этими минутами знакомства с вашей крохой. Похвалите малыша, ведь он тоже работал! Драгоценные капли молозива послужат малышу вознаграждением за нелёгкий труд и обеспечат надежную защиту – это первый иммунитет.
Очень желательно, чтобы после родов мама и малыш не разлучались. Ведь малыш впервые оказался в новом, таком огромном и незнакомом мире! Только мама может обеспечить своему родному человечку чувство защищенности, спокойствия и безопасности. И только мама может сделать эту первую встречу радостной!
Акушерские кресла и кровати

Длина: 2350 мм, ширина: 950 мм, высота ложа: 650–900 мм, тренделенбург/антитренделенбург: есть/есть, регулировка высоты: гидропривод, матрас пенополиуретановый в чехле из винилискожи, боковые ограждения: подъемные, конструкция: неразборная

Длина Кресла/Кровати: 1710/2000 мм, ширина: 1000 мм, высота ложа: 940 мм, тренделенбург/антитренделенбург: нет/нет, регулировка высоты: нет, матрас из поролона в чехле, боковые ограждения: подъемные, конструкция: неразборная

Длина: 2050 мм, ширина: 1038 мм, высота ложа: 850 мм, тренделенбург/антитренделенбург: есть/нет, регулировка высоты: нет, матрас пенополиуретановый в чехле из винилискожи, без боковых ограждений, конструкция: неразборная

Длина Кресла/Кровати: 1710/2000 мм, ширина: 1000 мм, высота ложа: 600–940 мм, тренделенбург/антитренделенбург: есть/есть, регулировка высоты: гидропривод, матрас из поролона в чехле, боковые ограждения: подъемные, конструкция: неразборная
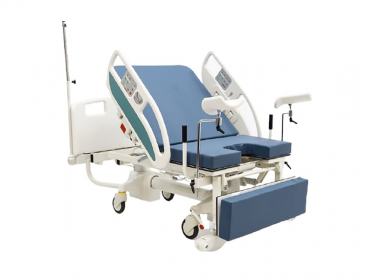
Длина Кресла/Кровати: 1620/1960 мм, ширина: 1020 мм, высота ложа: 550–920 мм, тренделенбург/антитренделенбург: есть/нет, регулировка высоты: электропривод, матрас из поролона в чехле из ткани, боковые ограждения: подъемные, конструкция: неразборная
Современная медицина не только должна полностью выполнять свои обязанности перед пациентами, но и обеспечивать соответствующие условия пребывания в учреждениях. Создавать благоприятную, располагающую к расслаблению психологическую атмосферу также достаточно важно. Особенно это относится к родильным и акушерским залам, перинатальным центрам. Передовые медицинские учреждения подобного рода приобретают удобные родовые кровати, акушерские осмотровые кресла и другую специальную мебель. Она способствует слаженной работе всей рабочей бригады.
Акушерская кровать — основные характеристики
Такое изделие обязательно должно быть безопасным, эргономичным и способным к трансформации на каждом этапе проведения манипуляций медперсоналом. Отличается родовая кровать по:
- Размеру и особенностям секционного устройства самого ложа (в основном, таких отделов 3 — для удобного расположения женщины на каждом этапе родов, при схватках, потугах).
- Способам раскладывания — с помощью специально встроенного привода можно выставлять положение спинное, бедренное, тренделенбурга. Нужно кресло, кровать или трансформированная иным образом конструкция, — решает врач.
- Способу регуляции положений тех же секций, высоты кресла (пневматический, гидравлический, электрический и комбинированный). В данном случае важна предсказуемость и быстрая управляемость — акушерское кресло должно реагировать на регулировку мгновенно.
- Возможности принятия мер экстренной реанимации (подголовник — съемный).
- Особенностям комплектации (колесные опоры, торцы, бортики, опоры для ног, специальные дуги для рук).
- Материалам изготовления и особенности соединения (бесшовная конструкция лучше поддается дезинфекции и дольше служит) — может быть из стали с эпоксидным покрытием, рентгенопроникаемых тканей, пенополиуретановых наполнителей и пр.
ООО «МедКомплекс «А.В.К.» предлагает качественные модели с набором разных опций (при наличии резервного аккумулятора, пульта управления, подсветки, массажера для поясницы пациентки и т. д.), цена которых отличается доступностью и обоснованностью.
Роды на стуле: за и против
Роды на стуле. Преимущества и недостатки вертикальных родов перед горизонтальными.
Елена Земцова кандидат медицинских наук
Совсем недавно я защитила кандидатскую диссертацию в медицинском вузе по теме "Оптимизация способов, приемов и методов ведения родов", и теперь как кандидат медицинских наук хочу вкратце поделиться своими соображениями.
В моей диссертации целый раздел был посвящен вертикальным родам. Свой же рассказ хочу назвать "Роды на стуле: за и против".
Как известно, сегодня классическим приемом родов являются роды "лежа на спине", хотя таковым этот прием стал совсем недавно, вплоть до ХХ века роды нигде в мире так не принимали. Это не случайно. Такой способ для роженицы самый болезненный - ребенок давит на позвоночник и поясницу, плюс никакой помощи со стороны обычного земного притяжения.
На мой взгляд, хуже этого способа может быть разве что способ - роды вниз головой - когда роженица висит на турнике вниз головой и рожает (странно, почему этот способ еще нигде не практикуется, акушерам ведь очень удобно, а на роженицу наплевать). Это я к тому, что в положении "лежа на спине" роды акушерам принимать очень удобно, а наши женщины, не подозревая, что есть более легкие для них способы родов, соглашаются, все муки списывая на то, что "так и должно быть".
Но, как известно, вся мудрость идет из старины. И в старину нигде никогда роды в таком виде не принимали, все роды были исключительно вертикальными. Наверное, потому в старину наши бабушки-прапрабабушки рожали без особых мук по 10 и более детей, в полях и сенокосах, быстро и легко. И не потому ли сегодня роды у большинства женщин так болезненны, многие молоденькие девушки панически боятся даже слова "роды".
С точки зрения физики, при вертикальных родах роженице сильно помогает земное притяжение - плод под воздействием силы тяжести легче выходит. Далее, роженице легче тужиться, любой человек в вертикальном положении лучше управляет своим телом. Как результат - роды проходят быстрее, что уже дает им плюс в сравнении с родами горизонтальными.
Давайте рассмотрим различные виды вертикальных родов. На Руси рожали, как правило, в банях, стоя и упираясь об стену. При всех плюсах вертикальных родов есть минус - роды должны принимать минимум два человека - один принимает непосредственно, второй держит роженицу, поскольку в положении стоя тело человека неустойчиво, а при схватках и потугах любое резкое движение чревато тяжелыми последствиями для плода и матери, да и переносится в положении стоя все, думаю, не очень комфортно.
Или другой способ - китайский - на корточках, те же минусы, плюс крайне неудобно акушеру принимать ребенка. Роды на четвереньках лишены главного плюса - помощи земного притяжения, и вертикальными их можно назвать весьма условно. Получается, что и у вертикальных родов есть много минусов перед горизонтальными.
Год назад, находясь в Амстердаме на практике, в одном из тамошних роддомов я увидела специальный стул, на котором принимают роды, роженица сидит на нем, тужится, ребенок выходит в специальную дыру в стуле. Быстро и довольно легко роды проходили, никаких разрывов, через пять минут роженица уже держала ребенка на своих руках.
Уже приехав в Россию, я перерыла много информации, сделала выводы, что именно роды на стуле - способ ведения родов, лишенный недостатков как горизонтальных, так и вертикальных родов. Устойчиво сидя, роженица может не бояться, сделав резкое движение, нанести травму ребенку еще в своем теле и своему телу. Сила земного притяжения помогает ей тужиться, а в положении сидя мышцы тазового дна и промежности находятся в состоянии, максимально удобном при выходе плода, что в свою очередь уменьшает разрывы и ускоряет течение родов. Схватки также легче переносятся, когда женщина сидит, а лучше ей вообще ходить в это время, но только не лежать. При оборудовании этого родильного стула принятие родов становится удобным и для самих акушеров.
В заключение могу сказать, милые женщины, если у вас есть возможность родить вертикально, в частности, на таком стуле (в некоторых роддомах уже активно внедряют это нововведение), не раздумывая, соглашайтесь. Вы получите в этом случае: более быстрый исход родов (удовольствие от непосредственно родов мало кто получал), гораздо уменьшите шанс разрывов промежности (зашивание, потом нельзя сидеть неделю - тоже неприятно), и в конечном итоге роды пройдут у вас гораздо легче, а зачем мучаться.
Но даже вводя такие роды, акушеры не спешат их предлагать, так как принять роды на спине им проще. Вы же в первую очередь должны думать о себе и о ребенке, ведь легкие роды - это легкие роды не только для вас, но и для вашего ребенка. Так что решайте сами.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Мои вертикальные роды на стуле
Родила я 4 мая нынешнего года мальчика. Крупного - 4300 г, настоящий богатырь, так ведь и муж у меня не миниатюрного телосложения. А дело было так.
Легла в роддом еще 25 апреля с подозрением на переношенную беременность, врачи все прогнозировали роды, но никаких признаков не было. Собственно, 29 апреля уже начинался десятый(!) месяц моей беременности, в роддоме меня бесконечно проверяли, слушали, спрашивали: "Ну, когда ж ты, наконец, родишь?". А роды не наступали и не наступали, уже выписывались те, кто со мной заезжал, а я все с животом хожу.
Да, забыла сказать, в нашем роддоме практикуются вертикальные роды (по желанию, конечно же) и роды на стуле в частности. Что это такое? Имеется в виду специальный стул (или акушерское кресло), вмонтированный в возвышенность над полом. В стуле дыра, роженица сидит на нем, извините уж за сравнение, но как на унитазе, тужится, ребенок выходит в эту дырку, где акушеры его и принимают. Сидеть на таком стуле при потугах и рожать гораздо легче, чем при классическом положении лежа на спине. Но ладно, продолжу о родах.
Третьего мая завроддомом, узнав, что я до сих пор не родила, отдал приказ, мол все, нужно вызывать схватки искусственно, переношенная беременность опасна и для матери и для ребенка. Вызвав из горбольницы лучшего анестезиолога и одну опытную акушерку, пришли за мной в палату, мол, все, рожать пошли, искусственно роды вызывать будем.
Роды первые у меня. Иду с ними в родзал, всю трясет от страха, на схватки даже намека не было. Оголив меня ниже пояса и уложив на родильный стол, сказали, будем прокалывать пузырь, тогда уж точно схватки начнутся. Меня трясет всю, даже ногами задрыгала, мол, "боюсь, боюсь". Не успела сообразить, прокололи мне (кстати, не больно), воды как хлынули из меня. Вот тут началось светопреставление.
Резко так засхватывало живот, боли адские, как будто котел внутри кипит, все обжигает и наружу вырваться хочет (надеюсь, беременные впервые эти строки не читают). Это было часа в три дня. Врачи удивились, мол, даже для схваток ничего вкалывать не пришлось, только воды пустили, все само пошло. Схватки меня изнутри выворачивают, больно очень, ору, прошу обезболивающего, а этот лучший анестезиолог - мол, от него ребенок пострадает, у тебя и так переношенная беременность, так что терпи, вколем, если совсем уж плохо.
Он, конечно, мужчина, не представляет, что такое схватки. Я в те минуты (нет, часы) в душе суперфеминисткой была, даже мужа проклинала (хотя вообще очень его люблю), мол, из-за его одного органа я такие муки испытываю. Ну ладно. Лежу, ору, завроддомом все проверяет раскрытие, еще мало, все говорит. Где-то к восьми вечера полегче (чуть-чуть), а к одиннадцати так закрутило. мама дорогая. думала, разрывает уже меня.
К трем ночи все, завроддомом говорит, раскрытие достаточное, можно рожать. Тужусь, тужусь из всех сил, пот в три ручья. Но не тут-то было. Ребеночек то подойдет к выходу, то вновь уйдет внутрь, мама. очень больно мне. Так где-то час продолжалось, сильно тужиться не давали, боялись, ребенок крупный, разрывы могут быть большие. Завроддомом, сам измучившись, дает такой приказ: "Все, давайте на стул ее, если нет, то анестезию и кесарево, но ребенка тогда уже можно потерять".
Кое-как посадили на стул этот меня, акушерка и анестезиолог давили на бока живота спереди, проталкивая ребенка, завроддомом снизу принимал, отдавая команды. через пять минут потуг резко головка появилась. Не очень резкая, но устойчивая потуга - всё! Он вышел. Ух! Как 200 км пробежала.
Ребеночек, вес - 4300 г, мальчик. Пока ему обрезали пуповину, то-се, сижу на стуле, отдышаться не могу. Минут через 20 вновь схватки, несильные, послед вышел. Меня уложили на стол опять, осмотрели, оказывается всего один небольшой разрывчик. Да, милая, сказали, рожала б ты, лежа на спине, порвана была бы вся в клочья, скажи спасибо, что мы практикуем вертикальные роды.
Прошло уже пять месяцев, сын у нас богатырь, питается моим молочком, у меня его много, все у нас слава богу, муж в сыне души не чает. Я же заинтересовалась с тех пор вертикальными родами, сижу в декрете, изучила много литературы по этой теме, перерыла весь Интернет, и хочу моими мыслями поделиться.
Оказывается, классические горизонтальные роды на спине в старину не существовали просто, их придумал в 18 в. король Франции Людовик какой-то там номер. Оказывается, он любил наблюдать роды у своих фрейлин придворных, а чтоб лучше было видно, приказывал их на спину класть (мда, не позавидуешь мужьям этих фрейлин, я мужу про это рассказала, он говорит, морду Людовику этому они разбить, наверное, хотели, но не могли, естественно). От него и пошла мода на роды плашмя на спине, акушерам очень удобно, но для роженицы - самая болезненная поза.
В старину рожали стоя, на корточках, четвереньках, на том же стуле, и ведь не было никаких разрывов. Роды были естественным процессом, как "сходить по-большому", только чуть посильнее. Сейчас, я думаю, памятник надо ставить тому, кто стал возрождать вертикальные роды, хоть и на добровольной основе. Мне же потом сказали, рожала б лежа на спине, вся бы разорвалась, месяц бы сидеть не смогла, ребенок очень крупный, а кесарево - ни одно кесарево ребенку на пользу не пошло, это ж операция. И животные (ни одно) в природе плашмя на спине не рожает. Так что вертикальные роды - самые естественные, легкие и быстрые.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Стандартные процедуры при родах
Стандартные медицинские процедуры при родах: обследование в смотровой комнате, нахождение в предродовой палате и послеродовой уход.
Собираясь в роддом, будущая мама, ожидающая своего первого малыша, обычно испытывает волнение. Множество непонятных процедур, которые ждут женщину в роддоме, как и все неизвестное, вызывает некоторую тревогу. Чтобы развеять ее, попробуем разобраться, что и зачем будет делать медицинский персонал на каждом этапе родов.

Роды в роддоме. Куда вас направят?
Итак, у вас начались регулярные схватки или начали отходить околоплодные воды, другими словами - начались роды. Что делать? Если в это время вы будете находиться в стационаре в отделении патологии беременности, то нужно тут же сообщить об этом дежурной медицинской сестре, а она, в свою очередь, вызовет врача. Дежурный акушер-гинеколог осмотрит и решит, действительно ли у вас начались роды, и если это так, то переведет в родильный блок, но перед этим сделают очистительную клизму (клизму не делают в случае кровотечения из половых путей, при отслойке плаценты, полного или близкого к нему открытия шейки матки и др.).
В том случае, когда родовая деятельность начинается вне стационара, нужно обратиться за помощью в роддом.
При госпитализации в роддом женщина проходит через приемно-пропускной блок, который включает в себя: приемную (вестибюль), фильтр, смотровые комнаты (отдельно для здоровых и больных пациенток) и комнаты для санитарной обработки.
Беременная или роженица, поступая в приемную, снимает верхнюю одежду и проходит в фильтр, где дежурный врач решает вопрос, в какое из отделений ее нужно направлять. Для этого он подробно собирает анамнез (расспрашивает о здоровье, о течении данной беременности) с целью уточнения диагноза, пытаясь выяснить наличие инфекционных и других заболеваний, знакомится с данными обменной карты, проводит наружный осмотр (выявляет наличие гнойничков на коже и различного рода высыпаний, осматривает зев), акушерка измеряет температуру.
Пациенток, имеющих обменную карту и без признаков инфекции, госпитализируют в физиологическое отделение. Беременных и рожениц, представляющих угрозу инфицирования здоровых женщин (без обменной карты, имеющих те или иные инфекционные заболевания - ОРЗ, гнойничковые заболевания кожи и др.), направляют в обсервационное отделение, специально предназначенное для этих целей. Благодаря этому исключена возможность инфицирования здоровых женщин.
В отделение патологии женщину могут положить в том случае, когда начало родов не подтверждается с помощью объективных методов исследования. В сомнительных случаях женщину госпитализируют в родильный блок. Если в ходе наблюдения родовая деятельность не развивается, то беременную спустя несколько часов также могут перевести в отделение патологии.
В смотровой комнате
После того как установлено, в какое отделение направляется беременная или роженица, ее переводят в соответствующую смотровую комнату. Здесь врач вместе с акушеркой проводит общее и специальное обследование: взвешивает пациентку, измеряет размеры таза, окружность живота, высоту стояния дна матки над лоном, положение и предлежание плода (головное или тазовое), выслушивает его сердцебиение, обследует женщину на наличие отеков, измеряет артериальное давление. Кроме того, дежурный доктор производит влагалищное исследование для уточнения акушерской ситуации, после чего определяет, есть ли родовая деятельность, и если есть, то какой она имеет характер. Все данные обследования заносятся в историю родов, которую заводят здесь же. В итоге обследования врач выставляет диагноз, выписывает необходимые анализы и назначения.
После обследования проводят санитарную обработку: бритье наружных половых органов, клизму, душ. Объем обследований и санитарной обработки в смотровой зависит от общего состояния женщины, наличия родовой деятельности и периода родов. По окончании санитарной обработки женщине выдаются стерильная сорочка и халат. Если роды уже начались (в этом случае женщину называют роженицей), пациентку переводят в предродовую палату родового блока, где она проводит весь первый период родов до наступления потуг, или в отдельный родовой бокс (если таковыми оборудован роддом). Беременную, еще только ожидающую родов, направляют в отделение патологии беременности.
Для чего нужно КТГ при родах?
Немалую помощь для оценки состояния плода и характера родовой деятельности оказывает кардиотокография. Кардиомонитор - это аппарат, который фиксирует сердцебиение плода, а также дает возможность отслеживать периодичность и силу схваток. Женщине на живот прикрепляют датчик, который и позволяет фиксировать сердцебиение плода на бумажной ленте. Во время исследования женщине обычно предлагается лежать на боку, потому что в положении стоя или в процессе ходьбы датчик постоянно смещается с того места, где возможна регистрация сердцебиений плода. Использование кардиомониторного наблюдения позволяет своевременно выявить гипоксию (кислородную недостаточность) плода и аномалии родовой деятельности, оценить эффективность их лечения, прогнозировать исход родов и подобрать оптимальный метод родоразрешения.
В родблоке
Родовой блок состоит из предродовых палат (одной или нескольких), родовых палат (родильных залов), палаты интенсивного наблюдения (для наблюдения и лечения беременных и рожениц с наиболее тяжелыми формами осложнений беременности), манипуляционной для новорожденных, операционного блока и ряда подсобных помещений.
В предродовой палате (или родильном боксе) уточняют подробности течения беременности, прошлых беременностей, родов, проводят дополнительный осмотр роженицы (оцениваются телосложение, конституция, форма живота и т. д.) и детальное акушерское обследование. Обязательно берут анализ на группу крови, резус-фактор, СПИД, сифилис, гепатиты, производят исследование мочи и крови. За состоянием роженицы тщательно следят врач и акушерка: они осведомляются о ее самочувствии (степень болевых ощущений, усталость, головокружение, головная боль, расстройства зрения и др.), регулярно выслушивают сердцебиение плода, следят за родовой деятельностью (продолжительность схваток, интервал между ними, сила и болезненность), периодически (каждые 4 часа, а при необходимости - чаще) измеряют артериальное давление и пульс роженицы. Температуру тела измеряют 2-3 раза в сутки.
В процессе наблюдения за родовым процессом возникает необходимость влагалищного исследования. Во время этого исследования доктор пальцами определяет степень открытия шейки матки, динамику продвижения плода по родовым путям. Иногда в родильном блоке во время влагалищного исследования женщине предлагают лечь на гинекологическое кресло, но чаще исследование проводится, когда роженица лежит на кровати.
Влагалищное исследование в родах обязательно проводится: при поступлении в роддом, сразу после излития околоплодных вод, а также каждые 4 часа в течение родов. Кроме этого может возникнуть необходимость в дополнительных влагалищных исследованиях, например при проведении обезболивания, отклонении от нормального течения родов или появлении кровянистых выделений из родовых путей (не следует опасаться частых влагалищных исследований - гораздо важнее обеспечить полную ориентацию в оценке правильности течения родов). В каждом из этих случаев показания к проведению и сама манипуляция записываются в истории родов. Точно так же в истории родов фиксируются все исследования и действия, осуществляемые с роженицей во время родов (инъекции, измерение артериального давления, пульса, сердцебиения плода и др.).
В родах важно следить за работой мочевого пузыря и кишечника. Переполнение мочевого пузыря и прямой кишки препятствует нормальному течению родов. Чтобы не допустить переполнения мочевого пузыря, роженице предлагают мочиться каждые 2-3 часа. При отсутствии самостоятельного мочеиспускания прибегают к катетеризации - введению в мочеиспускательный канал тоненькой пластиковой трубочки, по которой оттекает моча.
В предродовой палате (или индивидуальном родильном боксе) роженица проводит весь первый период родов под постоянным наблюдением медицинского персонала. Во многих родильных домах разрешается присутствие мужа на родах. С началом потужного периода, или периода изгнания, роженицу переводят в родовую палату. Здесь ей меняют рубашку, косынку (или одноразовую шапочку), бахилы и укладывают на кровать Рахманова - специальное акушерское кресло. Такая кровать снабжена упорами для ног, специальными ручками, которые нужно тянуть на себя во время потуг, регулировкой положения головного конца кровати и некоторыми другими приспособлениями. Если роды происходят в индивидуальном боксе, то женщину переводят с обычной кровати на кровать Рахманова или же, если кровать, на которой лежала женщина во время схваток, является функциональной, ее трансформируют в кровать Рахманова.
Нормальные роды при неосложненной беременности принимает акушерка (под контролем врача), а все патологические роды, в том числе и роды при тазовом предлежании плода, - врач. Такие операции, как кесарево сечение, наложение акушерских щипцов, вакуум-экстракция плода, обследование полости матки, ушивание разрывов мягких тканей родовых путей и др., осуществляет только врач.
После рождения малыша
Как только ребенок родится, акушерка, принимающая роды, пересекает пуповину ножницами. Врач-неонатолог, обязательно присутствующий на родах, отсасывает новорожденному слизь из верхних дыхательных путей с помощью стерильного баллончика или катетера, соединенного с электрическим отсосом, и осматривает ребенка. Новорожденного обязательно показывают матери. Если малыш и мама чувствуют себя хорошо, ребенка выкладывают на живот и прикладывают к груди. Очень важно приложить новорожденного к груди сразу после родов: первые капли молозива содержат необходимые малышу витамины, антитела и питательные вещества.
Для женщины после рождения ребенка роды еще не заканчиваются: наступает не менее ответственный третий период родов - он завершается рождением последа, поэтому называется последовым. Послед включает плаценту, околоплодные оболочки и пуповину. В последовом периоде под воздействием последовых схваток происходит отделение плаценты и оболочек от стенок матки. Рождение последа происходит примерно через 10-30 минут после рождения плода. Изгнание последа осуществляется под влиянием потуг. Продолжительность последового периода составляет примерно 5-30 минут, после его окончания завершается родовой процесс; в этот период женщину называют родильницей. После рождения последа на живот женщине кладут лед, чтобы матка лучше сокращалась. Пузырь со льдом остается на животе в течение 20-30 минут.
После рождения последа врач осматривает родовые пути родильницы в зеркалах, и, если имеются разрывы мягких тканей или в родах производилось инструментальное рассечение тканей, восстанавливает их целостность - зашивает. Если имеются небольшие разрывы шейки матки, их зашивают без обезболивания, так как в шейке нет болевых рецепторов. Разрывы стенок влагалища и промежности всегда восстанавливают на фоне обезболивания.
После того как этот этап закончится, молодую маму перекладывают на каталку и вывозят в коридор или же она остается в индивидуальном родильном боксе.
Первые два часа после родов родильница должна оставаться в родильном отделении под тщательным наблюдением дежурного врача в связи с возможностью различных осложнений, которые могут возникнуть в раннем послеродовом периоде. Новорожденного осматривают и обрабатывают, затем пеленают, надевают на него теплую стерильную распашонку, заворачивают в стерильную пеленку и одеяло и оставляют на 2 часа на специальном столике с подогревом, после чего здоровый новорожденный переводится вместе со здоровой матерью (родильницей) в послеродовую палату.
Читайте также:
