Во сне переворачиваюсь на другую сторону кровати
Обновлено: 28.04.2024
Под панической атакой понимается внезапный, неконтролируемый приступ выраженной, «пиковой» тревоги, который не имеет реальной и обоснованной причины. Это состояние сопровождается сильным страхом и телесными симптомами — учащенным сердцебиением, нехваткой воздуха, тяжестью и болью в груди, чрезмерной потливостью, дрожью в теле.
Такие приступы могут возникать не только днем, но и ночью. Во сне нет контроля сознания — тревога может проявляться в угрожающих, пугающих сновидениях, а может проявлять себя приступом панической атаки. Днем человек держит все эмоции в себе, а ночью контроль ослабевает, и возникает приступ. Панические атаки во сне имеют определенную опасность для здоровья человека, не стоит пренебрегать и недооценивать возможные неблагоприятные последствия. Качественный сон — это необходимое условие для полного восстановление физических и душевных сил. Во время приступа происходит резкое пробуждение с мучительным чувством тревоги и страха, сопровождающиеся все теми же телесными симптомами: учащенным сердцебиением, нехваткой воздуха, тяжестью и болью в груди, чрезмерной потливостью, дрожью в теле. Несколько таких ночей — и это приведёт к ухудшению общего самочувствия, раздражительности, снижению работоспособности, т.е. качество жизни будет утрачено.
Панические атаки во время сна провоцируют развитие бессонницы. Человеку кажется, что если он не будет спать, то это поможет избежать приступа. Отход ко сну оттягивается по разным причинам. Сама мысль, что скоро нужно ложиться в кровать вызывает беспокойство и страх.
Такие приступы могут возникнуть и у детей, и у подростков, и у взрослых; наиболее подвержены им люди, обладающие более чувствительной эмоциональной системой. Не всегда сразу можно распознать, что это состояние — именно паническая атака во сне, но уже то, что страдает качество ночного сна, является серьезным аргументом для обращения на консультацию к врачу психиатру, психотерапевту.
Это состояние имеет тесную связь и с биологическими, и с психологическими причинами, это расстройство, которое требует профессиональной помощи врача-психиатра, психотерапевта.
Причины
Биологические причины могут быть связаны с тем, что эндокринные железы начинают выбрасывать в кровь большое количество адреналина. Этот гормон в норме вырабатывается в экстремальных ситуациях, которые угрожают здоровью или жизни человека. Именно он влияет на ускорение всех физиологических реакций, то есть учащается сердцебиение, потовые железы и лёгкие начинают усиленно работать. Так тело готовится к защите или бегству от смертельной угрозы.
Но почему этот гормон начинает выделяться во время сна, когда человек находится в безопасности, и ему ничего не угрожает? Ответ на этот вопрос до конца пока не ясен. Скорее всего, здесь имеют место индивидуальные психологические причины — например, повышенная личностная тревожность как черта характера: чаще всего приступы возникают у мнительных, эмоционально ранимых и тревожных людей. Именно они всего склонны к самобичиванию и долгим переживаниям событий жизни; и/или негативный опыт отношений в прошлом, в которых человек приобрел такие качества, как недоверчивость, подозрительность, отсутствие внутреннего, психологического разрешения себе расслабиться («нельзя терять контроль ни на минуту, нельзя расслабляться — иначе что то случиться непоправимое»).
Провоцирующими факторами возникновения панических атак ночью во время сна являются:
- Хроническое употребление алкоголя или чрезмерное принятие алкогольных напитков перед сном.
- Сильный стресс.
- Детские психологические травмы.
- Гормональные нарушения.
- Истощение нервной системы из-за постоянных переживаний, стрессов.
- Наследственная предрасположенность к тревожным расстройствам.
- Черепно-мозговые травмы.
- Трудовая деятельность, которая связана с постоянным эмоциональным напряжением или риском для жизни.
По статистике, около 50% людей с диагнозом невроз или вегето-сосудистая дистония страдали от ночных панических атак.
Симптомы
Приступы паники происходят в период фазы глубокого сна — между 2 и 4 часами ночи. В редких случаях такое состояние возникает сразу после засыпания.
У панических атак во сне симптомы включают следующие проявления:
- резкое внезапное пробуждение от ощущения тревоги и сильного страха;
- нехватка воздуха;
- трудное прерывистое дыхание;
- усиленное потоотделение;
- тахикардия;
- повышение артериального давления;
- ощущение паралича или скованности тела;
- головокружение;
- боль в грудной клетке;
- озноб, онемение конечностей.
По времени ночной приступ длится от 10-20 минут. Из-за парализующего ужаса человек не в состоянии позвать на помощь. Иногда пробуждение возникает от собственного крика. Темнота в которой оказывается человек только усугубляет его состояние. Поэтому у панических атак ночью во время сна симптомы более выраженные, чем у дневных приступов.
В первые 5-10 минут после резкого пробуждения возникает растерянность и дезориентация в пространстве. Затем приходит осознание ситуации. Человек пытается утихомирить свой пульс, и успокоится. Чувства тревоги и страха могут беспокоить на протяжении нескольких дней, усиливаясь к вечеру. Это связано со страхом уснуть, и снова попасть в непреодолимый кошмар.
У панической атаки во время сна симптомом также является навязчивые мысли (т.н. обсессии). Возникает страх тяжелых болезней, смерти, сердечного приступа во сне. Без соответствующего лечения приступы могут учащаться и возникать каждую ночь.
Помощь при панических атаках
Сам человек, страдающий от панических ночных приступов, правильно оценить свое состояние не может. Нередко пробуждение с чувством страха и тревоги воспринимают за обычный ночной кошмар, поэтому не спешат обращаться за помощью. Но такие эпизоды становятся всё чаще, а самочувствие хуже. При возникновении панических атак во сне лечение должно назначаться только психиатром или психотерапевтом. На первичной консультации врач собирает анамнез. Только искренние ответы и доверительный разговор с врачом помогут правильно поставить диагноз и подобрать оптимальную терапию. Основная цель бесед с врачом — научиться быстро распознавать свою паническую атаку и со временем — научится с ней справляться, научиться помогать самому себе, получить личный опыт успешного преодоления, совладания, и тем самым — свести до минимума риск ее повторного появления.
У панической атаки во сне симптомы и лечение зависят друг от друга. При высоком уровне тревоги, а также при тяжелых или частых приступах хороший эффект дает курс противотревожных (анксиолитических) препаратов. Медикаменты подбираются индивидуально, и только с согласия пациента.
Если возникла паническая атака во сне, как бороться с ней без таблеток?
В начале заболевания быстро успокоится и привести в норму нервную систему помогают приемы релаксации и мышечного расслабления. Этому обучают на психотерапевтических сеансах. Также эффективно применяются дыхательные техники, лечебный гипноз, когнитивно-поведенческая психотерапия.
Индивидуальная, а затем групповая психотерапия — важный этап лечения панических атак. Человеку необходимо разобраться, понять, из чего складываются его индивидуальные причины приступов тревоги в дневное время. Научиться адекватно реагировать на различные стрессовые ситуации. Найти свой индивидуальный режим, составляющий здоровый образ жизни, четко выполнять рекомендации лечащего врача. Только в этом случае прогноз будет благоприятным.
Во сне переворачиваюсь на другую сторону кровати
Парасомнии. Патологическая двигательная активность во сне.
Дифференциальный диагноз патологических двигательных феноменов, развивающихся во время сна. охватывает широкий спектр различных расстройств, в том числе парасомнии разного типа и ночные эпилептические припадки.
• Миоклонии засыпания, представляющие собой внезапное вздрагивание ног или рук и говорение во сне, наблюдаются часто и безобидны.
• Выраженная двигательная активность с подергиваниями конечностей или движениями всего тела наблюдается в рамках САС как проявление общей активности (периодические пробуждения).
• У пациентов с синдромом беспокойных ног в 70—90% случаев развиваются периодические (каждые 20—40 с) мышечные подергивания в конечностях.
• Повторные эпизоды, сопровождаемые внезапным неполным (частичным) пробуждением из глубокого сна (наблюдаются чаще, как правило, в первой половине ночи), обозначаются как NREM-парасомнии (парасомнии медленного сна). К важнейшим из них относятся ночные страхи, хождение во сне и так называемые пробуждения со спутанным сознанием. Характерна частичная утрата сознания с координированными, но бесцельными действиями и последующей амнезией эпизода.
Возникновению парасомнии медленного сна способствуют недостаточность сна, лихорадка, стресс, алкоголь, снотворные средства. Описан отягощенный семейный анамнез у таких пациентов.
• Ночными страхами страдают прежде всего впечатлительные дети. Эпизоды часто сопровождаются криком и плачем, выраженными вегетативными проявлениями (потливость, тахикардия, учащенное дыхание). Глаза ребенка при этом открыты, но его невозможно успокоить или вызвать у него нормальную реакцию. Дифференциальный диагноз проводят прежде всего с ночными кошмарами, однако при них, в отличие от ночных страхов, пациент обычно полностью просыпается и рассказывает о сновидении, вызвавшем испуг.

Дифференциальный диагноз между ночными страхами, ночными кошмарами, нарушением поведения во время быстрого сна (см. ниже), эпизодами остановки дыхания при САС, ночными эпилептическим припадками и ночными паническими атаками в узком понимании (в основе которых лежит психическое расстройство) иногда можно провести только с помощью видеополисом нографического исследования.
• Снохождение (сомнамбулизм) чаще наблюдается у детей школьного возраста, но встречается также у подростков и взрослых. При этом человек встает, ходит, совершает сложные действия, ест во сне. При ажитированных формах снохождения он может нанести повреждения себе и окружающим. В этих случаях можно предположить, что это проявление ночной эпилепсии (эпилептическое блуждание).
• Эпизоды пробуждения со спутанным сознанием наблюдаются во всех возрастных группах, для них характерны менее выраженные двигательные, эмоциональные и вегетативные проявления, чем для ночных страхов и снохождения.
• Нарушение поведения в фазу быстрого сна представляет собой «осуществление сновидений». Оно обусловлено утратой физиологического контроля двигательной активности в REM-фазу и проявим ется криками, резкими движениями конечностей. взмахами, ударами рук и выпрыгиванием из постели. Эта форма парасомнии связана с фазой сна с быстрыми движениями глаз и чаще наблюдается во второй половине ночи. Во время эпизода чело века бывает трудно разбудить, а затем он мсас-целый день вспоминать о своем «ужасном» сне.
Нарушение поведения в фазе быстрого сна провоцируется употреблением алкоголя, некоторых лекарственных средств (например, антидепрессантов) и встречается при синдроме нарколепсии-катаплексии. Кроме того, следует искать признаки болезни Паркинсона и других нейродегенеративных заболеваний (в том числе деменции с тельцами Леви и мультисистемной атрофии), хотя их клинические симптомы могут развиваться лишь спустя 3—20 лет после появления нарушений поведения в фазе быстрого сна. Изредка этот симптом служит проявлением структурного поражения ствола мозга.
• Ночные эпилептические припадки могут проявляться в различных клинических формах. Большие судорожные припадки следует подозревать. если у пациента наблюдаются ритмические клонические движения, его никак не удается разбудить, происходит прикусывание языка (кровь в подушке) или непроизвольное мочеиспускание (банальный ночной энурез, см. ниже), а также если пациент утром жалуется на боль в конечностях и/или головную боль. Лобные припадки могут наблюдаться исключительно ночью в форме кратковременных эпизодов пробуждения с дистоническими движениями конечностей и туловища, вокализацией, двигательными автоматизмами,бипедальными движениями, вращением вокруг своей оси (так называемое эпилептическое блуждание), агрессивным поведением (с нанесением повреждений себе и окружающим). Припадки височной эпилепсии также могут наблюдаться преимущественно ночью и приводить к эпизодам сомнамбулии.
В отличие от парасомнии в REM-фазе сна припадки продолжаются всего 1—2 мин и могут многократно повторяться в течение ночи. Положительный семейный анамнез возможен в обеих ситуациях и не имеет диагностического значения.
• Jactatio capitis — подергивание головы, наблюдаемое преимушественно, но не исключительно у детей, представляет собой ритмические движения головы в положении лежа на спине. В большинстве случаев выявляется отрицательное влияние внешней среды.
• Бруксизм — ночное скрежетание зубами — нередко наблюдается в сочетании с периодическими движениями конечностей во сне и не имеет патологического значения, за исключением закономерно возникающих стоматологических проблем.
• Непроизвольные движения, которые имеются у пациента днем, могут наблюдаться и во сне. Это часто встречается при симптоматической миоклонии мягкого нёба, проприоспинальной миоклонии и гемифациальном спазме. Тремор при паркинсонизме, хореические движения, дистония и гемибатлизм, наоборот, часто (хотя и не всегда) менее интенсивны во сне.
• Сонный паралич чаще наблюдается в рамках синдрома нарколепсии-катаплексии, но может быть и у здоровых молодых людей, обычно после бессонных ночей, при сменной работе с нерегулярными ночными сменами, ночных маневрах и т.п. Описана также семейная форма сонного паралича. Кроме того, он может появляться в пожилом возрасте из-за фрагментации фазы сна с быстрыми движениями глаз (например, при САС).
• Сонный псевдопаралич характерен для больных с депрессией, у которых утром «нет сил» покинуть постель. При целенаправленном расспросе выясняется, что отдельные мелкие движения и речевые, проявления, в отличие от случаев истинного сонного паралича, у пациента сохраняются.
• Ночной энурез в большинстве случаев является признаком невротического нарушения развития у детей и подростков. Иногда он сочетается сомнамбулизмом, изредка бывает проявлением ночных эпилептических припадков.
• Гипнагогические и гипнопомпические галлюцинации в фазах засыпания и пробуждения наблюдаются:
- при синдроме нарколепсии-катаплекси;
- а также при других нарушениях сна и у здоровых лиц при сильном переутомлении (например, после длительного перелета со сменой часовых поясов).
• Ночная эрекция у мужчин — нормальное явление, о котором всегда следует целенаправленно расспрашивать при диагностике импотенции. Патологической является длительная болезненная ночная эрекция, которая появляется в фазе сна с быстрыми движениями глаз.
• Пароксизмальная ночная гемоглобинурия представляет собой редкое заболевание и требует тщательного обследования.
• Сенсорные парасомнии с засыпанием или пробуждением на фоне слуховых иллюзий (например так называемый синдром взрывающейся головы - exploding head syndrome).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Парасомнии – нарушения сна, требующие лечения

Парасомнии – это эпизоды ненормального поведения во сне, которые беспокоят пациента и его близких. В этой статье обсуждаются парасомнии у взрослых и способы их лечения.
Сон – активный процесс
Сон – это не цельное и пассивное состояние, это сложный и активный процесс. Во время сна происходят изменения мозговой активности, мышечной функции и иннервации глаз. По состоянию сон делится на стадии: медленный сон (NREM) и быстрый (REM) (англ. Rapid Eye Movement).
Есть 4 легко запускаемых этапа NREM:
- I этап – промежуточный этап между бодрствованием и сном;
- II стадия – начало сна;
- III этап – медленный;
- IV стадия – дельта-сон.
Обе последние стадии называются дельта-сном, который характерен для первой половины ночи и во время которого человеку трудно проснуться. Парасомнии развиваются при размытом переходе между этими стадиями (обычно между III и IV) и пробуждением.
Классификация парасомний
Парасомнии – неоднородная группа нарушений сна, проявляющихся активацией сенсорных или моторных систем, то есть несвойственным поведением во сне, хотя процессы сна остаются в норме. Парасомнии чаще встречаются у детей, но могут развиваться у людей любого возраста.
Согласно Международной классификации нарушений сна (ICSD) парасомнии делятся на 6 групп:
- Парасомнии, характерные для сна с медленным движением глаз (NREM): замедленное пробуждение, сомнамбулизм, ночные тревоги.
- Парасомнии, характерные для быстрого сна: серьезные расстройства поведения, временный паралич (сонный), кошмарные сновидения.
- Др. парасомнии: диссоциативные расстройства, мочеиспускание ночью (энурез), крики и стоны, синдром взрывной головы, галлюцинации, расстройства ночного пищевого поведения.
- Редкие парасомнии без определения.
- Парасомнии, вызванные лекарствами и в-ми, вызывающими привыкание.
- Парасомнии, развивающиеся при других заболеваниях.
Причины парасомнии
Парасомния NREM чаще всего встречается у людей в возрасте от 5 до 25 лет, в семьях, где есть подобные расстройства, например, сомнамбулизм.

Полисомнография
Способствуют развитию парасомнии у предрасположенных людей различные причины, вызывающие или нарушающие лишение сна, например, синдром беспокойных ног. Обычно после приступа пациент снова засыпает и утром ничего не помнит. О событиях рассказывают присутствующие или их можно определить по движущимся объектам или травме пациента.
Могут вызывать возбуждение или частичное пробуждение (обычно наблюдаются в течение первых 90 минут сна на стадиях III / IV, иногда на стадии II) внешние нарушения: шум, перепады температуры и внутренние нарушения, например, апноэ во сне,
REM-парасомнии характеризуются похожей на сон вербализацией и такими действиями, как борьба. Обычно человек просыпается, он помнит свой сон и действия.
Почему важно различать парасомнии NREM и REM?
Важно различать парасомнии NREM и REM из-за их различного лечения и прогноза.
- Парасомниоз NREM чаще встречается у молодых людей и обычно исчезает в молодом возрасте. У пожилых встречаются относительно редко и эпизодически. Они могут не отражаться в полисомнографии.
- Парасомнии быстрого сна более распространены, возникают в пожилом возрасте и являются предиктором дегенеративных заболеваний головного мозга. Парасомнии REM связаны с ятрогенезом и различными заболеваниями. Они надежно подтверждаются данными полисомнографии.
Рекомендации по лечению парасомнии (за исключением кошмаров) ограничены рекомендациями специалистов – психотерапевтов и психиатров, поскольку клинических исследований не проводилось.
Как диагностируются парасомнии?
При диагностике парасомнии последовательно собирается история болезни, оценивается поведение пациента во время эпизода и время его начала. У пациентов с парасомниями NREM выполнять полисомнографию не целесообразно. Полисомнография подходит для диагностики REM-парасомний и исключения других сопутствующих нарушений сна, например, обструктивного апноэ во сне.
Парасомнии следует отличать от ночных припадков, панических атак, интоксикаций, диссоциативных и вызванных лекарствами поведенческих расстройств. В случае парасомнии необходимо следить за тем, чтобы эпизод расстройства не развился и пациент не травмировал себя идругих.
- избегать факторов риска заболевания;
- избегать недосыпания;
- избегать алкоголя и психоактивных веществ;
- создать безопасную обстановку в спальне, например положить матрас на пол, уменьшить количество мебели и накрыть ее, использовать пластиковые стаканчики, убрать все опасные предметы;
- не спать в одной комнате с детьми;
- предупреждать посторонних людей, например, в походах, о возможных приступах.
Парасомнии, характерные для NREM
Есть 3 основных парасомнии NREM – спутанное пробуждение, сомнамбулизм, ночной страх. Кроме того, сюда включаются расстройства приема пищи и разговоры во сне.
Беспорядочное пробуждение (так называемое состояние опьянения во сне) – это кратковременное состояние, характеризующееся амнезией. Человек во сне разговаривает, совершает простые и безобидные движения, не ориентируется во времени и пространстве.
Описаны 2 типа таких нарушений:
- Тяжелое утреннее пробуждение NREM – человек сбит с толку, не ориентируется во времени и пространстве, плохо понимает, с трудом отвечает на самые простые вопросы;
- Связанное со сном сексуальное поведение (сексомания), то есть вербализация, ласки, мастурбация, половой акт и т.д.. При наблюдении за этим поведением необходимо исключить другие патологические состояния, например, фокальные припадки.
Пробуждение с замешательством. Происходит на стадиях II, III и IV в разное время из-за искусственного нарушения сна при телефонном звонке, употреблении в-в, вызывающих привыкание, при приеме психотропных препаратов. Беспорядочное пробуждение может происходить при др. нарушениях сна, например, нарколепсии. С возрастом частота дезориентирующих пробуждений снижается.
Пациентам рекомендуется соблюдать правила гигиены сна, избегать недосыпания, не принимать препараты центрального действия. Эффективно лечение бензодиазепинами (БЗД) и селективными ингибиторами (СИОЗС).
Сомнамбулизм . Это измененное сознание с различными явлениями. Больной садится в постели, встает, ходит. Для пожилых людей характерно возбуждение – они как бы пытаются избежать какой-то угрозы. Иногда пациенты с сомнамбулизмом травмируются сами или травмируют других. Вероятность приступа увеличивается, если пациент находится в состоянии опьянения или беспокойства.
Больной обычно находится с открытыми глазами (в случае парасомнии REM – с закрытыми глазами). Когда он просыпается, ничего не помнит.
Сомнамбулизм возникает в III и IV стадиях сна, в первой трети сна. Причины его развития неизвестны, но процесс ускоряется множеством факторов: лишением сна, прикосновением, шумом, стрессом, алкоголем, лекарствами и температурой.
Помогают лечить сомнабулизм психотерапия, гипноз, релаксация и плановые пробуждения. Если нарушение повторяется более чем в 50% ночей, рекомендуется прием лекарств. Чаще всего назначают клоназепам, за ним следуют другие BZD, имипрамин, пароксетин и мелатонин.
Ночной страх. Характеризуется рассеянностью, интенсивной вокализацией, ярко выраженными вегетативными реакциями, замешательством, дезориентацией и запоминанием фрагментов сновидений. При ночном страхе человек может вскочить с кровати и убежать с криком или безутешным плачем. Пытаясь «сбежать», он может травмировать себя или других. Эпизод обычно длится до 5 минут.
Ночной страх возникает на III и IV стадиях сна, в первой трети сна. Существует связь между ночным страхом и психическими расстройствами. Обострение этого расстройства определяет высокий уровень депрессии и тревожности, обсессивно-компульсивных и фобических черт личности в соответствии с Миннесотским многофазным опросником личности (MMPI).
Для лечения рекомендуются трициклические антидепрессанты (AD) и BZD, особенно если пациент опасен для себя и / или окружающих.
Разговор во сне (сомнилокия ). Происходит на всех стадиях сна и связан с обструктивным апноэ во сне и парасомниями быстрого сна. Большинство людей всех возрастов говорят во сне, например, отдельные слова или фразы, разговаривают в одиночку или с воображаемым собеседником, но находятся без сознания. Просыпаясь, ничего не помнят.
Специального лечения для этого состояния нет. Рекомендуется лечение сопутствующих расстройств.
Пищевое расстройство во сне . Больной встает во сне и отправляется на поиски еды. Он ест и пьет в спешке, бесконтрольно. Предпочтение отдается высококалорийным продуктам. Иногда выбираются необычные продукты, например, кусочки масла или сырого мяса. Это расстройство характеризуется полной или частичной амнезией.
Нарушение сна происходит на II, III и IV стадиях в любое время ночи. Патофизиология неизвестна, но она связана с другими нарушениями сна, например, с сомнамбулизмом, и приемом лекарств, таких как золпидем. Расстройство пищевого поведения исчезает при лечении сопутствующих состояний.
Следует позаботиться о том, чтобы пациент не употреблял сырую пищу. Пациенту следует избегать недосыпания, употребления алкоголя и других веществ, вызывающих привыкание. Рекомендуется лечение топираматом. Препараты второго ряда – это СИОЗС и агонисты дофамина.

Разговор во сне (сомнилокия)
Парасомнии, характерные для быстрого сна
Парасомния в фазе быстрого сна включает поведенческие расстройства и кошмары. Расстройства поведения во время быстрого сна характеризуются исчезновением нормальной мышечной атонии, а двигательная активность зависит от содержания сновидений. Во сне человек говорит, ругается, смеется, странно ведет себя, например, бьет, бежит.
Нарушения быстрого сна делятся на:
- Острые, связанные с употреблением или прекращением приема лекарств – снотворных и вызывающих привыкание веществ;
- Хронические, как идеопатические, так и вторичные, развивающиеся из-за неврологических заболеваний – болезни Паркинсона, деменции Леви, инсульта. Считается, что патофизиологический механизм поведения во время быстрого сна связан с метаболизмом дофамина в полосатом теле.
Расстройства возникают в любое время ночи, например, у пациентов с нарколепсией в начале и в последней трети сна. Периодические движения конечностей во время медленной фазы сна наблюдаются у пациентов с поведенческими расстройствами во время фазы быстрого сна. Приступ обычно случается раз в неделю, но бывает и чаще, например, повторяется 4 раза за ночь в течение нескольких ночей.
Чаще болеют мужчины старше 50 лет. Начало болезни внезапное или постепенное, течение прогрессирующее. Спонтанные ремиссии очень редки. На более поздних стадиях нейродегенеративного заболевания эпизоды поведенческих расстройств в фазе быстрого сна исчезают.
Расстройства поведения во время фазы быстрого сна – фактор риска нейродегенеративных заболеваний. Согласно исследованиям, у 40-65% пациентов, у которых они появились, в течение 10 лет развились нейродегенеративные заболевания.
Это единственная парасомния, которая может быть легко подтверждена полисомниграфическими данными, то есть чрезмерной непрерывной электромиографической активностью во время фазы быстрого сна.
Рекомендуемое лечение: клоназепам или высокие дозы мелатонина. Перед назначением клоназепама исключается обструктивное апноэ во сне. В мед. литературе также в качестве причин упоминается введение агонистов дофамина (прамипексол) и исходная система возбуждения, когда лекарства неэффективны.
Сонный паралич . Бывает атоническим, частичным или полным. В этом случае человек наполовину или полностью проснулся, находится в сознании, но не может говорить и двигаться. Диафрагмальное дыхание сохраняется, но больному кажется, что он не может вдохнуть, его охватывает тревога. Иногда возникают слуховые, зрительные и тактильные галлюцинации, вызывающие чувство угрозы.
Паралич длится несколько секунд или минут. Его можно прервать прикосновением или разговором. У одних пациентов ночной паралич развивается только один раз в жизни, у других – несколько раз в год. Факторы риска патологии включают лишение сна, нерегулярный режим сна и бодрствования, например, сменную работу, и стресс.
Сонный паралич возникает в любое время ночи, особенно в положении лежа на спине. В случае частого повторения эпизодов пациента следует проинструктировать, чтобы он двигал мизинцем во время сна, так как это действие может прервать эпизод. Для лечения рекомендуются СИОЗС (селективные ингибиторы обратного захвата серотонина).
Кошмары . Характеризуются повторяющимися, нетравматическими сновидениями, содержание которых вызывает беспокойство, гнев, отвращение или страх, а также длительное пробуждение. Проснувшийся от кошмара человек детально помнит сон. Ночью могут повторяться несколько кошмаров схожего содержания. Они вызываются лекарствами, такими как AD, гипотензивными средствами и агонистами дофаминовых рецепторов.
Кошмары часто встречаются при острых и посттравматических стрессовых расстройствах. Кошмары случаются как во время медленной, так и быстрой фазы сна, в разное время ночи, хотя чаще в последнюю треть.
Рекомендуется назначить психотерапию, например, пересказ пациентом содержания сновидений, с изменением хода истории и создания счастливого конца, затем повторение повествования в уме, и фармакотерапию. Исследования подтвердили эффективность празозина в лечении ночных кошмаров при посттравматическихстрессовых расстройствах.
Прочие парасомнии
Такие нарушения редки, за исключением ночного энуреза, который часто встречается у малышей.
Так называемый синдром взрывающейся головы характеризуется внезапным шумом в голове при пробуждении. Симптом неприятный, и проснувшийся думает, что у него был инсульт. Частота приступов варьируется – от единичных до групповых. Проблема устраняется приемом клоназепам, кломипрамина, нифедипина, флунаризина или топирамата.
Галлюцинации, связанные со сном, называются гипногогическими (засыпание) и гипнопомпозными (пробуждение). Чаще всего встречаются зрительные, реже слуховые, тактильные или кинетические галлюцинации. Поскольку гипнопомпозные галлюцинации характерны для нарколепсии, следует провести полисомнографию и исключить этот диагноз.
Резюме
- Парасомнии NREM-сна характеризуются вокализацией, вегетативной активностью, нарушенной реакцией на возбуждение, вероятностью травмы, замешательством и амнезией при пробуждении.
- Парасомнии быстрого сна характеризуются вокализацией и действиями, напоминающими сон. Пробужденный человек помнит сон и действия.
- Парасомнии NREM преобладают в первой трети ночи, а REM – в последнюю.
Прогноз и лечение парасомнии медленного и быстрого сна различны.
Парасомния лечится с помощью психотерапии и лекарств, которые улучшают глубину и продолжительность сна. У больных парасомнией необходимо соблюдать правила гигиены сна, избегать недосыпания и употребления веществ, вызывающих привыкание.
Сонный паралич – что это и как избавиться от приступов?

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 16.02.2022
- Reading time: 3 минут чтения
Сонный паралич – это состояние, при котором человек испытывает чувство инерции всего тела и не может двигаться, осознавая, что происходит вокруг него. Паралич чаще всего возникает при засыпании, сразу после засыпания или при пробуждении. Это загадочное явление постоянно изучается, но до конца не объяснено.
Что такое сонный паралич?
Сонный паралич — это временная потеря мышечной функции во время сна, исключая дыхательные мышцы и глазные яблоки. В то же время человек остается в сознании. Патология классифицируется как парасомния, то есть необычное поведение во время сна, и может появиться в любом возрасте, но первые приступы появляются чаще в детском или подростковом возрасте. В зрелом возрасте приступы паралича становятся более частыми и серьезными.
Это явление сопровождается тревогой, страхом и ускоренным сердечным ритмом, хотя и не является опасным для жизни состоянием. Умереть от сонного паралича нельзя — он не опасен для жизни или здоровья. Паралич длится всего несколько минут и проходит спонтанно. Он также может быть прерван прикосновением окружающих.
Установлено, что сонный паралич возникает в фазе сна с наиболее реалистичными сновидениями. Предполагается, что это состояние призвано защитить сновидца от неконтролируемых движений, которыми он мог бы навредить себе или окружающим.
Причины сонного паралича
Сонный паралич может испытать любой человек, и конкретные причины развития этого состояния до конца не понятны. Но известно, что это состояние, при котором мозг уже проснулся, а организм еще нет. Поэтому при полном сознании нет контроля над телом. Это физиологический сбой, в большинстве случаев возникающий автоматически и один раз.
Наибольший риск приступа возникает у людей из следующих групп:
- страдающих тревожными расстройствами, посттравматическим стрессом, сильным и непрерывным стрессом — у больных часто отмечается эмоциональное напряжение;
- имеющих плохое качество сна или работающих в разные смены — люди, испытавшие приступ сонного паралича часто рассказывают, что спят слишком мало, их сон нерегулярный или они ложатся спать каждый день в разное время;
- борющихся с пристрастием к алкоголю, психотропным препаратам и различным видам сильнодействующих препаратов;
- у больных с депрессией, биполярным расстройством;
- страдающих апноэ во сне.
Регулярно рецидивирующий сонный паралич испытывают до 50% людей с нарколепсией. В некоторой степени это состояние также может быть связано с генетической предрасположенностью.
Также известно, что риск приступов повышается:
- при сне меньше шести часов в сутки;
- при непрерывном сне дольше девяти часов;
- если дремать более двух часов.
Исследования показывают, что сон на спине увеличивает риск паралича сна. Следовательно, людям, борющимся с этим недугом, рекомендуется спать на боку.
Симптомы сонного паралича — что испытывает человек в этом состоянии?
Люди, которые никогда не испытывали этого состояния, могут из любопытства задаваться вопросом, как выглядит сонный паралич и что чувствует во время приступа спящий? Это состояние очень неприятное, и его сложно представить.
Приступ представляет собой частичный или полный паралич всего организма, что и является его основным симптомом. У больного возникает неестественный паралич мышц, и при этом человек осознает, что не спит, и не может двигаться и разговаривать. Кроме того, его переполняет необъяснимое чувство паники и ужаса. Часто состояние сопровождают звуковые, зрительные и даже тактильные галлюцинации, что еще больше усиливает страх, и ощущение стеснения в груди.
Во время приступа сонного паралича могут появляться пугающие и даже демонические персонажи. Человек, испытывающий такое состояние, пытается кричать, но из-за мышечной инерции (отсутствие активности) это невозможно. Характерный симптом паралича — страх перед очередным приступом.
- затрудненное дыхание;
- головные боли;
- мышечные боли;
- ощущение приближения смерти.
Сонный паралич иногда путают с эпилептическими припадками и апноэ во сне — состояниями, угрожающими здоровью или жизни.
Как лечить сонный паралич? Можно ли его вылечить?
Сонный паралич не является заболеванием как, например, грипп или воспаление легких, поэтому сложно говорить о его лечении. Для облегчения неприятных недугов, которые он вызывает, используются некоторые профилактические меры:
- Гимнастика, приучающая к правильному дыханию.
- Правильная гигиена сна. В спальне должна быть нормальная температура, тишина и ограниченный доступ к свету. Нужно исключить дополнительные раздражители, провоцирующие галлюцинации.
- Перед сном не следует есть тяжелую пищу, пить алкоголь.
- Следует отказаться от использования электронных устройств, излучающих синий свет, негативно сказывающийся на засыпании и качестве сна.
При проблемах с засыпанием, больным назначаются мягкие мелатонинсодержащие средства, помогающие успокоиться и расслабиться перед сном.
При повторении приступов нужно записаться к психотерапевту и пройти ЭЭГ-исследование, исключающее (или подтверждающее) эпилепсию.
Правильное дыхание — профилактика сонного паралича
Люди, страдающие рецидивирующим сонным параличом, должны усвоить правила правильного дыхания. Нужно научиться чувствовать и контролировать дыхание. Эффективно помогают уменьшить панические атаки глубокие вдохи и выдохи, они же могут прервать приступ. Хороший способ также – сосредоточиться на движении пальцами ног и рук, помогает восстановить контроль над телом.
Можно ли вызвать сонный паралич?
Это явление неприятно и даже травматично для подавляющего большинства людей, но есть и желающие вызвать сонный паралич. Испытать это состояние стремятся сторонники осознанных сновидений, считающие, что это явление позволит контролировать переход из состояния бодрствования в мир сновидений и даже приведет к возможности предсказаний будущего.
Практикующие такие методы, лежа принимают удобную позу, полностью расслабляются и лежат неподвижно, ожидая галлюцинаций в виде образов, форм и историй. Вскоре они испытывают слуховые ощущения и вибрации тела. Состояние продляют, не двигаясь. Через некоторое время – в зависимости от уровня усталости и условий окружающей среды – вибрации усиливаются — это тактильные гипнагогические галлюцинации, приводящие к сонному параличу. Эта техника работает только при состоянии сонливости.
Вызвать сонный паралич можно, но не делайте этого! Ведь это несвойственное здоровому сну состояние, приводящее к непредсказуемым последствиям. Более того, никаких предсказаний вы не дождетесь — любые галлюцинации — это плод воображения.
Правила сна, помогающие хорошо выспаться
Сон делится на несколько фаз. Две основные — NREM и REM:
- Во время первой мозг постепенно переходит в состояние расслабления и начинает работать медленно, что позволяет успокоиться и отдохнуть. Это время наиболее интенсивной регенерации всего организма, длящееся около 90 минут.
- Затем сон переходит в фазу REM. Мозг активизируется и появляются сны. Фаза длится около 15 минут, после его повторяется фаза REM.
- Цикл повторяется около 4-5 раз в течение ночи.
Лучшее время для подъема – фаза REM, когда мозг уже успел отдохнуть и немного восстановиться. Поэтому общее время сна должно быть кратно 90 минутам, что соответствует завершенной фазе NREM. Благодаря этому организм отдохнет и будет готовым к действию.
Как избавиться от страха перед приступами?
До 75% эпизодов паралича сна включают галлюцинации, отличающиеся от типичных снов. Как и в случае с атонией, они могут возникать при засыпании (гипнагогические) или пробуждении (гипнопомпические). Их можно разделить на три категории:
- галлюцинации, связанные с восприятием присутствия опасного человека;
- галлюцинации, связанные с чувством удушья;
- вестибулярно-моторные галлюцинации, включающие ощущение полета или падения.
Люди, испытывающие слуховые галлюцинации, часто слышат разные звуки: постукивание, скрип, свист, звон и т. д. Иногда слышен смех, крик, плач.
Вы должны понять, что паралич во сне — распространенное и временное явление. И галлюцинации в этот момент не реальны. Думайте о позитивном, расслабьтесь, не пытайтесь двигаться, пока паралич не исчезнет.
Нарушение сна
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение сна: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Нарушение сна, или бессонница (инсомния) - это обобщенное понятие, подразумевающее плохое засыпание, проблемы с поддержанием сна и слишком раннее пробуждение. В результате во время сна человек не может полностью восстановить силы и работоспособность, что снижает качество жизни. Нарушение сна в той или иной степени отмечается почти у половины взрослого населения, однако только у 9–15% людей подобная проблема становится клинически значимой. У пожилых лиц хроническая бессонница отмечается гораздо чаще, чем у молодых, - более чем в 55% случаев.
При любых нарушениях сна человек фиксирует усталость, снижение внимания или памяти, подавленность, депрессию, уменьшение жизненной активности.
Разновидности нарушений сна
В зависимости от причины нарушения сна различают первичную бессонницу и вторичную. При постановке диагноза первичной бессонницы органических, психиатрических, неврологических причин для нарушения сна не отмечают. Вторичные бессонницы становятся следствием различных заболеваний, приема возбуждающих препаратов или каких-либо неблагоприятных внешних условий.
Нарушения сна могут быть острыми (преходящими), кратковременными (до 6 мес.) и хроническими (более полугода). Острое нарушение сна может возникнуть у каждого человека под влиянием стресса, перевозбуждения, в связи со сменой часового пояса. Хроническая инсомния развивается у предрасположенных к этому людей. Обычно этому состоянию подвержены пожилые пациенты, женщины, люди, по тем или иным причинам спящие не более 5 часов в сутки, а также те, кто переживают длительное отсутствие работы, супружеский развод, психологические и психиатрические травмы, пациенты с хроническими заболеваниями.
Возможные причины нарушений сна
Трудности засыпания – наиболее частая жалоба пациентов. Желание спать, которое человек испытывает перед укладыванием в постель, но оно пропадает под влиянием самых различных факторов, когда человек ложится. Это могут быть неприятные мысли и воспоминания, невозможность найти удобную позу из-за беспокойства в ногах, боли или зуда, посторонний звуки. Легкая дремота нарушается даже при малейшем шуме, а иногда заснувший человек считает, что «ни минуты не спал».
Причин таких трудностей засыпания может быть множество, в частности, недостаточная усталость, нахождение длительное время днем в постели, нерегулярное время засыпания, тревога, заболевания, вызывающие зуд или боль.
Частая жалоба – неприятные ощущения в нижних конечностях (ползание мурашек, дрожь, покалывание, жжение, подергивание), которые заставляют все время менять положение ног (синдром беспокойных ног). Симптомы значительно ослабевают или исчезают вовсе при движении. Наилучший эффект чаще всего оказывает обычная ходьба или просто стояние.
В последнее время выросла доля пациентов, у которых возникает проблема с засыпанием вследствие употребления в вечернее время возбуждающих напитков (чая, кофе, энергетиков), а также злоупотребления лекарственными препаратами (кофеином, психостимуляторами, некоторыми антидепрессантами, нейролептиками, ноотропами).
Проблемы с поддержанием сна в основном заключаются в частых пробуждениях, после которых трудно заснуть снова, и ощущении «поверхностного» сна. Причины пробуждения могут быть самыми разными (сны, страхи, кошмары, нарушение дыхания, сердцебиения, позывы к мочеиспусканию).
Жалобы на плохой сон характерны для пациентов с инсультом, деменцией, болезнью Паркинсона, Альцгеймера. Такие психические заболевания, как депрессия, шизофрения, тревожно-маниакальные состояния, также сопровождаются нарушением сна.
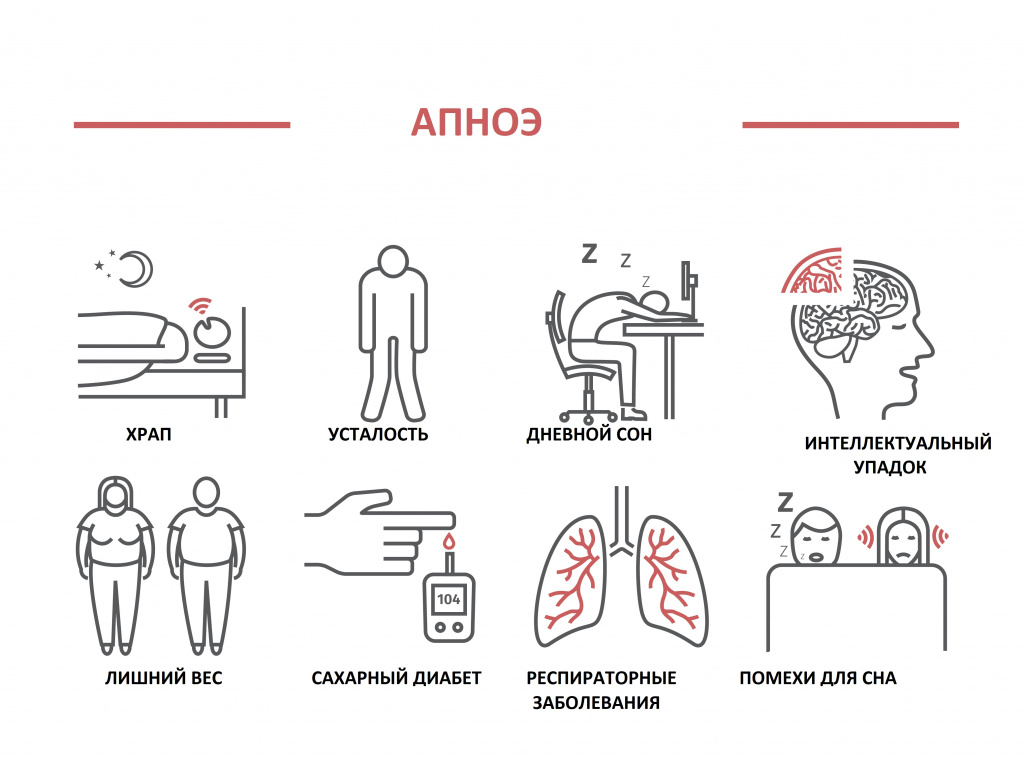
Это дыхательное расстройство возникает во время храпа из-за спадания тканей глоточного кольца при вдохе и характеризуется кратковременной остановкой дыхания, что сопровождается снижением уровня кислорода крови и прерыванием сна.
Нарушение циркадного ритма почти всегда ведет к хронической бессоннице. Такая ситуация возникает при сменных и вахтовых работах, а также у тех, кто долго засиживается вечером у телевизора или компьютера. Избыток синего света экранов в вечерние и ночные часы обусловливает десинхроноз – нарушение суточного биоритма, что, в свою очередь, ведет к нарушению сна.
Частые пробуждения могут быть следствием сердечно-сосудистых (аритмии, артериальная гипертензия), легочных (ХОБЛ), костно-мышечных (артриты, ревматизм), мочеполовых (простатит, недержание мочи) и эндокринных заболеваний.
Проблемы раннего утреннего пробуждения наблюдаются у пожилых людей, лиц, страдающих депрессивными расстройствами, паническими атаками. Как правило, сон прерывается в 4–5 часов утра и уже не возобновляется. Сразу же после пробуждения пациенты отмечают нахлынувший на них поток негативных мыслей. Утром и в течение дня они жалуются на «разбитое» состояние, у них отмечается сниженная работоспособность, постоянная сонливость.
К каким врачам обращаться при нарушениях сна
Первоначально следует обратиться к врачу-терапевту, чтобы определить истинную причину бессонницы и выявить возможные сопутствующие заболевания, которые могут вести к нарушению сна.
При подозрении на депрессивный синдром необходимо проконсультироваться с психотерапевтом или неврологом. При успешном лечении психоневрологических расстройств сон, как правило, нормализуется.
В том случае, когда диагностика нарушения сна затруднена, терапевт направляет пациента к сомнологу.
Диагностика и обследования при нарушениях сна
При диагностике нарушений сна в первую очередь следует понять, имеет ли бессонница первичный или вторичный характер. Следует иметь в виду, что около 80% случаев нарушений сна вызвано различными заболеваниями. Наряду с жалобами на плохой сон следует учитывать следующие факторы: храп, лишний вес, артериальную гипертензию, неврологические нарушения (перенесенный инсульт, черепно-мозговая травма), наличие заболеваний, которые по ночам могут давать болевой синдром (ревматизм, миалгии, артриты различной этиологии) или зуд (псориаз, герпес, заболевания щитовидной железы и печени).
Синонимы: Анализ крови на ревматоидный фактор; Ревмофактор. Rheumatoid factors (RFs); Rheumatoid Factor Blood Test. Краткая характеристика определяемого вещества Ревматоидный фактор .
Читайте также:
