Паллиативная кровать что это
Обновлено: 16.05.2024
Паллиативная помощь – всеобъемлющая помощь неизлечимо больным гражданам, страдающим заболеваниями, которые не поддаются излечению, и включает в себя медицинские вмешательства, мероприятия психологического характера, уход, а также предоставления таким пациентам социальных услуг, мер социальной защиты (поддержки).
Целью паллиативной помощи является улучшение качества жизни пациентов, страдающих неизлечимыми заболеваниями. Достижение этой цели подразумевает не только оказание медицинской помощи, направленной на облегчение боли, других тяжелых проявлений заболевания, но и удовлетворение индивидуальных потребностей и нужд пациента, помощь в решении его социальных, духовных, психологических проблем. В известном смысле основная концепция паллиативной помощи – это удовлетворение индивидуальных нужд пациента, где бы он ни получал такую помощь - дома или в стационарных условиях.
Основным документом, определяющим правила оказания паллиативной медицинской помощи, является приказ Минздрава России № 345н, Минтруда России № 372н от 31.05.2019 «Об утверждении Положения об организации оказания паллиативной медицинской помощи, включая порядок взаимодействия медицинских организаций, организаций социального обслуживания и общественных объединений, иных некоммерческих организаций, осуществляющих свою деятельность в сфере охраны здоровья» (далее – приказ Минздрава России, Минтруда России от 31.05.2019 № 345н/372н).
В соответствии с данным приказом в паллиативной медицинской помощи нуждаются:
- взрослые с неизлечимыми прогрессирующими заболеваниями или состояниями, а также заболеваниями или состояниями в стадии, когда исчерпаны возможности этиопатогенетического лечения, при наличии медицинских показаний;
- дети с неизлечимыми заболеваниями или состояниями, угрожающими жизни или сокращающими ее продолжительность, в стадии, когда отсутствуют или исчерпаны возможности этиопатогенетического лечения, при наличии медицинских показаний с учетом тяжести, функционального состояния и прогноза основного заболевания.
В оказании паллиативной помощи в городе Москве участвуют медицинские организации государственной системы здравоохранения, частные медицинские организации (на основании субсидии (гранта) из бюджета города Москвы на оказание паллиативной медицинской помощи), организации социального обслуживания, общественные организации, иные некоммерческие организации, осуществляющие свою деятельность в сфере охраны здоровья граждан, котрые взаимодействуют между собой для
- организации представления пациентам, получающим паллиативную медицинскую помощь (далее - пациент), социальных услуг, мер социальной защиты (поддержки), мер психологической поддержки;
- организации оказания паллиативной медицинской помощи нуждающимся в ней гражданам, получающим социальные услуги в форме социального обслуживания на дому, или в полустационарной форме, или в стационарной форме.
Порядок этого взаимодействия определен приказом Минздрава России, Минтруда России от 31.05.2019 № 345н/372н, а также приказом ДТСЗН г. Москвы и Департамента здравоохранения г. Москвы от 05.10.2017 № 716/1071 «Об утверждении Регламента взаимодействия Департамента здравоохранения города Москвы, Департамента труда и социальной защиты населения города Москвы и подведомственных им учреждений при оказании паллиативной медицинской помощи и социальной помощи взрослому населению города Москвы».
Оказание паллиативной медицинской помощи в городе Москве организовано в соответствии с критериями маршрутизации, учитывающих функциональные особенности, оснащенность, транспортную доступность медицинских организаций:
- в амбулаторных условиях:
- взрослым - отделениями выездной патронажной паллиативной медицинской помощи взрослым ГБУЗ «Центр паллиативной помощи ДЗМ»,
- детям - отделениями выездной патронажной паллиативной медицинской помощи детям медицинских организаций, подведомственных Департаменту здравоохранения города Москвы, и БМЧУ «Детский хоспис»;
- взрослым - отделениями паллиативной медицинской помощи взрослым ГБУЗ «Центр паллиативной помощи ДЗМ», хосписами для взрослых ГБУЗ «Центр паллиативной помощи ДЗМ», отделениями паллиативной медицинской помощи взрослым многопрофильных / специализированных больниц, госпиталей, подведомственных Департаменту здравоохранения города Москвы, отделениями сестринского ухода для взрослых многопрофильных / специализированных больниц, подведомственных Департаменту здравоохранения города Москвы, и отделением паллиативной медицинской помощи взрослым АНО ЦКБ Святителя Алексия,
- детям - отделениями паллиативной медицинской помощи детям ГБУЗ «Морозовская ДГКБ ДЗМ», ГБУЗ «ДГКБ № 9 им. Г.Н. Сперанского ДЗМ», хосписом для детей ГБУЗ «Центр паллиативной помощи ДЗМ» и БМЧУ «Детский хоспис».
Кроме того, организовано оказание паллиативной медицинской помощи больным, нуждающимся в длительной респираторной поддержке:
- взрослым – в амбулаторных и стационарных условиях - в ГБУЗ «Центр паллиативной помощи ДЗМ»,
- детям – в амбулаторных условиях – в БМЧУ «Детский хоспис», в стационарных условиях – в ГБУЗ «Морозовская ДГКБ ДЗМ», ГБУЗ «ДГКБ № 9 им. Г.Н. Сперанского ДЗМ», в БМЧУ «Детский хоспис».
Пациентам, нуждающимся в паллиативной медицинской помощи, в установленном порядке по медицинским показаниям назначаются обезболивающие лекарственные препараты, в том числе наркотические и психотропные лекарственные препараты, включенные в списки II и III Перечня наркотических средств, психотропных веществ и их прекурсоров, подлежащих контролю в Российской Федерации.
При оказании паллиативной медицинской помощи в амбулаторных условиях пациенту предоставляются медицинские изделия, предназначенные для поддержания функций органов и систем организма человека, по перечню, утверждаемому Министерством здравоохранения Российской Федерации.
Обеспечение пациентов, нуждающихся в указанных медицинских изделиях, организовано «Ресурсным центром для инвалидов» Департамента труда и социальной защиты населения города Москвы либо ресурсными центрами уполномоченных медицинских организаций в соответствии с приказом Департамента здравоохранения г. Москвы, ДТСЗН г. Москвы от 11.03.2021 № 203/192 «Об утверждении Регламента организации выдачи пациентам, получающим паллиативную специализированную медицинскую помощь на дому, медицинских изделий, предназначенных для поддержания функций органов и систем организма человека».
При оказании паллиативной медицинской помощи в стационарных условиях предусматривается возможность круглосуточного посещения и пребывания с пациентом его родственников и близких.
При оказании паллиативной медицинской помощи обеспечивается транспортировка пациентов в соответствии с нормативными правовыми актами города Москвы.
Для оптимизации процесса маршрутизации как для пациентов и их родственников, так и для медицинских организаций, организован Координационный центр паллиативной медицинской помощи Государственного бюджетного учреждения здравоохранения города Москвы «Московский многопрофильный центр паллиативной помощи Департамента здравоохранения города Москвы» (далее – Координационный центр), работающий в режиме 24/7. Кроме того, функциями Координационного центра являются:
- консультационная поддержка пациентов и их родственников по вопросам оказания паллиативной помощи в Москве;
- ведение единого городского реестра пациентов, нуждающихся в паллиативной помощи в Москве;
- прием и исполнение заявок на транспортировку пациентов на санитарном транспорте;
- взаимодействие с медицинскими, социальными организациями по вопросам оказания паллиативной помощи пациентам;
- работа с обращениями граждан.
По сути, Координационный центр является службой «единого окна», позволяющий свести к минимуму временные затраты при оказании паллиативной помощи во всех её аспектах.
Кроме того, возможно осуществление перевозок детей и молодых взрослых, нуждающихся в паллиативной медицинской помощи, силами Департамента здравоохранения города Москвы в медицинские и образовательные учреждения, в спортивные учреждения и развивающие программы, поездки с целью досуга и к местам индивидуального проведения отдыха в соответствии с приказом Департамента здравоохранения города Москвы от 31.05.2021 № 474 «Об утверждении Регламента перевозки детей, нуждающихся в паллиативной медицинской помощи, и молодых взрослых, нуждаемость которых в паллиативной медицинской помощи возникла в детском возрасте».
В ГБУЗ «Центр паллиативной помощи ДЗМ» на постоянной основе проводятся обучающие мероприятия медицинских работников по актуальным вопросам оказания паллиативной помощи; в целях информирования пациентов и их родственников формируются методические пособия по вопросам оказания паллиативной медицинской помощи, мерах социальной поддержки для пациентов, нуждающихся в оказании паллиативной помощи.
Продолжается работа по формированию нормативной правовой базы оказания паллиативной медицинской помощи, как федерального уровня, так и субъекта Российской Федерации города Москва.
Основные нормативные правовые актов, регулирующие оказание паллиативной медицинской помощи в городе Москве
Паллиативные койки
Несмотря на постоянное усовершенствование медицинских методик, не все хронические заболевания поддаются полному излечению. При этом врачи должны стараться облегчить состояние пациента и улучшить качество его жизни даже в самых тяжелых ситуациях. Для неизлечимых больных создаются специализированные отделения паллиативных коек. Министерство здравоохранения намеревается к концу 2020 года довести количество последних до 14 тыс., но по оценкам специалистов их все равно будет не хватать.
Кому положен паллиативный уход?
Подобную помощь оказывают людям с неизлечимыми заболеваниями или состояниями, ведущими к преждевременной смерти. Также в ней нуждаются пациенты, лечение которых не приносит результат даже при использовании радикальных методик.
Паллиативный уход положен в следующих ситуациях:
терминальная стадия рака;
быстропрогрессирующее течение последней стадии хронического заболевания, при которой человек страдает мучительными симптомами, не может самостоятельно принимать пищу, передвигаться;
развитие необратимых последствий деменции, инсульта, неврологических патологий;
травмы, приводящие к потере возможности движения;
тяжелая форма почечной, печеночной или сердечной недостаточности, при которой сильно снижается или полностью прекращается функционирование соответствующего органа или системы.
Факт о необходимости размещения пациента в стационар «паллиативных коек» должен подтвердить лечащий врач. Согласно статистическим данным, ежегодно в России в таком виде помощи нуждаются более 1,3 млн. граждан, но получают ее менее 400 тыс. человек. Основная причина заключается в недостатке специализированных учреждений и государственного финансирования.
Виды и формы организации
Паллиативная помощь должна быть направлена на облегчение состояния тяжелобольных пациентов, оказание им психологической и социальной помощи. Это позволяет минимизировать мучительные симптомы, замедлить наступление летального исхода.
Выделяют следующие виды паллиативной помощи:
Хосписная. Предполагает всестороннюю заботу о пациенте. Сотрудники хосписов решают все проблемы инкурабельных больных, включая предоставление места для проживания, обеспечение социальных, эмоциональных и физических потребностей человека, облегчение мучительных симптомов. В подобные отделения «паллиативных коек» направляют людей с неизлечимыми патологиями в тяжелой стадии, болевым синдромом, неподдающимся купированию в домашних условиях, а также при невозможности оказания соответствующего ухода членами семьи. Данные факты должны быть документально подтверждены.
Терминальная. Включает любую помощь пациенту в последние дни его жизни.
Помощь выходного дня. Проводится с целью предоставления родным, осуществляющим уход за инкурабельным больным, кратковременного отдыха. Такой вид ухода возложен на выездные патронажные службы, специалистов дневных стационаров при хосписах.
Паллиативную помощь специалисты могут оказывать в домашних условиях, амбулаторно или в специализированных стационарах. Первая форма ухода разрешена при условии, что за противоболевыми кабинетами, к которым относятся пациент, закреплен медицинский транспорт. При этом должна быть сохранена преемственность лечения в больнице. Специалисты при этом не обязаны находиться с больным круглые сутки, основная часть ухода ложится на родственников.
Амбулаторная паллиативная помощь проводится в кабинетах противоболевой терапии. Персонал, закрепленный за ними, осуществляет консультации и лечение больных в условиях дневного стационара. Если последний отсутствует, то паллиативные койки размещают в обычной больнице. Такой тип ухода разрешена пациентам, которые способны самостоятельно посещать медицинское учреждение.
Стационарная форма паллиативной помощи предполагает размещение инкурабельного больного в специализированное отделение. Она включает круглосуточный медицинский уход, психологическую поддержку пациента и его родных, питание.
Методы
В задачи персонала отделений «паллиативных коек» входит уменьшение боли пациентов, формирование отношения к смерти, как к естественному процессу, обеспечение максимально комфортных условий жизни, стабилизация эмоционального состояния больного и близких.
С целью купирования болевых ощущений проводится симптоматическая терапия с использованием обезболивающих препаратов. В ряде случаев лечащий врач рекомендует пройти курс физической реабилитации, регулирует режим дня пациента. Это позволяет максимально улучшить качество жизни больного. Данная методика проводится в основном на поздних стадиях заболеваний, когда боль становится основным отягощающим фактором.
Психологическая поддержка направлена на предупреждение развития глубоко стресса, депрессии после вынесения человеку страшного диагноза. Последствием таких состояний может стать полное отрицание болезни, отказ от необходимого лечения, преждевременная смерть. Необходимость изменения образа жизни и угроза летального исхода действуют отрицательно на психику не только самого человека, но и его близких. При этом они не всегда в состоянии оказать правильную поддержку, которую предоставляют психологи отделений «паллиативных коек».
Сталкиваясь с серьезной болезнью, у многих возникают материальные проблемы по причине необходимости больших затрат на лечение, улучшение жилищных условий. Не все граждане осведомлены о наличии социальных льгот в таких случаях, поэтому специалисты информируют людей об их правах, разрабатывают совместно с врачом план социальной реабилитации.
Типы учреждений
Услуги паллиативной помощи предоставляют не только в узкопрофильных клиниках, но и в неспециализированных медицинских учреждениях. К последним относят районные и амбулаторные службы сестринского ухода, дома престарелых, отделения больниц общего профиля. При этом персонал не всегда обладает достаточной квалификацией для ухода за инкурабельными больными, поэтому предусмотрена возможность постоянной консультации со специалистами. Работа в таких заведениях должна быть налажена таким образом, чтобы человек с неизлечимой болезнью получал помощь максимально быстро. К специализированным учреждениям относят хосписы, отделения паллиативной помощи, кабинеты противоболевой терапии.
Медицинских заведений с отделениями «паллиативных коек» в России недостаточно. Особенно это касается небольших регионов, поэтому многим больным приходится оставаться дома. Сейчас таких учреждений насчитывается не больше 100, а по подсчетам экспертов еще нужно открыть минимум 500.
Когда нельзя вылечить:
7 вопросов о паллиативной помощи![]()
Зачем нужна паллиативная помощь, надо ли вставать на учет и что делать, если человек или его родственники настаивают на продолжении лечения
Когда люди слышат вердикт «неизлечим», им становится страшно. Пугает все: и близость финала, и возможные физические страдания, но главное — непонимание, что же теперь делать. Как избежать боли, как сохранить достоинство, как не остаться один на один со своей бедой, как наполнить жизнью дни до конца жизни.
Тогда на смену куративной (лечащей) медицине приходит паллиативная помощь — она включает в себя медицинскую, социальную и психологическую поддержку. А иногда паллиатив подключают еще на стадии лечения.
Мы собрали семь самых острых, самых болезненных вопросов, которые возникают у людей, когда речь заходит о паллиативной помощи. Ответы на них подготовили специалисты Фонда помощи хосписам «Вера» и нашего портала, а также Ольга Васильевна Осетрова, главный врач Самарского хосписа.
Нет, это не всегда так. Когда болезнь вылечить невозможно, врач ставит другие цели: уменьшить боль, увеличить продолжительность жизни, сохранить или улучшить ее качество. А еще, бывает, что продолжение лечения опасно для жизни (например, появились признаки остановки работы печени или почек), тогда отмена агрессивного лечения — это возможность продления жизни.
Да, могут. Но только в случае, если продолжение лечения несет фатальные риски, и это подтверждают результаты анализов. Или если оно неэффективно, но агрессивно.
Если же речь о лечебных мероприятиях, которые улучшают качество жизни человека и пусть не излечивают, но замедляют течение заболевания, то их следует продолжать.
Признание пациента нуждающимся в паллиативной помощи — это фиксация его состояния в медицинской документации. Непризнание этого факта ничего не меняет в назначениях, но ограничивает получение паллиативной помощи, в том числе, медицинских изделий — например, кресла-коляски или кислородного концентратора.
Своевременное подключение паллиативной помощи значительно улучшает эффект лечения, повышает качество жизни и достоверно продлевает жизнь. Особенно при неблагоприятном прогнозе. Например, в онкологии поддерживающая терапия использует принципы и методы паллиативной помощи для всех категорий пациентов.
Вас может удивить, но в хосписах зачастую в буквальном смысле кипит жизнь — по крайней мере до пандемии там почти каждый день проходили концерты, мастер-классы, вечера чтения и настольных игр. И конечно же, происходят всякие истории. Координаторы фонда «Вера» (сотрудники, которые занимаются всей немедицинской помощью в хосписах) иногда их записывают.
Пожалуйста, почитайте наши небольшие зарисовки из хосписов : короткие и длинные, грустные и смешные, личные и «подслушанные», но всегда очень трогательные.
Людям с онкологическими заболеваниями такое заключение дает врач-онколог (при наличии гистологически верифицированного диагноза). В других случаях взрослым пациентам — врачебная комиссия или врачебный консилиум медицинского учреждения, где наблюдается пациент. А детям — только врачебная комиссия.
Не дают заключение о нуждаемости в паллиативной помощи: как быть? Как получить паллиативную помощь пациентам с разными диагнозами и что делать, если в поликлинике отказываются выдать нужное заключение
Функциональные кровати для дома: какую выбрать?
![]()
Что дает специальная кровать, какие они бывают, сколько стоят и что нужно проверить, если вы берете б/у кровать
Ваш близкий человек тяжело болен и больше не может встать с кровати без посторонней помощи. Или дела обстоят еще хуже: даже повернуться или изменить положение тела для него — проблема. Чтобы облегчить жизнь и тяжелобольному, и тем, кто за ним ухаживает, стоит задуматься о замене обычной кровати на функциональную (их еще называют «медицинские»). Разбираемся, какие они бывают, зачем нужны и сколько стоят.
В чём функциональность?
Самая распространенная функция медицинской кровати — это подъем изголовья . Это основное, что требуется тяжелобольному человеку, чтобы принимать сидячее положение, не собирая вокруг гору подушек. Поднимать изголовье нужно для того, чтобы умыться, попить или поесть — и не поперхнуться; чтобы поменять положение тела — это профилактика застоя и пролежней. И вообще, чтобы бодрствовать, ведь в положении лежа мы только спим или отдыхаем.
Вторая функция, которая, как правило, есть у кровати — подъем ног. Это нужно, чтобы человек не сползал при поднятом изголовье.
Благодаря функции «кардиокресло» ноги, наоборот, можно опустить. Тогда в кровати можно просто сидеть.
![]()
Важная функция, которая бывает у дорогих моделей кроватей, — регулировка по высоте . Она подойдет людям, которые ведут активный образ жизни — пересаживаются на коляску, ходят с поддержкой. С ней же родственникам или медицинскому персоналу удобнее выполнять гигиенические процедуры у тех, кто совсем не двигается.
![]()
Функция бокового переворота нужна не всем, но может помочь в уходе.
Как правило, у кровати есть бортики . Они могут подниматься, опускаться или вставляться в специальные пазы. Бортики не только защищают от падения, но и служат поручнями, за которые удобно держаться.
Есть кровати с поворотным оснащением , на которых часть манипуляций человек может делать сам.
Бывают кровати с санитарным оснащением , на котором можно проводить гигиенические процедуры, не пересаживая подопечного в туалетное кресло.
![]()
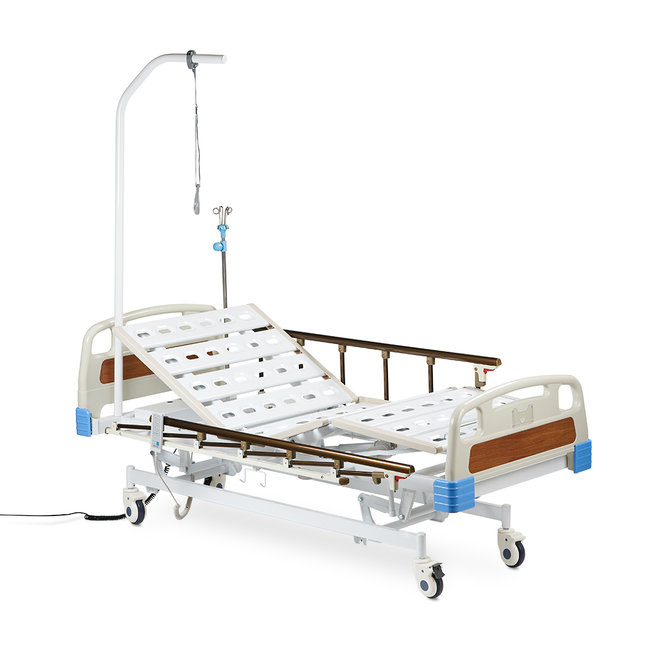
Из чего состоит функциональная кровать
Функциональная кровать — это металлическое основание (станина) длиной примерно 2 метра и шириной 90-100 см. Обычно оно неразборное, но есть удобные для транспортировки модели, которые состоят из двух половин. Для полных людей бывают модели с более широким основанием. Есть кровати, которые можно удлинить.
К станине в изголовье и в ногах пристегиваются спинки. Они бывают белые — тогда кровать выглядит по-больничному, но встречаются и в более привычных для дома цветах — под темное или светлое дерево.
![]()
Дарья Догадова , специалист по обучению проекта «Мастерская заботы» фонда «Вера» :
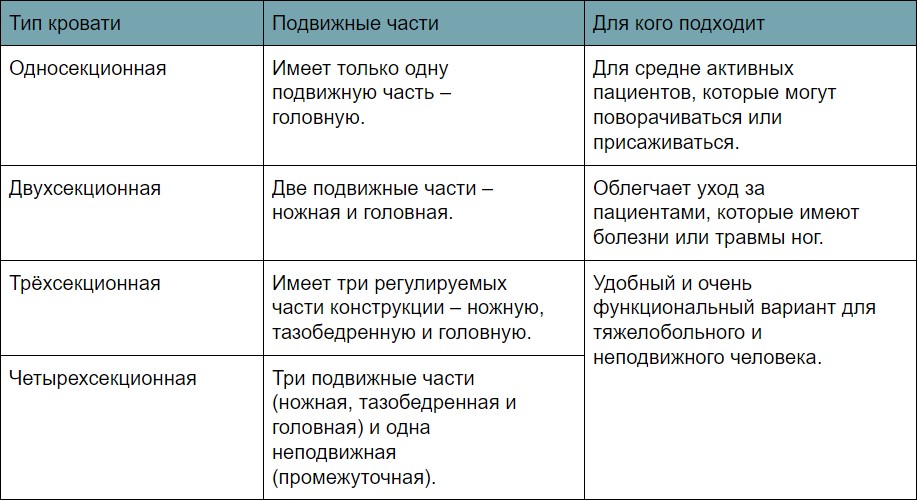
Ложе многофункциональной кровати состоит из нескольких секций, которым можно задавать желаемый угол наклона, настраивая каждую секцию по отдельности. Чем больше в кровати секций, тем на более «сложного» пациента она рассчитана.
![]()
Когда человек уже не может сам встать с обычной кровати, а в перспективе его ждет еще бòльшая степень обездвиженности, имеет смысл переходить на функциональную кровать.
Раньше жили без таких кроватей – и ничего
Дарья Догадова :
Раньше, когда таких кроватей не было, приходилось придумывать различные приспособления — дополнительные подушки, одеяла и матрасы для придания телу удобного положения. Ставили стулья по бокам кровати и использовали их вместо бортов и опоры.
Наталья Колесникова, главный специалист патронажной службы сестричества благоверного царевича Димитрия:
Если родственники пациента позаботились о том, чтобы у него была функциональная кровать, легче становится и ему самому, и ухаживающим. С таким оборудованием человека можно легко и поднять, и усадить. И патронажная сестра при этом не сорвет спину. Улучшается и качество ухода, и настроение.
Конечно, есть способы посадить тяжелобольного человека и без функциональной кровати. Но любые лишние манипуляции причиняют ему дискомфорт, а иногда и острую боль.
Кровать добавляет тяжелобольному человеку множество возможностей. Он может самостоятельно поворачиваться на бок, держась за боковые ограждения. Если есть «гусь» — специальный крюк в изголовье — он может приподниматься.
![]()
Что лучше – механическая кровать или кровать с электроприводом?
Артем Шалимов:
Если пациент самостоятелен, желательна кровать с электроприводом. Тогда с помощью пульта он сможет управлять ею сам.
Если пациент не самостоятелен — достаточно механического привода (его называют «червячный»). Это ручка «в ногах», которая легко крутится, чтобы, например, поднять изголовье кровати. Хотя пульт электрической кровати облегчит уход за больным, особенно его пожилым родственникам.
![]()
Есть и более простые кровати, без механизма. Для подъема изголовья в них используется фиксатор, как у раскладушек или лежаков. Но здесь требуются недюжинные усилия: поднимать основание кровати с лежащим на нем человеком и вовремя фиксировать планкой несколько раз в день — задача не из легких.
Бывают еще гидравлические регулировки, но они в домашних условиях практически не используются.
Порядок действий, чтобы помочь человеку встать на ноги. Подходит для людей, которые в состоянии постоять, пройтись в сопровождении или с ходунками.
1. Поднять изголовье (если кровать с электроприводом — воспользоваться пультом);
2. Подождать несколько минут, пока у человека нормализуется кровообращение;
3. Попросить человека повернуться на бок (самостоятельно или с помощью ухаживающего), свесить ноги и поставить их на пол;
4. Приподнять ложе кровати и переместить бедра ближе к краю кровати;
5. Снова приподнять ложе и переместить бедра. В конце перемещений подопечный самостоятельно стоит на ногах, в районе ягодиц опираясь о кровать. Это положение безопасно;
6. Попросить человека потоптаться, стоя у кровати, чтобы восстановить кровообращение. Затем - подставить под руки ходунки, чтобы больной мог медленно отойти от кровати под наблюдением ухаживающего.
А если человек привык спать с супругом?
Лариса Борисенко, старшая патронажная сестра фонда помощи людям с БАС и другими нейромышечными заболеваниями «Живи сейчас» :
У некоторых фирм есть двуспальные функциональные кровати, но у них поднимаются только головной и ножной концы, и при этом они достаточно дороги. Существует также модель, в которой обе части для двоих спящих зафиксированы на одной раме. При этом одна часть поднимается как функциональная, а другая — нет.
Как быстро привыкает к новой кровати человек с деменцией?
Лариса Борисенко:
Очень долго. К новой кровати человека с деменцией нужно готовить постепенно. Сначала просто показать кровать, предложить присесть, прилечь. Кровать стоит застилать знакомым по цвету покрывалом.
Можно покупать б/у функциональную кровать?
Можно. При этом нужно проверить работу всех функций кровати — подъём изголовья и ножной части, ложа.
А вот при покупке новой кровати надо внимательно смотреть комплектацию. Продавцы нередко снижают цены на кровать без комплектующих; можно купить дешевую кровать, но она придёт, например, без матраса. После покупки всех недостающих комплектующих такая кровать может обойтись дороже.
Как подготовить комнату к установке кровати
Артём Шалимов:
Убедитесь, что кровать поместится в помещении, в которое вы хотите ее поставить. Бывает, люди соблазняются описанием кровати и покупают самую-самую, а впихнуть ее в маленькую комнату не получается.
Из комнаты, где планируете поставить кровать, уберите ковры и часть мебели. Электрические провода разместите так, чтобы они не были на полу. Подведите дополнительную розетку — количество электроприборов при обслуживании лежачего больного может увеличиться. Кровать поставьте головным концом к стене — так человеку будет комфортнее. Для удобства ухода необходимо оставить проходы с двух сторон.
Наталья Колесникова:
Даже к функциональной кровати неплохо приобрести несколько подушек (или валиков) разного размера и жёсткости, чтобы обкладывать ими человека в разных положениях.
Ещё нужен прикроватный столик. Хорошо, если он будет с поворотной столешницей — чтобы надвигать его на кровать во время приёма пищи, а после сдвигать в сторону. За таким столом человек может поесть и сам.
![]()
Сколько стоит функциональная кровать?
Евгения Сорокина, менеджер по закупкам фонда помощи хосписам «Вера»:
Цены на функциональные кровати различаются в зависимости от производителя. Неплохую функциональную кровать китайского производства можно приобрести примерно за 100 тысяч рублей. Стоимость бельгийских, например — около 150 тысяч. Кровати с электроприводом дороже механических.
Для тяжелобольных людей, которые сохраняют некоторую мобильность, вместе с кроватью покупается «гусь». Это стойка со штангой, которая монтируется в изголовье кровати.
Она стоит от 3 тысяч рублей. На штангу вешают специальные ремни, хватаясь за которые, человек может подтянуться. Также может понадобиться инфузионная стойка еще за 2 тысячи рублей.
В дополнение к кровати нужно купить поролоновый матрас в чехле, он стоит около 4,5 тысяч рублей. При необходимости покупается противопролежневый матрас. Ячеистый противопролежневый матрас стоит 2-3 тысячи рублей, трубчатый — дороже.
Где купить функциональную кровать?
Евгения Сорокина:
Лучше всего функциональную кровать выбирать лично в шоурумах фирм-поставщиков. Обратите внимание, насколько удобно ухаживающим ставить и убирать (складывать) ограничительные поручни. В чешских моделях, например, поручни складываются гораздо мягче, чем в китайских.
Лидер среди китайских производителей — компания «Армед» . Хорошие чешские кровати есть у фирмы «Linet» . Их можно купить как напрямую через представительство фирмы в России, так и через дистрибьютора — ООО «Ньюмедсервис» . Компания «Медтехника» занимается и армедовскими, и российскими кроватями. У компании есть шоурумы, в которых можно посмотреть разные модели.
Мы купили такую сложную штуку – нужно ли нам чему-то ещё учиться?
Дарья Догадова:
Родственникам тяжелобольного человека необходимы знания об основах ухода за их близким. Если есть возможность, обратитесь к медицинским работникам, чтобы они рассказали и показали, как придавать основные удобные позы для человека в кровати.
Если такой возможности нет, посмотрите обучающие ролики на Youtube-каналах «Про паллиатив» или «Мастерская заботы» . В них подробно показано, как перемещать тяжелобольного человека и ухаживать за ним. Обратите внимание: везде ложе кровати поднято так, что ухаживающему не приходится наклоняться.
Подготовила Дарья Менделеева
Смотрите видео по теме:
Паллиативная помощь
![Кому оказывают паллиативную помощь]()
Паллиативная помощь - что это такое простыми словами?
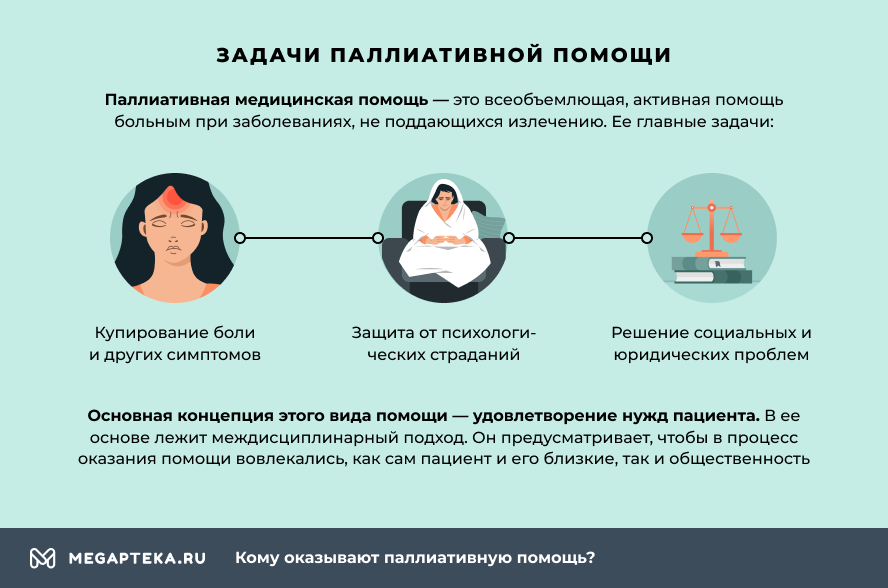
- купирование боли и других симптомов;
- защита от психологических страданий;
- решение социальных и юридических проблем.
Основная концепция этого вида помощи – удовлетворение нужд пациента, независимо от того, где она оказывается – на дому, в стационаре или в хосписе. В ее основе лежит междисциплинарный подход. Он предусматривает, чтобы в процесс оказания помощи вовлекались, как сам пациент и его близкие, так и общественность.
Оказывается паллиативная помощь бесплатно. Гарантии ее бесплатного оказания в России закреплены на законодательном уровне.
![]()
Кому положена паллиативная медицинская помощь
- с тяжелыми хроническими болезнями, которые не могут обслуживать себя самостоятельно;
- при деменции, после перенесенных инсультов и неврологических патологиях, вызвавших необратимые изменения;
- при снижении (прекращении) функционирования органа, например, при тяжелой печеночной, почечной, сердечной недостаточности, кода невозможно достичь ремиссии;
- с травмами, лишающими движений.
- различные формы онкологии без ремиссии;
- врожденные или приобретенные поражения центральной нервной системы (ЦНС);
- неоперабельные врожденные пороки развития;
- неизлечимые прогрессирующие соматические патологии на поздних стадиях;
- травмы и различные заболевания, вызвавшие снижение функций организма.
Для облегчения жизни и уменьшения страданий ПМ не ограничивается обезболиванием. Она использует различные медицинские манипуляции и лекарственные препараты.
Используемые методы
Современная ПМ предлагает онкологическим больным множество методов, улучшающих качество жизни и увеличивающих ее продолжительность.
- Молекулярно-генетическое тестирование – знания о генетике опухоли позволяют применять иммуно-онкологические и таргетные препараты, которые дают возможность снизить интенсивность симптоматики и даже уменьшить размеры некоторых неоперабельных образований. Иногда при существенной регрессии опухоли становится возможным проведение хирургического вмешательства для полного удаления ее остатков.
- Химиоэмболизация опухоли – заключается в подведении к злокачественному образованию высоких доз препаратов для химиотерапии при исключении их циркуляции в общем кровотоке. Процедура не избавляет от онкологического процесса, но уменьшает и приостанавливает его развитие.
- Радиочастотная абляция (РЧА) – метод используется не только в онкологии, но особенно высокую эффективность он показал при паллиативном лечении. Нередко РЧА позволяет избавить от болезни ослабленных пациентов, которым из-за тяжелых сопутствующих патологий нельзя проводить химиотерапию и операции.
- Имплантация венозных инфузионных порт-систем – одним из самых распространенных методов лечения онкологии является химиотерапия. Введение цитостатиков приводит к флебитам и повышает риск тромбозов. Чтобы исключить нежелательные эффекты со стороны сосудов и создать более комфортные условия лечения, применяются инфузионные порт-системы – специальные устройства для введения препаратов. Система устанавливается на длительный срок и полностью исключает повреждение вен.
- Установка стентов – при прогрессировании патологического процесса нередко опухолевые ткани перекрывают просвет полых органов (пищевода, трахеи, кишечника). В итоге больной погибает от голодной смерти, удушья или кишечной непроходимости. Заблаговременно проведенное стентирование позволяет предотвратить тяжелое состояние без оперативного вмешательства по формированию обходного пути для прохождения пищи, воздуха, каловых масс.
Как получить паллиативную помощь на дому?
Заключение о том, что пациент нуждается в услугах ПМ онкологическим больным выдает онколог. Важное условие его получения: наличие диагноза, подтвержденного гистологически. При других заболеваниях заключение взрослым пациентам выдает врачебная комиссия или консилиум того лечебного учреждения, где наблюдается больной. Детям заключение о необходимости в паллиативной помощи выдается только врачебной комиссией.
Читайте также: