Для лежачих больных приспособления на кровать под попу
Обновлено: 16.05.2024
Пролежни представляют собой болезненные повреждения кожного покрова, возникающие в результате длительного, непрерывного сдавливания тканей. Развитию пролежней преимущественно подвержены люди, перенесшие тяжелое заболевание или костные переломы, вследствие чего находящиеся в обездвиженном состоянии.
Лечение данного осложнения является довольно длительным и тяжелым, в запущенных случаях – требующим помощи квалифицированного специалиста. Для того, чтобы подобрать наиболее эффективное средство от пролежней, врач должен определить стадию патологического процесса. Кроме того, допускается лечение пролежней народными средствами. Самые эффективные рецепты народной медицины проверены временем и помогают достичь желаемых результатов, однако перед их применением необходимо проконсультироваться с лечащим врачом.
Профессиональный уход за лежачими больными, помощь в выборе лекарственных препаратов для лечения пролежней предлагают высококвалифицированные специалисты клиники реабилитации Юсуповской больницы.

Основные задачи лечения пролежней
Лекарственные средства против пролежней специалисты клиники реабилитации Юсуповской больницы подбирают в индивидуальном порядке, после проведения тщательного осмотра и определения стадии заболевания. При отсутствии эффективности от консервативной терапии может быть назначено проведение хирургического вмешательства.
Медикаментозное лечение пролежней имеет следующие задачи:
- стимулировать кровообращение в пораженных тканях;
- устранить некротические массы с поверхности пораженного участка кожи;
- активизировать регенеративные процессы в ранах.
Параллельно с лечением в клинике реабилитации Юсуповской больницы проводятся обязательные мероприятия по профилактике пролежней.
Лечение пролежней в Юсуповской больнице
Наиболее благоприятный прогноз имеет лечение пролежней, диагностированных на ранних стадиях. В каждом случае врачи Юсуповской больницы используют индивидуальный подход.
Для лечения пролежней первой стадии применяется камфорный спирт (каждые 2-3 часа необходимо протирать спиртом места покраснений кожи) и спиртовая настойка софоры японской (несколько раз в сутки обрабатывать настойкой пораженные участки).
Применение влажных салфеток, обладающих антисептическим действием, не рекомендовано, так как свежеобразованные пролежни должны оставаться в сухости, необходимой для предотвращения отмирания тканей и образования некротических масс.
На второй стадии пролежней целесообразно использовать медикаментозные средства:
- антисептики (хлоргексидин);
- мази (ранозаживляющие, противовоспалительные и т.д.);
- гидрогелевые повязки со специальным гелем, препятствующим проникновению болезнетворных бактерий в раны;
- ранозаживляющие аппликации.
Несмотря на довольно высокую стоимость гидрогелевых салфеток и аппликаций, эти средства очень востребованы при лечении пролежней, так как они способствуют более быстрому заживлению ран и значительно снижают риск развития осложнений.
Опасность последних стадий развития пролежней заключается в высокой вероятности их перехода на здоровые участки кожных покровов. Для предупреждения данного процесса на третьей и четвертой стадии заболевания целесообразно проведение хирургического вмешательства для очищения раны от некротических масс. После подобной операции начинают процедуры, способствующие заживлению ран и язв.
В наше время известны четыре группы лекарственных препаратов, которые необходимо применять на поздних стадиях развития пролежней:
- некролитического действия: трипсин, коллагенозин и пр.;
- регенерирующего действия (способствующие восстановлению тканей): мазь с экстрактом каланхоэ, винилин, бепантен и т.д.;
- противовоспалительного действия: альгофин, дексаметазон и пр.;
- средства для стимуляции кровообращения в пораженных участках: пирикарбат и др.
Подбирать наиболее подходящее в каждом случае средство от пролежней должен хирург. Эффективная схема лечения разрабатывается им с учетом состояния здоровья пациента, индивидуальных особенностей его организма, а также степени вероятности развития тяжелых осложнений.
Как выбрать самое лучшее средство от пролежней у лежачих больных
Как уже известно, лечение пролежней проводится с применением лекарственных препаратов из разных фармакологических групп. Лучшее средство от пролежней у лежачих больных в том или ином случае подбирается на основе множества факторов.
Наиболее часто для лечения пролежней применяются следующие лекарственные препараты:
- хлоргексидин: данным антисептиком обрабатываются поврежденные поверхности кожи и слизистые оболочки половых органов. Благодаря наличию на флаконе специального тонкого «носика» исключается непосредственный контакт с пролежнями при их обработке;
- левосин: этот препарат относится к ранозаживляющим средствам, кроме того, он оказывает антибактериальное и противовоспалительное действие. Левосин применяется для лечения язв на начальных стадиях развития. Мазь обладает мощным ранозаживляющим действием, терапевтический эффект достигается в достаточно короткие сроки;
- дексаметазон: данный высокоэффективный лекарственный препарат оказывает выраженный противовоспалительный эффект. Он предназначен для внутримышечного введения и обладает широким спектром применения. Кроме лечения пролежней, дексаметазон используется для борьбы с острыми воспалительными процессами в надпочечниках, бурситом, патологиями суставов, бронхиальной астмой и другими патологиями;
- метронидазол: этот антибактериальный препарат имеет узкий спектр действия. Его применяют для лечения гнойных пролежневых ран, при наличии сепсиса и для его профилактики. Метронидазол предназначен для перорального или внутримышечного применения. Данное лекарственное средство препятствует быстрому размножению болезнетворных микроорганизмов, способствует устранению неприятного запаха из раны;
- коллагенозин: является некролитическим средством, с помощью которого лечат различные травмы и нарушения целостности кожи. Данный бальзам не относится к лекарственным препаратам, а является дополнительным элементом противопролежневой терапии;
- пирикарбат: данное лекарственное средство применяется для того, чтобы стимулировать кровообращение в тканях, пораженных пролежнями;
- винилин - данный медикаментозный препарат способствует скорейшему восстановлению тканей в поврежденных участках кожи и ускорению процесса их заживления;
- пантенол: обеспечивает надежную защиту гнойной раны от проникновения в неё болезнетворных микроорганизмов и ускорение регенеративных процессов в пораженных тканях.
Лечение пролежней является сложным и достаточно длительным процессом, успешность которого напрямую зависит от того, насколько правильно был подобран препарат, соответствует ли он определенной стадии пролежней.
Благодаря правильно организованному процессу лечения с соблюдением всех общеизвестных правил ухода за лежачими больными, пациентам клиники реабилитации Юсуповской больницы удается добиться успешного излечения в кратчайшие сроки и без развития серьезных осложнений. Противопролежневая терапия проводится с применением самых современных лекарственных препаратов, которые уже доказали свою эффективность и безопасность.
В клинике имеются все условия, необходимые для комфортного пребывания лежачих больных: уютные палаты, оборудованные специальными кроватями с противопролежневыми матрасами, полноценное сбалансированное питание, обогащенное белковыми продуктами. Внимательный и чуткий медицинский персонал оказывает круглосуточную помощь каждому пациенту.
Задать вопросы об условиях госпитализации больного в клинику реабилитации, записаться на прием к врачу можно по телефону Юсуповской больницы либо на сайте через форму обратной связи.
Круги от пролежней для лежачих больных – эффективное лечение
Пролежни – это патологические изменения кожных покровов, характеризующиеся омертвением мягких тканей и подкожной клетчатки. Наиболее часто пролежни возникают у лежачих больных. На фоне постоянного контакта кожи с твердой поверхностью у человека развивается нарушение лимфо- и кровообращения, проявляющееся в виде повреждений. На начальных стадиях пролежни не представляют опасности для здоровья человека, однако в запущенных случаях они могут превратиться в глубокие гноящиеся раны.
Юсуповская больница в Москве предоставляет услуги квалифицированного медицинского персонала, способного в любой момент оказать нужную помощь пациенту, а также проконтролировать его состояние в стационаре.
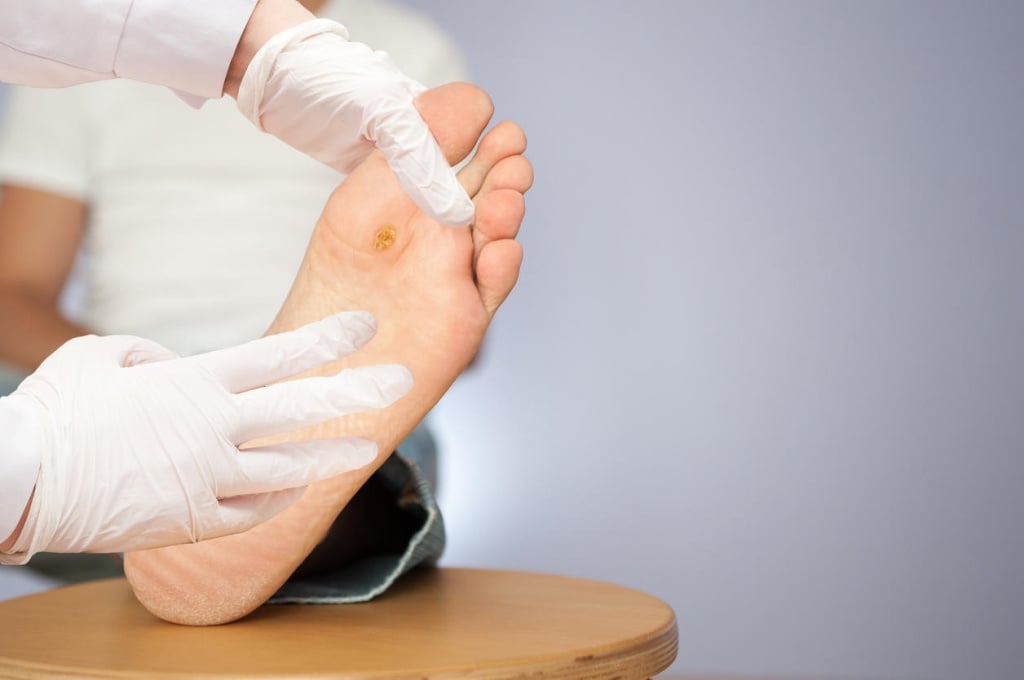
Причины появления пролежней
Непосредственной причиной появления пролежней считается сдавливание мягких тканей между твердой поверхностью и самой костью. К клеткам в сдавленном участке тела не поступает кислород и другие питательные вещества, в результате чего развивается постепенный некроз. К группе риска относятся люди с ограниченной подвижностью, возникшей вследствие:
- комы;
- седаций;
- хирургических вмешательств;
- параличей различной локализации;
- других травм и патологий, требующих постельного режима или передвижения на инвалидном кресле.
К факторам риска возникновения пролежней также относятся:
- пожилой возраст больного. С возрастом кожный покров теряет эластичность и упругость, становится более сухим и тонким, что уменьшает способность кожи к регенерации, а также увеличивает вероятность развития пролежней при соответствующих болезнях;
- маленький вес и атрофия мышц. Жировая и мышечная ткани являются прослойками, выступающими своеобразным барьером между костями. При условии их отсутствия риск травматизации костей и нарушения кровоснабжения вследствие чрезмерной нагрузки повышается;
- недержание кала и мочи. У пациентов с неконтролируемым мочеиспусканием и дефекацией риск развития пролежней выше, поскольку влажная кожа более уязвима к появлению кожных повреждений, а бактерии, содержащиеся в кале и моче, могут спровоцировать развитие инфекции на месте ран;
- неврологические заболевания, повреждение спинного мозга. Пролежни у пациентов с параличами образуются чаще и держаться дольше, так как при таких состояниях человек не чувствует дискомфорта и боли, вызываемых сдавливанием мягких тканей. Локализация повреждений может быть атипичной;
- несбалансированное питание и недостаточное потребление жидкости. Вода является основной составляющей всего организма человека, она отвечает за нормальное функционирование обменных процессов клетках, а также за правильное кровообращение. Если человек потребляет недостаточное количество жидкости и питательных элементов с пищей, обмен веществ нарушается, и риск возникновения пролежней возрастает;
- сухость или влажность кожи. Состояние кожных покровов должно быть стабильным, без излишней влаги или сухости. Важно следить, чтобы пациент не потел, не перегревался, поскольку все эти факторы могут негативно отразиться на эластичности кожи;
- постоянное трение, скольжение, мышечные спазмы. Чрезмерное трение или скольжение может вызвать раздражение кожных покровов и, как следствие, нарушение их целостности. Непроизвольные движения при спазмах могут стать причиной излишнего трения о кровать, простынь, подушку и т.д.;
- курение. Курение вредит здоровью, а особенно в случае лежачих больных. Курильщики страдают от недостатка кислорода, что может стать причиной плохого кровоснабжения клеток, и, как следствие, затяжных пролежней;
- нарушение поведения. При неадекватном поведении пациента он может отвергать любую помощь со стороны, препятствовать уходу, что затруднит выполнение ухаживающих манипуляций.
Должный и постоянный уход за пациентом минимизирует риск развития пролежней, а также позволяет следить за состояние кожных покровов, предотвращая появление повреждений разного характера.
Лечение пролежней
Лечение пролежней любой степени происходит исключительно по указаниям лечащего врача. Самолечение в данной ситуации категорически запрещено, так как неправильно подобранная терапия может не только не оказать никакого эффекта, но и спровоцировать дальнейшее стремительное развитие заболевания. Принципами лечения пролежней являются:
- восстановление крово- и лимфотока на месте повреждения;
- обработка ран;
- манипуляции, вызывающие отторжение некротических масс.
Для обеззараживания раны и удаления некротических масс в клинике реабилитации Юсуповской больницы используются специальные антисептические растворы, а также инструменты, позволяющие быстро и эффективно провести манипуляцию. После очищения раны проводится перевязка с ранозаживляющими и восстанавливающими препаратами, препятствующая попаданию инфекции извне. При тяжелых случаях (особенно у пожилых лежачих пациентов) применяется антибиотикотерапия. Врачи Юсуповской больницы назначают лечение пролежней по сугубо индивидуальным показателям и требованиям, поскольку именно такой подход является наиболее результативным.
Профилактика пролежней является ключевой частью ухода за лежачими пациентами, так как предупредить болезнь гораздо легче, чем в последствии ее лечить. Эффективным средством, предотвращающим появление пролежней, является специальный резиновый круг. От пролежней он защищает, не позволяя ранам соприкасаться с поверхностью. Круг помещается под пациента, избегая соприкосновения материала с поврежденным участком кожи так, что полая часть внутри круга была под раной. Такая манипуляция помогает улучшить кровоток к тканям, препятствуя развитию пролежней. Резиновый круг от пролежней выполнен из гипоаллергенного материала, который не вызывает дополнительных раздражений при контакте с кожей.
Подкладной круг от пролежней: правила использования
Кольцо от пролежней перед применением необходимо накачать воздухом. Круги бывают разного размера – большие, средние и маленькие. Каждый размер предназначен для разных областей тела. Для наилучшего результата перед использованием круга от пролежней необходимо соблюсти такие правила:
- круг против пролежней перед использованием необходимо промыть большим количеством проточной воды с использованием неагрессивных моющих средств. Не стоит вытирать круг, достаточно дать ему высохнуть естественным образом;
- для предотвращения трения между кругом и раневой поверхностью место соприкосновения необходимо перестелить пленкой из гипоаллергенного материала;
- для улучшения процесса регенерации перед использованием кольца необходимо провести обеззараживающие манипуляции на ране для предотвращения попадания инфекций;
- во время использования круга он должен располагаться полой частью в районе ягодиц, лопаток или крестца.
- сам пролежень не должен соприкасаться с кругом. Чтобы избежать нежелательного трения, необходимо выбирать круг соответственно размерам бедер и спины пациента.
Должный уход за лежачими пациентами необходим для поддержания нормального качества их жизни. Медицинский персонал Юсуповской больницы обладает высоким профессионализмом и большим опытом обращения с пациентами с ограниченной подвижностью. Современное оснащение нашей клиники делает пребывание в стационаре максимальном комфортным. Для записи на консультацию к врачу можно позвонить по телефону Юсуповской больницы. Врач-координатор ответит на все ваши вопросы.
Как обеспечить необходимый уходу за лежачими больными

Как обеспечить необходимый уходу за лежачими больными
Лежачие больные частично или полностью теряют способность к самообслуживанию. Хлопоты по уходу за лежачим больным в домашних условиях, если нет возможности нанять сиделку, берут на себя члены семьи. Близким нужно подготовиться психологически, знать, какие осложнения могут возникать у пострадавших при длительном лежании и обучиться правильному уходу за обессиленным человеком.
Чем опасно длительное пребывание в постели
У человека без движения меняются функции всех органов. Из-за отсутствия работы мышц кровь по венам течет медленнее, и общим для всех тканей становится риск застоя крови, который, в свою очередь, может привести к образованию тромбов.
Если не следить за состоянием лежачих больных, то к их основной патологии присоединяются осложнения:
- мышечная слабость,
- пролежни,
- инфекции,
- проблемы с выделением мочи, запоры,
- воспаление легких.
К лежачему больному также необходим особый психологический подход, так как болезнь нередко влияет на его характер и манеру общения с окружающими.
Контроль состояния лежачих больных

Чтобы поддерживать стабильную работу всех систем организма и вовремя увидеть признаки ухудшения, нужно каждый день проводить осмотр. Хоты бы один из членов семьи должен следить за следующими параметрами:
- температурой тела,
- артериальным давлением,
- пульсом,
- частотой дыхательных движений,
- влажностью и оттенком кожи,
- количеством, цветом и запахом мочи,
- цветом кала и наличием примесей в нем.
Все данные желательно записывать.
Температуру тела измеряют утром перед завтраком и вечером перед ужином. Нужно всегда пользоваться одним и тем же градусником и ставить его в одно и то же место: подмышечную область, полость рта, паховую складку, влагалище или прямую кишку. В прямой кишке измеряется так называемая базальная температура, которая выше нормы на 1° по сравнению с областью подмышки.
При некоторых патологиях важно следить за сердечным ритмом и насыщенностью крови кислородом. Если родственники решают сами ухаживать за лежачими больными, следует позаботиться, чтобы дома был пульсоксиметр. Датчик прибора надевают на средний палец, а результаты выводятся на дисплей.
Все сотрудники пансионата «Тульский дедушка» умеют оказывать первую медицинскую помощь. В экстренных ситуациях больных доставят в стационар.
Устройство спального места

Медицинская кровать с приводом
Приспособления для лежачих больных: подставки для ног, опорные рамки, валики
Первым пунктом в уходе за лежачим больным стоит создание необходимых для его передвижения условий.
Чтобы пострадавшему было удобно, а ухаживающий легко мог менять его положение в постели, пересаживать на кресло, нужна функциональная кровать с 3 подвижными секциями: для ног, туловища и головы. Желательно, чтобы имелись колесики.
Если нет возможности приобрести медицинскую кровать, то
адаптируют домашнюю, подставляя под ножки колодки. Также к ней прикрепляют трос, чтобы больной мог приподниматься самостоятельно. Пригодятся в уходе подколенные и подзатылочные валики, подставка для ног, мешающая сползанию с кровати.
В «Тульском дедушке» есть все необходимое оборудование, чтобы обеспечить больному человеку максимально возможный комфорт. Кровати из 4 секций оснащены складными бортиками, защитными бамперами, стойками под капельницы. Для профилактики пролежней используются ячеистые матрасы.
Правила перемещения больного
Менять положение человека в постели нужно каждые 2 часа, чтобы предупредить пролежни. Можно делать это даже ночью, стараясь не разбудить спящего. При перемещении лежачих больных в постели придерживайтесь таких правил:
- Когда приподнимаете или поворачиваете человека на бок, держите его спину прямо.
- Каждый раз осматривайте кожу в тех областях, где чаще всего возникают пролежни: пятки и лодыжки, ягодицы, область тазобедренного сустава, крестец, позвоночные отростки, локти, лопатки, затылок и уши.
- Нельзя допускать, чтобы человек лежал боком прямо на костном выступе — на большом вертеле бедра.
Трудности при перемещении могут возникнуть, если больному установили дренажные трубки или у него хронические боли, поэтому перед каждым движением ухаживающий предупреждает человека о том, что будет делать.
Максимальное время сидения в кресле или коляске — 1 час. Если лежачий больной частично может двигаться сам, напоминайте ему слегка менять позу каждые 15 минут: наклоняться вперед, в стороны, приподниматься, опираясь на ручки кресла.
Гигиенический уход за больными

Неприятный запах испражнений, пота не только вызывает дискомфорт у пострадавшего, но и становится причиной инфекций на коже, слизистых оболочках. Поэтому следить за чистотой тела обездвиженного человека нужно с особой тщательностью. Уход за лежачим больным включает такие гигиенические процедуры:
- интимную гигиену — дважды в день, утром и вечером;
- мытье рук и ног — каждый день;
- расчесывание волос — каждый день;
- промывание глаз и полости рта — ежедневно;
- мытье волос — 1 раз в неделю;
- бритье мужчин — 1—2 раза в неделю;
- мытье всего тела — 1 раз в неделю;
- стрижка ногтей — по мере нарастания.
Для гигиенического мытья подойдет мягкое или жидкое мыло. Им смачивают салфетки или полотенце и отбирают кожу. Участки с тонкой кожей или пролежнями нельзя тереть сильно, но обрабатывать их нужно несколько раз в день. После процедуры полностью удалите с тела остатки средства. Затем просушите кожу салфетками, полотенцем с мягким ворсом, нанесите увлажняющий или питательный крем.
Если лежачий больной частично подвижен, то в туалет он просится сам. Задача ухаживающего — вовремя доставить человека в уборную. В остальных случаях используют судно, а при недержании — подгузники.
Кормление
Кормление лежачих больных в домашних условиях становится проблемой, если питание через рот невозможно. В таких случаях придется вводить пищу через зонд или применять внутривенные питательные растворы. Техника зондового кормления доступна лишь опытным медсестрам.
Если больной в сознании, можно обсудить с ним меню. Желательно учитывать предпочтения человека. Пища должна быть разнообразной и вкусной, ведь многие больные теряют аппетит, постоянно ощущают неприятный, металлический привкус. Некоторые блюда нужно давать в протертом в виде, особенно если у человека мало зубов или установлен протез.
Часто больному не хватает сил, чтобы самостоятельно принять пищу. Тогда отдельные действия или все этапы кормления нужно провести за него.
- Помогите человеку помыть руки в тазике или продезинфицируйте их с помощью специальных салфеток, гелей и лосьонов.
- Постелите скатерть, ведь больные могут ронять пищу, не донеся ее до рта.
- Усадите человека на кровати и немного приподнимите. Нужно удерживать голову прямо, зафиксировав ее рукой. Кормить лежа крайне нежелательно. Во-первых, в горизонтальном положении тела пища с трудом проходит по пищеводу. Во-вторых, кусочки могут попасть в трахею, больной поперхнется или захлебнется.
- Ложку нельзя наполнять полностью, только на ⅔, чтобы еда случайно не пролилась.
- Перед тем как покормить человека, проверяют температуру горячих блюд или напитков. Накапайте небольшое количество еды или напитка себе на руку. Желательно, чтобы это видел больной, — он охотнее примет пищу, зная, что не обожжется.
- Нельзя кормить быстро. Ложку медленно подносят к нижней губе, больной должен чувствовать запах блюда и сам открыть рот. Если жидкая еда вытекает изо рта, то вместе с ложкой к губам подносят салфетку.
- Напитки можно давать через трубочку, в кружке или поильнике. В тяжелых случаях используют чайную ложку.

Поильник для лежачих больных
После еды губы и подбородок протирают влажным полотенцем и вытирают насухо.
Профилактика осложнений
Как предотвратить пролежни
Если строго соблюдать правила ухода за лежачим больным, пролежни появляться не должны.
- Проверяйте, чтобы простыня была туго натянута, не образуя складки.
- Следите, чтобы в постель не попадали крошки.
- Используйте мягкие подушки, резиновые круги, чтобы ослабить давление на кожу, особенно под крестцом и копчиком.
- Мокрое, грязное белье меняйте сразу.
- Места с высоким риском образования пролежней смазывайте камфорным, нашатырным или салициловым спиртом.
- При появлении покрасневших участков, помассируйте их, а затем обработайте крепким (темно-фиолетовым) раствором марганцовки.
На образовавшиеся мокрые пролежни нельзя наносить мази или бинтовать их. В некоторых случаях потребуется помощь медицинского работника в уходе за ранами.
Как не допустить запоров

Запоры — частая проблема лежачих больных, ведь из-за отсутствия общей двигательной активности страдает моторика кишечника. Для профилактики и лечения запоров рекомендуется:
- Давать больному много жидкости, даже если он не просит. Лучше остановиться на минеральной воде, натуральных соках, некрепком чае. Общее количество выпитого в сутки должно составлять 1,5—2 литра. Если есть склонность к отекам, жидкость нужно дозировать и при уходе следить за количеством мочи.
- Включить в меню продукты с большим содержанием клетчатки — крупу, овощи, фрукты. Грубые пищевые волокна стимулируют работу кишечника, поддерживают в балансе его микрофлору.
- Разрешается делать клизмы несколько раз в день.
- При выраженном запоре, если больной не может естественным образом опорожнить кишечник в течение 5—6 дней, попросите врача назначить слабительное. Выбирать лекарство самостоятельно нельзя, ведь многие из них могут вступать в реакцию с препаратами, которые уже принимает лежачий больной, или быть запрещенными при его заболевании.
Особенно важно при уходе отрегулировать стул, если основные ЛС вводят в виде свечей ректально. Когда в прямой кишке накоплен кал, всасывание препаратов замедляется или не происходит вовсе.
Как облегчить состояние при болях
Обездвиженного человека может беспокоить приглушенная или острая боль, тогда лечащий врач назначает анальгетики. Задача ухаживающего в том, чтобы помочь больному вовремя принять лекарство. Запрещено самостоятельно менять дозировку и давать человеку по его просьбе больше таблеток — сильные обезболивающие могут вызвать галлюцинации, постоянную сонливость, тошноту и запоры.
Многие препараты больной должен принимать после еды, и игнорировать эту рекомендацию нельзя. Если время приема пищи и таблеток не совпадает, не надо давать лекарство позже указанного врачом срока. Но и насильно заставлять человека есть не стоит, особенно если нет аппетита. Лучше предложите больному маленький перекус перед тем, как выпить таблетку.
Избавиться от боли или значительно ее ослабить помогут и немедикаментозные методы:
- Массаж. Ухаживающему родственнику нужно обучиться делать легкий массаж, растирать кожу. Особенно полезны разминания конечностей с оливковым маслом. Процедура улучшает кровоток, помогает ослабить боль, предупредить образование пролежней на теле.
- Компрессы. К болезненной области прикладывают холод или сухое тепло в зависимости от причины боли. Вместе с массажем местное воздействие температуры помогает уменьшить количество импульсов, которые поступают из поврежденных тканей в спинной мозг.
- Досуг. Позаботьтесь не только о гигиеническом уходе, но и о том, чтобы лежачему больному было чем заняться в течение дня. Если отвлечь человека, оборудовать спальное место приспособлениями для тренировок, комнату — удобной тумбочкой, прикроватным столиком, то мозг не фиксируется на боли. Гимнастика к тому же помогает предупредить затекание мышц, расслабить их и снять спазм, который часто и становится причиной болевых ощущений.
Поведение лежачих больных и их родственников
Если в доме есть обездвиженный человек, ухаживающим родственникам приходится испытывать и скрывать негативные эмоции. Сами больные от вынужденной обездвиженности становятся подавленными, агрессивными, отказываются от еды и процедур. Близкие должны психологически подготовиться к такому поведению, не показывать свое раздражение, чтобы не вызывать у пострадавшего ощущение ненужности.
Больные, которые не привыкли жаловаться, иногда перестают стонать, не желая показывать своего беспокойства, — даже пульс и дыхание могут оставаться в норме. И тогда ухаживающим трудно выяснить, что у близкого человека болит какой-либо орган. Однако замечено, что люди спокойно рассказывают о своих жалобах медперсоналу, привязываются к посторонним.
Сиделки пансионата «Тульский дедушка» беседуют с обездвиженными пациентами, стараясь вызвать у человека доверие и не дать ему ощутить себя покинутым. Благодаря выдержке и медицинской этике персонал в доброжелательном тоне реагирует на капризы человека, попавшего в беду и нуждающегося в уходе. А медицинские сестры сделают массаж любой части тела, наложат компресс или позовут врача, если нужно назначить обезболивающий препарат.
Полноценная реабилитация в домашних условиях без участия медперсонала тоже затруднительна, и больные понимают это. А частные услуги врачей, медсестер, сиделок и необходимые анализы на дому стоят почти в 2 раза больше, чем в современных специализированных учреждениях.
В пансионате «Тульский дедушка» с лежачими больными работает бригада врачей разных профилей, пациенты 24 часа находятся под контролем, им обеспечены регулярное питание, организованный досуг. Здесь созданы все условия для лечения и комфортного пребывания лежачих больных. Полностью неподвижных пациентов сиделки регулярно переворачивают, протирают, кормят, помогают справлять естественные нужды, по необходимости медсестры ставят катетеры. Частично обездвиженных стариков персонал вывозит на прогулку в удобных инвалидных креслах. Доверяя пансионату «Тульский дедушка» хлопоты по уходу за лежачим больным, можно быть уверенным в том, что лечение проходит под наблюдением чутких и опытных специалистов.
Мытье и уход за лежачими больными в домашних условиях

Мытье и уход за лежачими больными в домашних условиях
Ежедневные гигиенические процедуры – один из важнейших моментов ухода за лежачим больным как в условиях стационара, так и дома.
Во-первых, осознание собственной чистоты поднимает настроение, помогает поверить в позитивный исход болезни, если он возможен. В то же время неопрятность больного ухудшает эмоциональный фон, что непременно отражается на физическом состоянии лежачего пациента.
Во-вторых, тактильное восприятие воды на коже оказывает успокаивающее, умиротворяющее влияние, тонизирует, улучшает настроение больного, что важно для него самого и для близких.
Частота гигиенических процедур
Если нет причин, вынуждающих вас следовать другому графику (недержание мочи и кала, обострение психических заболеваний, ухудшение состояния больного или лица, осуществляющего уход), то частота процедур будет следующая:
- тело полностью – раз в неделю;
- ноги, руки – ежедневно;
- волосы – раз в неделю;
- интимные зоны – дважды в день, утром и вечером.
Не забывайте, что дважды в день надо проводить гигиену полости рта.
Правила проведения гигиенических процедур
Заниматься гигиеной для лежачего больного рекомендуется в первой половине дня. Вода для купания должна быть температуры тела или на 1–2 градуса выше. В комнате, предназначенной для мытья и ухода за лежачим больным, надо закрыть окна и двери, чтобы не допустить сквозняка.
Убедитесь, что на пути вашего перемещения и в зоне возможного попадания воды нет проводов, ковров и других предметов, о которые вы можете споткнуться, или которым вредна влажность.
Снимите кольца, браслеты, часы, цепочки, за которые можно зацепиться во время обмывания. Наденьте удобную одежду без молний и пуговиц.
Если водные процедуры проводятся не в ванной, помните правило: мыть больного необходимо по частям, укрывая уже вымытую область – это помогает сгладить неловкость пациента и не дает ему замерзнуть.
Если лежачий больной не полностью обездвижен и находится в сознании, дайте ему возможность самостоятельно вымыть части тела, до которых он может дотянуться. Это улучшает психологическое и физическое состояние пациента.
Подготовка к водным процедурам
Затем вам нужно подумать, где вы сможете осуществить мытье. Есть несколько вариантов, ориентироваться при выборе следует на ваши физические возможности, оснащение квартиры и состояние больного.
В ванной
Это самый удобный и одновременно самый сложный вариант. Провести купание в наполненной ванной намного проще, чем в любом другом месте: вода, гигиенические принадлежности под рукой, и не надо переживать о намоченной кровати. Но обязательно соотнесите состояние лежачего родственника, его рост и вес со своими силами. Если человек полностью лишен возможности передвигаться, доставить его в ванную комнату в одиночку будет тяжело. А ведь потом понадобится вынуть пациента из ванны и вернуть назад в постель. Но если у вас есть помощники, то мытье больного под душем будет достаточно простым и быстрым.
Ни в коем случае не пускайте процесс на самотек: вам необходимо следить за температурой воды, наблюдать за самочувствием человека и вовремя закончить процедуры.
В спальне

Если доставить лежачего больного для мытья в ванную комнату нельзя в силу каких-либо причин, проводить обмывание и прочие необходимые процедуры придется в спальне. Но и тут есть несколько возможностей:
- Надувная ванна. Вы можете аккуратно поместить ее непосредственно на кровать под больным, а затем надуть бортики. Придется заранее позаботиться о достаточном количестве воды подходящей температуры, зато у человека появится возможность полежать в комфортной обстановке.
- Ванна-простыня. С ней ситуация аналогична предыдущей, но емкость представляет собой водонепроницаемую ткань, которая подкладывается под лежачего больного, а затем ее бортики фиксируются на специальных опорах.
- Обычная кровать. Если вы вынуждены осуществлять гигиену больного на обычной кровати, вам понадобятся дополнительно пеленки, водонепроницаемая ткань или клеенка, прорезиненные коврики для фиксирования конечностей. Если кровать низкая, позаботьтесь о табуретке для себя: проводить мытье, находясь длительное время в положении с согнутой спиной, слишком тяжело.
Вне зависимости от способа обмывания перед началом убедитесь, что больной и вы сами здоровы и в хорошем самочувствии. В противном случае процедура из приятной может стать мучительной для всех.
Уход за лежачими больными в домашних условиях

Уход за лежачими больными в домашних условиях
В преклонном возрасте или после перенесенных травм, тяжелых заболеваний люди могут оказаться обездвиженными. Ухаживать за ними в таком состоянии непросто. Важно обеспечить грамотную сестринскую, медицинскую помощь. Нужно помогать больным адаптироваться к новым условиям, ведь прикованные к постели, они могут чувствовать себя обузой для близких и от этого хандрить, впадать в депрессию.
Уход за больными
Лежачим больным практически невозможно обслуживать себя самостоятельно, но от соблюдения правил гигиены и предписания врачей зависит и их самочувствие, и скорость выздоровления, если есть сопутствующие заболевания. Влияет самочувствие и на настроение, психологический комфорт. Поэтому хорошо, если заботы по уходу за такими пациентами смогут взять на себя близкие либо сиделка.
За лежачим больным нужно постоянно наблюдать, ведь он совершенно беспомощен. Поэтому вам нужно взять на себя:
- выполнение гигиенических процедур;
- приготовление еды (иногда надо и покормить подопечного);
- помощь в справлении естественных нужд;
- процедуры по уходу за кожей – у прикованных к постели лежачих больных могут развиваться пролежни, и задача ухаживающего в том, чтобы предотвратить их появление, а если они уже есть – постараться вылечить или облегчить боль.
Важно поддерживать чистоту в помещении подопечного, делать влажную уборку каждый день. Человек, который берет на себя обязанности по уходу, должен еще и контролировать состояние пациента и информировать врача о любых изменениях. Если понадобится, тот может назначить больному специальный уход, помимо общего.
Коллектив пансионата «Тульский дедушка» знает особенности своих постояльцев. Привозя сюда своих родственников и близких, можете быть уверены, что с ними будут обходиться терпеливо и вежливо. Их всегда выслушают, поддержат, найдут доброе слово и, конечно, помогут облегчить физические недомогания.
С чего начинается правильный уход за больным, который не может двигаться
Желательно обустроить отдельную комнату для больного. Хорошо, если она будет адаптированной под его состояние – например, в меру освещенной, если того требует специфика его заболевания. Важно поддерживать оптимальный уровень температуры (около 21° С) и влажности, регулярно проветривать помещение. В отопительный сезон дополнительно можно установить в комнате увлажнитель – он облегчает дыхание.

Пожилые лежачие больные могут часто жаловаться на холод из-за нарушения терморегуляции, а человек, который берет на себя обязанности по уходу за ними, должен прислушиваться к жалобам и стараться создать для больного комфортные условия. Например, дополнительно прикрыть больного перед тем, как начать проветривать комнату. Если нужно – даже летом принести теплое одеяло.
Также пациентам в таком состоянии нужны тишина и чистый воздух.
Пансионат «Тульский дедушка» расположен в селе Иевлево в окружении живой природы. Здесь тихо, спокойно. Номера – уютные. Есть все необходимое для тяжелых больных – ходунки, инвалидные кресла, каталки. Персонал отзывчивый, ответственный, и постояльцы чувствуют себя здесь, как в загородной гостинице.
Как помочь больным адаптироваться к новым условиям
Больные быстрее привыкают к своему новому состоянию, если хоть что-то могут выполнять сами: это дает им уверенность в себе и своих силах. Поэтому желательно подготовить и расставить предметы так, чтобы дотягиваться до них было удобно. Так, прикованным к постели больным будет легче, если они сами смогут:
- включить или выключить свет в торшере;
- открыть или закрыть шторы;
- взять и положить книгу и т. д.
Поскольку состояние лежачего больного может ухудшаться, комната должна быть достаточно просторной, чтобы туда могли внести носилки, каталку.
Как обеспечить комфорт лежачим больным

Позаботьтесь о средствах ухода и приспособлениях, которые делают жизнь больного комфортной. Тяжелобольные люди, которые не встают с постели, остро нуждаются в медицинских кроватях. У них – специальное ложе, поделенное на секции. Их можно аккуратно приподнимать, усаживать больных в кровати либо помочь принять полусидячее положение (угол наклона секций меняется). У отдельных моделей может приподниматься только изголовье, чтобы больному было легче лежать или у него улучшилось пищеварение.
У специальных кроватей также есть боковые бортики. Во-первых, на них можно поставить надкроватный столик, чтобы больным было удобнее есть, писать, если нужно. Во-вторых, бортики служат бампером и не дают лежачему пациенту упасть во сне. При необходимости их легко снимаются.
Выбирая модель с колесиками для больного, следите, чтобы хотя бы на двух из них были тормоза. У некоторых медицинских кроватей предусмотрено судно, которое может устанавливаться под отверстием в матрасе.
Пансионат «Тульский дедушка» также оснащен многофункциональными медицинскими кроватями. Дополнительно предусмотрены противопролежневые матрасы для больных. В них нуждаются люди, которые не могут сами переворачиваться из-за тяжелых травм, преклонного возраста или после паралича. Из-за обездвиженности у таких пациентов могут развиваться пролежни.
Лежачим больным с заболеваниями шейного отдела позвоночника может понадобиться ортопедическая подушка. Она поддерживает шею и мышцы шейного отдела в правильном анатомическом положении, чтобы не было нагрузки на позвоночные диски. У нее дышащая поверхность, поэтому лежачий человек на ней не потеет, и тело у него не зудит. Также с такой подушкой у больных нормализуется кровообращение головы, облегчается дыхание, так как доступ воздуха в легкие не затруднен.
Читайте также:
