Чтобы больной не упал с кровати
Обновлено: 04.05.2024
Зафиксировать и оставить одного — самое страшное, что может произойти с человеком
«Это была пациентка неврологического отделения, где я работала санитаркой. Сухая, как жердочка, абсолютно голая, но в подгузнике, с седой гривой роскошных волос, — рассказывает Зина Жукова , бывшая сотрудница Благотворительного фонда помощи хосписам «Вера». — Она была привязана к кровати. Мне сказали: “Это чтобы она не разрывала на себе подгузник и не размазывала содержимое”. Тогда мне, 17-летней девочке, не пришло в голову, что его можно менять сразу же после туалета, и размазывать будет нечего».
«Представьте: вы просыпаетесь и не можете поднять руку »
По словам главного врача Первого московского хосписа имени В.В. Миллионщиковой Арифа Ибрагимова , есть состояния и осложнения, которые влияют на сознание пациентов. Например, деменция, неврологические нарушения или тяжелый интоксикационный синдром у онкобольных. Прежде всего, такие пациенты опасны для самих себя. В частности, человек может попытаться встать с кровати — и упасть, потому что у него слишком мало сил. «Падение даже с высоты своего роста может нести серьезные последствия, вплоть до летального исхода, — говорит Ариф Ибрагимов. — Или прикроватные тумбочки: хватит удара виском об угол».
Коррекция возбужденного состояния при деменции Что делать, когда ваш близкий человек, страдающий деменцией, кричит или много говорит, зацикливаясь на какой-то теме, совершает повторяющиеся движения, не может успокоиться? В чем причины такого поведения и чем можно помочь?
При этом обострения психического статуса часто сопровождаются гормональными изменениями. Например, происходит выброс адреналина — и за счет этого человек, который пять минут назад мог максимум дотянуться до кружки на тумбочке, становится сильнее. Это может длиться всего несколько минут, но их хватит, чтобы встать с постели, а затем упасть и получить травму. Человек может навредить себе и другим способом. «Я видел, как ослабленный пациент швырнул телевизор, притом не современный плазменный, а старый, большой и тяжелый», — вспоминает Ариф Ибрагимов. Поэтому физическая фиксация пациентов в стационаре — нередкая история.
Екатерина, подписчица страницы «Про паллиатив» в социальных сетях:
«Мама лежала в больнице после инсульта. Она плохо понимала, где находится. Ночью пыталась вставать с кровати падала. Там были ограничители, но они не помогали. Поэтому ее накрывали покрывалом на завязках, большим, на всю кровать. Это было неприятно. Но прямо привязывать, мне кажется, куда хуже».
Галина, подписчица страницы «Про паллиатив» в социальных сетях:
«У моей дочки инвалидность, она периодически попадает в реанимацию. И хотя она не может двигать руками и ногами, ее все равно связывают! Я прихожу и развязываю, даже не спрашиваю ни о чем и не разбираюсь. А когда ухожу, ее привязывают снова».
Обойтись без такой фиксации можно. Человек не упадет, не сорвет капельницу и не выдернет катетер, если рядом будет сидеть хорошо обученная медсестра. Но на это нужны ресурсы. Еще один момент — ответственность сотрудников. «Если пациент упадет, отвечать за это будет медсестра, — говорит старший преподаватель проекта «Мастерская заботы» Ирина Прокопенко. — Соответственно, для нее лучше, чтобы он вообще не вставал, чем чтобы он встал и упал».
Но считать связывание и привязывание выходом, безусловно, нельзя. И дело не только в уважении к достоинству пациента. Ведь трудно сказать, воспринимает ли он это как унижение и понимает ли он, что кто-то ограничил его свободу. Хотя «лучше исходить из того, что понимает», как говорит Ариф Ибрагимов.
При этом часто пациентам или не могут, или даже не пытаются объяснить, что и почему с ними делают. «Представьте: вы просыпаетесь и не можете поднять руку. У вас паника, вы начинаете ею дергать. А если это больница и рядом ни одного знакомого лица, это еще страшнее, — говорит Александра Щеткина, президент фонда помощи людям с деменцией и их семьям «Альцрус». — Нам часто пишут: положили маму в больницу, она приехала с синяками на запястьях и теперь не ходит, а раньше ходила». То есть этот стресс ухудшает состояние человека, иногда сильно.
По словам Арифа Ибрагимова, «основной канон в паллиативной помощи — это нежность». Потому что таким пациентам слишком легко навредить. А если речь идет о стационаре, мучиться будут не только сами больные, но и их родственники.
«Близкий мне человек с деменцией болел ковидом, и это были худшие десять дней в моей жизни, потому что я не знала, как к нему относятся, — говорит Александра Щеткина. — И таких историй за время пандемии было миллион». По ее словам, родственники в таких ситуациях, как правило, никуда не жалуются: у них просто нет сил и времени на разбирательства.
Как человеку с деменцией получить паллиативную помощь? Как развивается деменция и чем можно помочь человеку с этим заболеванием на последнем этапе жизни
«Один говорил, другой колол»
В стационаре есть альтернатива физической фиксации — это фиксация химическая, то есть применение нейролептиков. Они нормализуют психическое состояние, подавляют галлюцинации и бред. Как поясняет Ариф Ибрагимов, в паллиативе обычно пользуются меньшими дозировками, чем в психиатрии, потому что пациенты ослабленные. Но сами препараты — те же. А пока «фарма» не подействовала, человека нужно успокаивать словами. Тот самый пациент, швырнувший телевизор, дрался и не подпускал к себе человека со шприцом. «Мы сели вдвоем и «заговорили» его: один говорил, другой колол, — вспоминает Ариф Ибрагимов. — И не понадобилось накидываться на него впятером. Но на это ушло два часа». Такой способ фиксации, в отличие от связывания, врач считает нормальным, если его применяют квалифицированно, без вреда для пациента.
Проблема в том, что во многих больницах нужных препаратов нет. И персонала, который может потратить два часа на «заговаривание» одного пациента, тоже нет.
«Когда мне было четыре года, мне делали операцию. Я пришла в себя и обнаружила, что руки привязаны к кровати. Я не испугалась, стала звать нянечку: пить хотелось. Мне отвязали одну руку, все объяснили, посидели рядом, пока я не уснула. Никаких истерик и травм у меня из-за этого не было».
Екатерина считает, что такую фиксацию можно допустить, «если по первому зову пациента или соседей прибежит доброжелательный персонал». И если в палате будут камеры, записи с которых станут выдавать в случае конфликтных ситуаций. Так обращение с пациентами, по крайней мере, можно будет контролировать.
Александра Щеткина выступает за возможность госпитализировать родственников вместе со взрослыми пациентами с деменцией, как это делают с детьми. «Сейчас это невозможно, — говорит она. — А ведь они могут сидеть рядом и присматривать за ним. И ему будет не так страшно, а значит, он не будет проявлять агрессию».
«Даже в Первом московском хосписе за последние пару лет я помню один-два случая физической фиксации, — признает Ариф Ибрагимов. — Это было сделано на очень короткое время, пока не подействовали препараты». То есть исключить эту меру совсем все же не получается даже в максимально хорошем стационаре. «Иногда фиксация в постели на полчаса может спасти человеку жизнь», — добавляет Ирина Прокопенко.
Но даже в этих случаях можно постараться сделать так, чтобы пациенту было легче это перенести. «Например, есть специальные ограничивающие варежки, в них человек не сможет выдернуть капельницу, катетер или дренаж, но все-таки он не привязан», - говорит Ирина Прокопенко. Но главное — помнить, что фиксация может быть только экстренной и краткосрочной мерой, а не постоянным способом справляться с поведением пациента.
«Посмотреть на пациента глазами Шерлока Холмса»
«У бабушки была деменция. Она могла зайти на кухню, взять кастрюлю, сесть на нее, как на унитаз, и испражниться. Маме было очень тяжело: работа, хозяйство, уход за бабушкой… Она не связывала ее, но запирала в комнате».
Люди с деменцией часто живут дома, с семьей. И у них может быть вполне достаточно сил, чтобы не только навредить себе, но и сделать невыносимой жизнь близких. Бывает, что они прячут вещи, съедают все содержимое холодильника разом, устраивают потоп, включают газ или вовсе уходят из дома. Иногда близкие запирают их в комнате или связывают в кровати, потому что не видят другого выхода.
Мёд в голове Специалист по уходу Лена Андрев о том, как перестать стесняться деменции у близких и сохранить гармоничные отношения в семье
Мало кто может себе позволить постоянно быть дома рядом с родственником с деменцией. «На сиделку многим не хватает денег, — говорит Александра Щеткина. — А если уйти с работы, то на что будет семья жить?»
Ирина Прокопенко объясняет: в таких ситуациях нужно идти не от следствия, а от причины. Если человек пытается убежать из дома, надо понять, куда он так рвется. Если он кидается на близких с кулаками — выяснить, с чем связана агрессия, и устранить это.
Вот, что стоит сделать, если вы ухаживаете за человеком с деменцией дома:
- Оценить свои ресурсы и помнить, что дальше состояние будет только ухудшаться. И искать помощи. «Мы всегда говорим родственникам: пользуйтесь тем, что есть, — рассказывает Александра Щеткина. — Если соцработник готов принести вам пакет с продуктами, пусть приносит. Если кто-то из близких готов раз в неделю вызвать вам клининг, замечательно. Кто-то может посидеть два-три часа – отлично. Обычно люди готовы помогать, просто им нужно дать варианты, как это сделать». С помощью у вас найдется больше сил и времени на себя, а значит, вы будете меньше выгорать.
- Создать безопасную среду. Если человек может перепутать дверь с окном, надо поставить фиксаторы на окна. То же самое — со всеми факторами риска, от розеток до лишней мебели или ковров, об которые можно споткнуться. «Все как с детьми, — говорит Ариф Ибрагимов. — По сути, пожилой человек превращается в двух-трехлетнего ребенка, который не до конца осознает свои действия, но набедокурить может знатно».
- Как объясняет Ирина Прокопенко, часто причиной агрессии и «буйного» поведения может быть боль, которую человек не осознает и о которой не может сказать. «Представьте: у вас болит спина, но вам надо ехать по делам и общаться с людьми, — говорит она. — В какой-то момент из-за боли вы станете более раздражительным человеком. Так же и у больного». Выход — выяснять (в том числе по жестам и позам), что у человека болит, и обеспечивать обезболивание. Также важно позаботиться о комфорте: если пациенту дует, или свет бьет в глаза, или натирают швы одежды, он может даже не понимать, что именно ему неприятно. Но на его самочувствии, а значит, и поведении это отразится.
- Исключить триггеры, которые могут спровоцировать реакцию. Здесь нужно помнить, что у человека с деменцией есть особенности восприятия. «Зеркало он может воспринимать не как зеркало, а как другого человека, — говорит Ирина Прокопенко. — Или он видит: висит халат в углу. Но его мозг искажает восприятие, и ему кажется, что там кто-то прячется». Такого человека даже ночью нельзя оставлять в темноте — нужно создать мягкое освещение.
- Самое сложное — когда человек как бы живет в прошлом. Он не помнит, что ему 90 лет — в его памяти ему 40, он директор завода, у него в подчинении полторы тысячи сотрудников и ему срочно нужно на работу. Понятно, что родственник, который пытается удержать его дома, может столкнуться с агрессией. «Пусть расскажет о том, как он был директором, — объясняет Ирина Прокопенко. — Кто его заместитель, что он делает в течение дня… Рассказывая, он это снова переживает. А ему нужно снова пережить время, когда он был молодец. Сейчас он не молодец». Если человек настойчиво пытается уйти, можно сказать ему, что на улице ураган, не ходят автобусы — в общем, что-то, что от нас не зависит. Если он не узнает своих выросших детей, не надо говорить «мам, ты что, меня не узнаешь?» «Это повергает в еще больший ужас, — говорит Ирина Прокопенко. — Перед нами стоит тетка в бигуди и говорит: «Мам, я же твоя дочка». Это очень страшно!» Лучше спросите: «А какая у тебя дочка? А когда она приходила? А что вы с ней делали?» Для родственника это очень сложно и больно, но так вы сохраните с близким хоть какой-то контакт.
- Разговаривать с человеком в таком состоянии вообще очень важно. Он, как и здоровые люди, хочет выражать свои эмоции. Позвольте ему это сделать — просто выслушайте.
- У человека должно быть занятие. И это не только телевизор и радио. Некоторым важно чем-то занять руки. «Лопать» пупырчатый пластик, разрывать тряпки или бумажки на мелкие кусочки, перебирать и рассматривать календарики. Поливать цветы, пусть искусственные, потому что живые он может «залить». А тихая музыка времен его молодости поднимет настроение.
- Ищите технические лайфхаки. Например, сигнальный коврик: если человек сел и коснулся его ногами, в другом помещении загорается лампочка. Если человека не с кем оставить, можно поставить в доме камеру и отслеживать, что там происходит.
Главное — «посмотреть на близкого глазами Шерлока Холмса», как говорит Ирина Прокопенко. И тогда, возможно, он не станет делать того, из-за чего вы будете вынуждены его привязать. «А зафиксировать и оставить одного — это, мне кажется, самое страшное, что может произойти с человеком», — заключает она.
Как правильно разместить в кровати лежачего больного
Если дома оказался лежачий больной, нужно уметь правильно за ним ухаживать. Интуиция здесь не поможет, только навыки. Расскажем, как правильно расположить лежачего пожилого человека в постели и как безопасно менять его положение. Соблюдение простых правил поможет предотвратить одну из самых сложных проблем со здоровьем — пролежни и не даст навредить себе и больному.

Правильное положение лежачих больных
Правильное базовое положение лежачего больного — горизонтально на спине с приподнятой на 30 ° головой. У гипертоников или гипотоников, соответственно, выше или ниже.
Больной должен быть расслаблен:
- ноги слегка согнуты и приподняты за счет валиков или подушки;
- пятки упираются в кровать;
- руки тоже немного согнуты;
- мышцы не напряжены;
- голова находится на одной линии с позвоночником и слегка опирается на подушку.
Расслабление мышц предотвратит судороги и затекания.
Особое внимание нужно уделять парализованной руке или ноге. Они должны быть зафиксированы в естественной позиции — чуть приподняты и согнуты в суставах.
Правильное положение позволяет удобно и безопасно делать захваты для переворачивания больного. Да и комфорт играет важную роль.
Лежачие больные могут размещаться и по-другому — это зависит от состояния здоровья или рекомендаций лечащего врача.
Инструкции по смене положения и повороту лежачего больного
Если больной не может двигаться самостоятельно, каждые 2 часа, пока он не спит, нужно менять его положение — на спине, на правом и левом боку. Это необходимо для исключения пролежней и предотвращения застоя крови в легких.
Памятка для ухаживающего:
- Контроль дыхания — не поднимайте и не переворачивайте больного на вдохе, все манипуляции только на выдохе.
- Правильное положение — при проведении манипуляций ноги расставьте на ширину 30–60 см. Стоять к больному нужно как можно ближе, вплотную. Это повысит устойчивость. Для уменьшения нагрузки на позвоночник, все манипуляции выполняйте с прямой спиной и поворачивайтесь всем телом. Все перемещения выполняйте только на себя.
Как повернуть на бок
- Максимально приблизьтесь к кровати. Стоять нужно с той стороны, на которую планируется поворот.
- Удостоверьтесь, что подопечный находится в середине кровати, в противном случае при повороте он может упасть.
- Попросите его согнуть ноги в коленях или сделайте это сами. Сгибать нужно ту ногу, которая будет наверху при перевороте.
- Плавно поверните голову пациента лицом к себе. Одновременно согните его руку в локте и подложите под щеку.
- Одной рукой захватите плечо больного, а другой — бедро.
- Без спешки и резких движений осторожно поверните туловище на себя.
- За спину больному подложите валики или подушку для снижения нагрузки на его позвоночник и возможности откидывания при усталости.
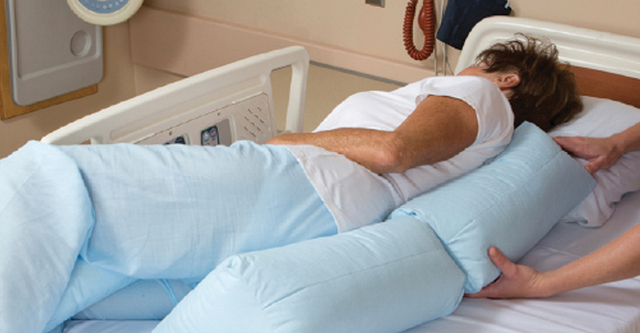
Для дополнительного комфорта можно подложить подушку между слегка согнутыми коленями пожилого человека.
Способ переворачивания при невозможности сгибать ногу в колене (при ее травме или другой причине):
- Первые 2 действия аналогичны: встать вплотную со стороны поворота, проверить положение больного в центре кровати.
- Руки пациента скрестите на груди, чтобы они не оказались под телом после поворота.
- Если больной может, попросите его ухватиться за поручень, чтобы было легче его перевернуть.
- Возьмитесь одной рукой за плечо, а второй — за бедро пациента. Вытяните одну свою ногу слегка вперед и потяните к себе плечо больного.
- Затем потяните бедро и перенесите свой вес на «заднюю» ногу. Если больной тяжелый, возможно повторять это придется несколько раз.
- Удостоверьтесь, что подопечный лежит удобно и свободно дышит. Голова его должна быть на одной линии со спиной.
Как перевернуть на живот
Повороты на живот нужны для массажа мышц спины и конечностей. Сначала выполните переворот на бок по указанному выше порядку. После этого согнутую в колене ногу нужно осторожно выпрямить и медленно перекатить больного еще раз на себя.
Как приподнять к изголовью кровати
- Согните ноги подопечного в коленях и подложите под стопы нескользящие коврики.
- Слегка отклоните пациента в сторону и свободную часть тела подтолкните вверх к изголовью. Выровняйте больного и таким же способом переместите другую часть его тела.
Такой же порядок действий должен быть при перемещении больного с края к центру кровати перед переворачиванием.
Приспособления для переворачивания лежачих подопечных
Приспособления продаются в аптеках, специализированных магазинах с медтехникой или делаются из подручных средств. Они заметно облегчат перемещение больных, даже если у вас большая физическая сила и выносливость:
- Скользящая простыня. Выполнена в виде квадратного рукава размером 140×140 см или трансфера — двух плотных двухслойных полотнищ с пришитыми по бокам ручками-петлями. Простыня-рукав особенно удобна, если больной лежит на широкой двуспальной кровати. Трансферы подходят для узких: их полотнища двигаются в разных плоскостях. Скользящие простыни делают из полиэстера — крепкого, износостойкого и долговечного материала.
- Медицинские валики. Эти приспособления создают опору больному со стороны спины или поясницы. Их подкладывают для разгрузки позвоночника при смене положения тела.
- Веревочная лестница. Помогает больному самому подниматься и садиться в постели.
- Поддерживающий пояс. Создан для пересаживания больного в коляску, на стул или в автомобиль.
Чем грозит неправильное положение больного в кровати
Если пациент находится в неправильном положении, он будет ощущать боль в суставах и их скованность. При обездвиженности ухудшаются буквально все обменные процессы, а многочисленные сопутствующие «застои» в системах и органах вызвают большие проблемы со здоровьем. Кроме того, в однообразной неправильной позе замедляется кровоток, возникает риск отрыва тромба или тяжелой пневмонии.
В случае парализованной конечности ее неправильное, нефизиологичное положение может привести к развитию контрактуры. Конечность перестанет разгибаться и останется в неестественном положении навсегда, даже если причина паралича будет уже устранена.
За лежачим пожилым человеком требуется круглосуточный уход. Правильные и регулярные перемещения больных важны для уменьшения их страданий и продления жизни без осложнений.
Что делать, если пожилой человек падает ночью с кровати
Любые падения опасны для пожилых людей из-за серьезности последствий – от ушибов головы до переломов костей и даже смерти. Если пожилой человек, за которым вы ухаживаете, посреди ночи стал падать с кровати, крайне важно знать, что делать. Расскажем о причинах и способах решения этой проблемы.

Почему пожилые люди падают ночью с кровати
Пожилые люди могут упасть с кровати во время сна или при попытке встать с постели.
Основные причины (или их комбинация) такие:
- деменция или болезнь Альцгеймера;
- реакция на смену лекарства;
- утренняя скованность суставов;
- проблемы со зрением или плохое освещение;
- головокружение или гипотония;
- беспокойный и тревожный сон;
- незнакомая обстановка;
- недавно перенесенные инсульт или инфаркт и т. д.
В чем бы ни была причина, нужно принять меры для предотвращения травм в результате таких падений.
Как предотвратить падение с кровати
Есть способы и специальные приспособления, которые не позволят бабушке или дедушке упасть.
Медицинская кровать
Если состояние здоровья вашего пожилого родственника оставляет желать лучшего, возможно, пришло время сменить обычную кровать на специальную медицинскую. Благодаря способности регулировать высоту, угол наклона головы и ног, а также встроенным поручням, она намного безопаснее и комфортнее и значительно облегчает уход за лежачим больным.
Боковое ограждение для кровати (прикроватный поручень)
Это хорошая альтернатива приобретению дорогостоящей медицинской кровати. Установка очень проста – ограждение крепится под матрасом. Если кровать одной стороной стоит вплотную к стене, то прикроватный поручень понадобится только один.
Кроме защиты от падения он выполняет роль дополнительной опоры при вставании и изменении положения тела. Некоторые модели поручней оснащены ремнем, который можно обвязать вокруг каркаса кровати и закрепить. Есть модели, которые можно регулировать по размеру, есть с мягкими ручками и т.д.
Если у пожилого человека деменция или болезнь Альцгеймера, такие перила на кровати лучше не устанавливать.
Мягкие съемные бортики-ограничители
Это хороший вариант, если постель стоит не у стены. Бортики-ограничители представляют собой два мягких валика, которые крепятся к матрасу или основанию кровати с помощью нескольких строп. Бывают разных размеров, можно выбрать наиболее подходящую модель.
Обычные подушки
Если кровать достаточно широка, можно по краям положить большие подушки (или нескольких маленьких). Они должны быть объемными, чтобы человек почувствовал, что достиг края кровати, когда будет переворачиваться во сне.
Пояс от падения с кровати
Предназначен для обхвата вокруг талии пожилого человека. Другой конец пояса закрепляется петлями к раме кровати с двух сторон. Пожилой человек может поворачиваться на любой бок и садиться в постели, но защищен от случайного падения. Чтобы встать с кровати, пояс необходимо отстегнуть.
Изменение окружающей обстановки в спальне
Иногда падения случаются из-за предметов, стоящих рядом с кроватью. О них легко споткнуться в темноте или при слабом освещении, а многие пожилые люди встают ночью, чтобы сходить в туалет. Вот несколько советов для повышения безопасности:
- прикроватные тумбочки должны быть крепкими и способными выдержать вес пожилого человека, если ему понадобится облокотиться о них для равновесия;
- не разрешайте домашним животным заходить в спальню пожилого человека, чтобы они случайно не попали ему под ноги;
- не оставляйте на полу мелкие предметы, проследите, чтобы на проходах не было электрических шнуров и кабелей.
- тапочки пожилого человека должны быть с нескользящей или резиновой подошвой;
- уберите с пола коврики, если они скользят по поверхности;
- выключатель света должен быть легко доступен, желательно с кровати.
Упражнения для равновесия и координации
Пожилые люди, которые страдают от нарушения координации и трудностей с передвижением, более склонны падать с кровати. Например, пытаясь дотянуться до тумбочки, они могут внезапно потерять равновесие.
Значительно повысить мышечную силу, подвижность и равновесие поможет регулярное выполнение специальных упражнений.
Высота кровати
Правильная высота – на уровне коленей пожилого человека. Вставание со слишком высокой кровати может легко привести к внезапному падению из-за потери равновесия. С другой стороны, подъем со слишком низкой утомителен для пожилых людей со слабыми мышцами.
Даже падение с кровати может привести к серьезным травмам. Сломанные бедра и кости – частые случаи после такого падения.
Если у вашего пожилого близкого человека деменция или болезнь Альцгеймера, то потребуется круглосуточный присмотр. Но когда члены семьи живут слишком далеко, много работают или уже заботятся о другом немощном родственнике, лучшим выходом будет обратиться за постоянной помощью в пансионат для пожилых людей.
Как ухаживать за лежачими больными в домашних условиях и не надрываться
Малоподвижным пожилым людям требуется неусыпный присмотр, тяжким бременем ложащийся на плечи родных и близких. Рассмотрим, какие средства и приспособления улучшают качество жизни лежачего больного и облегчают труд того, кто за ним ухаживает.
Основы ухода за лежачими больными
Если вам только предстоит ухаживать за прикованным к постели пожилым человеком, вы должны понимать, в чём заключается такой уход.
Питание
Для лежачего больного нужно организовать правильное питание и кормить его по графику.
После каждого приема пищи протирайте больному губы, помогайте прополоскать горло и вымыть руки.
Гигиена
Основные гигиенические процедуры:
- чистка зубов – 2 раза в сутки, утром и вечером;
- подстригание ногтей на руках и ногах, стрижка волос, бритье усов и бороды у мужчин осуществляется по мере необходимости;
- мытье головы шампунем и водой не реже 1 раза в неделю;
- купание – раз в сутки обмывать мягкой губкой с теплой водой и раствором антибактериального мыла;
- протирание глаз влажным ватным диском;
- переодевание каждый день в чистую одежду;
- смена постельного белья через каждые 2-3 дня или чаще;
- сушка матрасов, одеял, подушек на свежем воздухе каждую неделю;
- ежедневное проветривание комнаты и влажная уборка;
- помощь в отправлении физиологических потребностей.
Психологическая поддержка и общение
Больному скучно лежать целыми днями в постели. Это может привести к проблемам с психическим здоровьем и вызвать депрессию.
При сохранном интеллекте лежачего больного предоставьте ему возможность для просмотра телепередач, фильмов, чтения книг, газет, журналов. И, конечно же, с ним нужно разговаривать.
Профилактика пролежней
Долгое нахождение человека в одном положении приводит к раздражению кожи, а затем к пролежням – болезненным язвам и открытым ранам. Они образуются в местах наибольшего давления на ткани – на затылке, ушных раковинах, ягодицах, копчике, бедрах, лодыжках, пятках. Лечить пролежни сложно, легче не допускать их появления:
- через каждые 2 часа меняйте положение тела больного;
- размещайте его в удобных, физиологичных позах;
- если больной может двигаться сам, поощряйте самостоятельные движения;
- делайте ему легкий массаж для усиления кровообращения;
- осматривайте каждые день критические зоны тела на предмет пролежней.
Подробнее по теме:
Реабилитация
При постоянном лежании мышцы постепенно атрофируются, а кости становятся хрупкими. По совету врача вы можете помогать пожилому человеку выполнять простые упражнения в постели, чтобы поддерживать его мышечную силу и гибкость.
Можно приобрести специальные тренажеры для разных групп мышц. Они предназначены для того, чтобы предотвратить атрофию мускулов и улучшить состояние малоподвижного человека.
Средства и приспособления для облегчения ухода в домашних условиях
Есть два основных вида товаров для ухода за лежачими больными: медицинские приспособления длительного пользования и гигиенические средства.
Приспособления
Медицинская кровать – бывают модели со встроенным туалетом, регулировкой изголовья и подлокотников для смены положения тела, с функцией переворота.
Матрасы против пролежней – равномерно распределяют вес человека при соприкосновении с поверхностью.
Противопролежневые подушки – с выемкой посередине, наполненные силиконовыми шариками, гранулами из вспененного полистирола, гелем, плотной пеной.
Надувные или каркасные складные ванны – для комфортного мытья больного в постели. Надувные ванны оснащены компрессором для накачки и сдувания, шлангом для отвода воды и душем-лейкой, который подключается к смесителю.
Кресло-туалет. Есть модели для больных, самостоятельно пересаживающихся с кровати и для полностью обездвиженных, которых пересаживают помощники.
Судно (утка) или мочеприемник – простое, доступное по цене приспособление для приема мочи и кала. Используется все реже, так как обладает рядом неудобств: вызывает психологический, физический дискомфорт больного, не абсорбирует запахи, может испачкать одежду или постельное белье. О том как выбрать судно, читайте в этой публикации.
Средства передвижения – инвалидные кресла и коляски. Некоторые модели оборудованы туалетом, изготовлены из влагостойкого материала для мытья под душем.
Доска для пересаживания – облегчает перемещение неподвижного больного с кровати на кресло-туалет или каталку.
Средства личной гигиены
Основные гигиенические средства для лежачих больных:
- одноразовые подгузники для взрослых;
- пакеты с абсорбентом для кресел-туалетов и подкладных суден – запечатывают запах и предотвращают распространение бактерий;
- салфетки, губки с антисептической пропиткой;
- пенки, гели, лосьоны для мытья без воды;
- рукавицы для мытья с внутренним водоотталкивающим слоем, чтобы сам ухаживающий не мочил руки;
- увлажняющие, питательные кремы от производителей АсептиЛайф, Seni, Tena, Abena, Hartmann;
- защитный крем под подгузник.
В заключение
Уход за лежачим пожилым родственником требует много ресурсов – эмоциональных, физических и финансовых. Это полностью меняет вашу жизнь. Вы должны быть готовы к режиму 24/7 – больному может понадобится ваша помощь в любое время дня и ночи.
Забота о прикованном к постели пожилом человеке – тяжелый труд. Уход может длиться годами и даже десятилетиями. Крайне важно проявлять терпение, сохранять позитивный настрой и собственное здоровье.
Профилактика падений

Как организовать пространство и подобрать обувь и одежду для вашего близкого, чтобы снизить риски падения
Если вы ухаживаете за больным и ослабленным человеком, помните о риске падений. Чтобы минимизировать их, необходимо правильно оборудовать пространство квартиры, внимательно подбирать обуви и одежду, а также следить за рационом. Вместе с экспертами мы подготовили памятку о самых важных вещах, которые необходимо иметь в виду.
Будьте особенно внимательны, если ваш близкий:
- пожилой и/ или малоподвижный человек;
- принимает определенные виды лекарств, например, со снотворным эффектом;
- страдает от онкологических заболеваний, ослабляющих организм;
- страдает от сердечно-сосудистых и неврологических заболеваний;
- страдает от нарушения зрения;
- переживает постинсультное состояние;
- страдает от деменции;
Чтобы снизить риск падения круглосуточного ухода недостаточно, важно и безопасно обустроенное пространство.
Как снизить риски падения
Избавьтесь от лишних предметов
В комнате не должно быть неустойчивой или сломанной мебели, разбросанных вещей и предметов, которыми ваш близкий не пользуется.
Уберите преграды
То, что не опасно для здорового, может стать проблемой для больного. Проследите, чтобы в квартире не было:
- ковров и ковриков (особенно у кровати и в ванной),
- проводов на полу,
- высоких порогов,
- оторванного линолеума,
- поврежденного паркета,
- выбитой плитки,
- и других повреждений пола.
Помните о тормозах:инвалидное кресло, кровать, детская коляска должны стоять на тормозе, когда не используются, чтобы при опирании на них человек не упал.
Главное расстояние – вытянутой руки
Все необходимое больному человеку – книга, стакан воды, телефон, пульт от телевизора, ходунки и другие необходимые для него предметы, – должно находиться в доступной близости.
Свободу коридорам
Не расставляйте предметы вдоль стен, особенно в коридорах – у больного должна быть возможность прислониться к стене.
Установите поручни
Если возможно, оборудуйте стены в комнате и коридоре поручнями и опорными ручками для безопасного перемещения больного по дому.
Больше света
Поставьте у изголовья кровати торшер, настольную лампу, бра так, чтобы человек мог до них дотянуться. В темное время суток может пригодиться ночник.
Большинство падений происходит ночью! Оставляйте включенной лампы или ночники.
Обустройте ванную комнату
Постелите на пол и на дно ванны нескользящие коврики, прикрутите ручки или небольшие поручни к стенам возле унитаза и на стене над ванной. Постарайтесь избавиться от порога у входа в комнату.
Следите за домашними животными и детьми
- Кошки и собаки могут путаться под ногами, сбивать с ног и мешать при ходьбе. Позаботьтесь и о комфорте животных, организуйте им перегородки, лежаки, домики.
- Дети тоже могут быть очень активны. Объясните им, как правильно общаться с вашим больным близким.
Убирайтесь вовремя
- Мойте полы, когда ваш близкий не будет ходить по квартире.
- Не используйте полирующие средства для пола.
Сделайте «умную» кровать
- Если вы используете функциональную кровать, не забывайте поднимать бортик.
- Если у вас обычная кровать, сделайте бортики с помощью подушек и одеял. Но человек не должен чувствовать себя «запертым» в кровати. Если риск падений не очень высок, оставляйте одну часть кровати свободной.
- Опустите кровать как можно ниже к полу.
- Если риск падения с кровати высок, положите матрас рядом с ней.
При подъеме с кровати важно не торопиться и не делать резких движений. Дайте больному посидеть в кровати некоторое время (1-2 минуты), и лишь потом вставать.
Одежда
- Обувь у больного должна быть удобной, без скользкой подошвы, с закрытыми мысками, с низким каблуком и задником. Не используйте тапочки! Подбирайте обувь строго по размеру, чтобы она фиксировала стопу.
- Следите за длиной рукавов и штанин.
- Узкая одежда может стеснять движения, широкая – сползать и быть неудобной больному.
- Украшения ваши или больного не должны цепляться за одежду.
Ходунки и трости должны быть по росту и удобны в использовании больным.
Нужно
- Следите за диетой больного. Пища должна быть обогащена кальцием (молочные продукты, брокколи, фасоль, орехи) и витамином D (рыба, рыбий жир, яичный желток, говяжья печень).
- Не забывайте о прогулках на свежем воздухе. Риск падения не должен означать конец активной жизни.
- Следите за физической нагрузкой больного. Необходимо выполнять хотя бы какие-то упражнения для поддержания тонуса мышц.
- Следите за слухом и зрением больного. При любом ухудшении проконсультируйтесь с врачом.
- Следите за давлением, у человека может кружиться голова.
- Записывайте информацию о падениях: когда человек упал и где. Проанализируйте, почему это могло случиться, что ему могло помешать.
- Проверьте, услышите ли вы пациента, если он позовет вас, и как быстро сможете подойти к нему. Будьте готовы прийти на помощь!
Рядом с больным должно быть сигнализирующее устройство, с помощью которого он может вас позвать. Например, колокольчик или беспроводной дверной звонок.
Нельзя
- Ругать человека за то, что он падает. Иначе он будет испытывать страх и вину, станет меньше пить воды, пренебрегать личной гигиеной, чтобы реже вставать с кровати.
- Привязывать больного к кровати. Помните о достоинстве человека!
- Менять расположение мебели и предметов без предупреждения больного.
Что делать, если человек упал
- Не кричите, спокойно подойдите к больному.
- Подойдя, не пытайтесь сразу переместить или поднять его.
- Возможно, от неожиданности или спросонья больной не узнает вас. Спокойно представьтесь, расскажите ему, что произошло и что вы будете делать.
- Если вы подозреваете наличие травм, повреждений, инфаркта или инсульта – вызовите скорую помощь, не двигая человека.
- Если помощь врача не нужна, помогите ему встать. Лучше всего делать это вдвоем. Сходите за родственником или соседями. Спокойно объясните больному, куда и зачем вы идете.
- Если у человека после падения появились ссадины, не представляющие опасности для жизни, обработайте их самостоятельно. Для этого подойдет любой антисептик, например, Хлоргексидин или Мирамистин.
- При необходимости используйте пластырь или бинт. Не забывайте о холодных компрессах на места ушиба для уменьшения боли и отека.
Если человек упал, важно вернуть ему уверенность в его силах! Предложите ему пройти дорогу, на которой он упал, вместе с вами. Проверьте, нет ли на ней препятствий, ненужных вещей, свободен ли проход, есть ли возможность передохнуть и на что-то опереться. Очень важно помочь человеку избавиться от страха упасть снова.
Убедитесь, что:
- Комната больного не загромождена вещами, ему удобно по ней передвигаться.
- Мебель устойчива.
- Пол не поврежден, на нем нет преград (проводов, ковров и т.д.) и высоких порогов.
- Тумбочка стоит от кровати на расстоянии вытянутой руки; на тумбочке есть стакан воды и иные необходимые вещи.
- Ходунки или другие вспомогательные средства передвижения легко доступны больному.
- Кровать, кресло стоят на тормозах.
- Освещение позволяет больному передвигаться по дому ночью.
- В коридоре у человека есть возможность идти вдоль стены.
- Одежда и обувь подобраны правильно.
- Ванная комната и туалет оборудованы держателями.
Памятку в формате pdf вы можете скачать здесь.
В создании материала участвовали: Лена Андрев, БФ «Старость в радость», РУДН, Ариф Ибрагимов, ГБУЗ «Центр паллиативной помощи ДЗМ», ГБУ «НИИОЗММ ДЗМ».
Читайте также:
